Klopidogrel
Wyniki badań nad opornością na klopidogrel u pacjentów z CKD są niejednoznaczne. W niektórych badaniach odnotowano prawidłową redukcję ADP-zależną agregacji płytek.32 Nie wykazały one związku poziomu niewydolności nerek z opornością na klopidogrel u pacjentów z NSTEMI poddanych rewaskularyzacji przezskórnej.33 Ostatnie badania pokazują jednak istotny związek niewydolności nerek i zwiększonej oporności na leczenie klopidogrelem. Nawet zwiększenie dawki leku do 150 mg/24 h nie powodowało istotnej poprawy skuteczności leczenia.34 U pacjentów z cukrzycą i chorobą wieńcową, u których stosowano podwójne leczenie przeciwpłytkowe (ASA + klopidogrel), obserwowano słabszą odpowiedź na leczenie klopidogrelem oraz 2,4-3,8-krotny wzrost reaktywności płytek u pacjentów z ciężką i umiarkowaną chorobą nerek w porównaniu z osobami z łagodną dysfunkcją nerek.35
Wyniki dwóch badań: CREDO (Clopidogrel for the Reduction of Events During Observation) i CHARISMA (Clopidogrel for High Atherothrombotic Risk and Ischemic Stabilization, Management and Avoidance) sugerują wpływ CKD na skuteczność klopidogrelu. Pacjenci z CKD mieli gorsze wyniki, a klopidogrel u pacjentów z nefropatią cukrzycową można uznać nawet za szkodliwy.36,37 W innym dużym badaniu retrospektywnym, w którym oceniano agregację stymulowaną ADP po zabiegu PCI (z podaniem klopidogrelu), CKD w stadium 3 i 4 i słaba odpowiedź na klopidogrel były niezależnymi czynnikami ryzyka pierwszorzędowego punktu końcowego (śmierć, zawał serca, udar mózgu).38 Zgodnie z danymi z piśmiennictwa sama hemodializa upośledza odpowiedź płytek krwi na klopidogrel przy zachowanej odpowiedzi na kwas acetylosalicylowy. Taką reakcję obserwowano u badanych tylko bezpośrednio po hemodializie.39
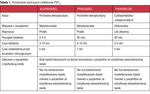
Czy nowe leki przeciwpłytkowe rozwiążą problem oporności na standardowe leki przeciwpłytkowe w ESRD? Wydaje się, że tak. Wykazano, że u chorych hemodializowanych z opornością na klopidogrel można zastosować prazugrel, który istotnie redukuje reaktywność płytek krwi.40 Alternatywą może być także tykagrelor,41 również w przypadku pacjentów, u których funkcja płytek nie była zablokowana za pomocą prazugrelu (tab. 1).42
Leki przeciwpłytkowe a powikłania zakrzepowe dostępów naczyniowych
Wykrzepianie dostępów naczyniowych – graftów i przetok naczyniowych, a także cewników centralnych stanowi poważny problem u pacjentów wymagających wieloletniej hemodializoterapii. Od dawna prowadzone są badania na temat skuteczności leków przeciwpłytkowych w utrzymywaniu drożności dostępów, jednak ich wyniki są niejednoznaczne. W badaniach obejmujących grafty naczyniowe dwa badania wskazywały na skuteczność ich jednoczesnego zastosowania w zmniejszeniu ryzyka zakrzepicy i wydłużeniu okresu drożności graftu. W jednym z nich wykazano dodatkowo korzyści ze stosowania samego dipirydamolu. Sam kwas acetylosalicylowy nieistotnie zwiększał ryzyko zakrzepicy.9,23 W nowszej analizie z 2011 r. udowodniono przedłużoną drożność graftów dzięki podawaniu tylko ASA.24 Żadne z powyższych badań nie ukazało jednak różnic w ich kumulowanej drożności (czas pomiędzy utworzeniem dostępu naczyniowego a jego przewlekłą dysfunkcją). Badanie polegające na ocenie łączenia ASA i klopidogrelu (przerwane wcześniej ze względu na liczbę krwawień) nie wykazało korzyści w zmniejszeniu ryzyka zakrzepicy.22 Obserwacje dotyczące przetok tętniczo-żylnych również nie dają jednoznacznej odpowiedzi. W jednym randomizowanym badaniu klopidogrel zmniejszał ryzyko wczesnej zakrzepicy w nowych przetokach tętniczo-żylnych, jednak ostatecznie nie zwiększał liczby wydolnych przetok do hemodializoterapii.43 W jednej metaanalizie na podstawie badań z MEDLINE i Cochrane z 2010 r. udowodniono skuteczność leków przeciwpłytkowych w zmniejszaniu ryzyka zakrzepicy w przetokach naczyniowych, nie zaobserwowano jednak tego efektu w graftach naczyniowych.44 Z kolei metaanaliza Palmera i wsp. uwidoczniła, że leki przeciwpłytkowe zmniejszają ryzyko niewydolności dostępów naczyniowych o 32%, nie przeciwdziałają jednak samoczynnej utracie drożności i nie zmniejszają ryzyka utraty przydatności do użycia.17 Inna analiza danych z 2009 r. dowiodła korzyści z leczenia przeciwpłytkowego w prewencji zakrzepicy cewników centralnych, nie wykazała natomiast skuteczności w prewencji zakrzepicy przetok tętniczo-żylnych i graftów naczyniowych. Niska jakość analizowanych badań nie pozwoliła na przedstawienie zaleceń prewencyjnego stosowania leków przeciwpłytkowych w zakrzepicy cewników centralnych.20 Nie ma rekomendacji dla kwasu acetylosalicylowego lub klopidogrelu w zapobieganiu zakrzepicy dostępu naczyniowego.
Podsumowanie
CKD, a zwłaszcza ESRD wielokrotnie zwiększają ryzyko powikłań sercowo-naczyniowych. ESRD to także zwiększona aktywność prozakrzepowa, a równocześnie podwyższone ryzyko powikłań krwotocznych. Dawki leków przeciwpłytkowych: kwasu acetylosalicylowego i klopidogrelu nie są modyfikowane u chorych hemodializowanych, ich skuteczność bywa jednak ograniczona (oporność na leczenie przeciwpłytkowe). Nowe generacje leków przeciwpłytkowych stwarzają pewne możliwości w tym zakresie. Leki przeciwpłytkowe stosuje się według standardowych zaleceń u chorych z CKD/ESRD w ramach prewencji wtórnej, rzadko w prewencji pierwotnej. Leki przeciwpłytkowe nie są standardowo zalecane dla utrzymania drożności dostępu naczyniowego u chorych hemodializowanych.