IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Badania prenatalne
Komu i po co potrzebne są badania prenatalne?
O kluczowych zagadnieniach współczesnej perinatologii z prof. Marią Respondek-Liberską, kierownikiem Zakładu Diagnostyki i Profilaktyki Wad Wrodzonych Uniwersytetu Medycznego w Łodzi oraz kierownikiem Zakładu Kardiologii Prenatalnej ICZMP, rozmawia Jerzy Dziekoński
MT: W przypadku ginekologii, neonatologii, kardiologii dziecięcej czy radiologii nie ma w programie studiów ani w programie specjalizacji problematyki dotyczącej kardiologii prenatalnej. Nie ma też problematyki dotyczącej wad letalnych ani usystematyzowanej terapii prenatalnej. Pani zdaniem wymienione zagadnienia powinny znaleźć się w programach akademickich i specjalizacyjnych lekarzy.
PROF. MARIA RESPONDEK-LIBERSKA: Diagnostyka prenatalnanie służy jedynie – tak jak nam się kiedyś wydawało – diagnozowaniu wad w pierwszym trymestrze ciąży. Nie chodzi już tylko o to, że jesteśmy w stanie powiedzieć kobiecie ciężarnej, że urodzi bardzo chore dziecko z zespołem wad genetycznych: z zespołem Downa albo zespołem Patau lub zespołem Edwardsa, i w związku z tym będziemy w stanie zaoferować jej terminację ciąży. Odsetek kobiet zainteresowanych tą możliwością jest marginalny. Kobiety albo nie korzystają z diagnostyki inwazyjnej, albo, nawet w przypadku wykrycia zespołu wad genetycznych, decydują się na kontynuację ciąży. Z punktu widzenia medycyny pozostaje nam opieka nad kobietą ciężarną oraz nad jej chorym płodem nie tylko w pierwszym trymestrze, lecz w drugim i w trzecim również. Do naszych zadań należy przygotowanie pacjentki i jej chorego płodu do porodu.
Istnieje wiele wad, przede wszystkim serca, przewodu pokarmowego czy układu oddechowego, przy których diagnostyka przedurodzeniowa znakomicie pomaga zespołowi perinatologicznemu – w skład którego wchodzą już nie tylko położnicy i neonatolodzy, ale też chirurdzy czy kardiolodzy prenatalni i genetycy – w stworzeniu warunków nie tylko do przetrwania chorego noworodka, ale też wdrożenia jak najwcześniejszego leczenia, często już w pierwszej dobie życia, a nawet w okresie przedurodzeniowym. Okazuje się, że zdiagnozowane prenatalnie dzieci świetnie poddają się terapii i znacznie szybciej wychodzą ze szpitala. Nie jest to jednak uwzględnione ani w programie badań prenatalnych resortu zdrowia, ani w programach specjalizacji medycznych, takich jak neonatologia, położnictwo czy kardiologia dziecięca.
MT: Jakie są konsekwencje?
M.R-L.: Problemem jest niewiedza. Doskonali specjaliści, często utytułowani – z neonatologii, położnictwa, chirurgii dziecięcej – mają niewystarczającą wiedzę na temat wad u noworodków, którym można pomóc już w pierwszej dobie życia.
Kiedyś problemy te znaliśmy tylko z badań autopsyjnych, dzisiaj znamy problemy pacjentów w początkowym okresie życia. Życie przedurodzeniowe jest tak samo ważne, jak życie po narodzinach. Problemy najmłodszych pacjentów możemy dokładnie zdiagnozować i stwierdzić, że noworodek kwalifikuje się do interwencji w pierwszej dobie, albo określić, że przy określonej konstelacji wad w ogóle nie kwalifikuje się do żadnej interwencji.
Wielu moich kolegów oburza się, zadając pytanie, skąd to wiadomo, ponieważ nigdy w swojej edukacji nie zetknęli się z takim problemem. I dochodzi do sytuacji, w której np. doświadczonemu położnikowi diagności mówią, że ma do czynienia z zespołem wad letalnych, a on, ponieważ nie daje wiary diagnozie prenatalnej, proponuje kobiecie hospicjum.
Podam inny przykład, mamy płód z przepukliną przeponową. Wszyscy doskonale wiedzą, że można ją leczyć w niektórych wypadkach przed urodzeniem, a w niektórych po urodzeniu. Albo mamy do czynienia z wadą serca. Analogicznie – w niektórych przypadkach do leczenia przed, w innych po urodzeniu. Niewiele osób zdaje sobie z tego sprawę – bo nie miały tego w programie specjalizacji – że płód, który ma i przepuklinę przeponową, i wadę serca, i do tego hipoplazję, jest płodem z zespołem wad letalnych, chociaż każda z tych wad osobno kwalifikuje się do leczenia. W przypadku takiego noworodka należy zaproponować postępowanie konserwatywne. Tymczasem w 2014 roku dowiaduję się od moich kolegów neonatologów, że każdego noworodka będziemy intubować i reanimować.
MT: Czy nie jest to w przypadku działań lekarzy oczywiste? Ratować wszelkimi możliwymi środkami...
M.R-L.: Tak mogliśmy postępować w wieku XX, kiedy diagnostyka prenatalna była jeszcze w powijakach, kiedy nie wiedzieliśmy, z jakimi wadami mamy do czynienia, kiedy nie byliśmy w stanie określić, który noworodek przeżyje, a który umrze tuż po narodzinach. W wieku XXI dzięki technice medycyna zrobiła tak ogromny postęp, że chowanie głowy w piasek jest nieetyczne. Lekarze specjalizujący się w diagnostyce prenatalnej są w stanie nie tylko postawić diagnozę, lecz również prognozę. O tym nie uczy się studentów medycyny, nie daje się tej wiedzy specjalizantom, więc młoda kadra nic o tym nie wie, a starsza zupełnie zmiany w medycynie ignoruje.
Przykład. Idę na oddział noworodków i oczom nie wierzę. W co drugim boksie leżą bliźniaki, które po cięciach cesarskich rodzą się z masą 1000 albo 1200, i wszystkie są w stanie zagrożenia życia. Na jednym oddziale jest sześć takich par. Czy to oznacza, że mamy do czynienia z jakąś epidemią? Nie. Po prostu położnicy, nie mając wiedzy z kardiologii prenatalnej, źle interpretują wyniki uzyskane na podstawie anachronicznych dzisiaj badań KTG albo źle interpretują przepływy w zakresie badań dopplerowskich i w związku z tym stawiają sztuczne wskazania do cięcia cesarskiego. Rosnąca liczba wskazań do cięcia cesarskiego to bardzo niepokojący trend. Cokolwiek jest źle – cięcie cesarskie.
MT: Zapewne spotyka się pani z pytaniami typu: co za różnica, czy diagnoza została postawiona dzień przed, czy dzień po porodzie?
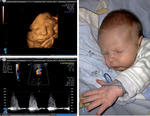
Pacjent ICZMP przed porodem w 36 tyg. ciąży z krytyczną wadą serca wykrytą i monitorowaną od 24 tyg. (fot. 1). Ponieważ pacjent dobrze toleruje wadę (fot. 2 – nieprawidłowy turbulentny przepływ krwi przez zwężoną zastawkę aortalną ponad 3 m/sec), nie ma potrzeby pilnego cięcia cesarskiego i rodzenia wcześniaka. Zaplanowano dalsze monitorowanie kardiologiczne stanu płodu (co kilka dni) i poród w ICZMP mógł się odbyć 2 tygodnie później. Bezpośrednio po porodzie (w którym wzięli udział położnicy, neonatolodzy, kardiolog inwazyjny oraz anestezjolodzy) wykonano przezskórną plastykę balonową zastawki aortalnej. Na kolejnym zdjęciu (fot. 3) pacjent w 2 tyg. życia w pełni wydolny oddechowo i krążeniowo.
M.R-L.: Okazuje się, że w grupie wad serca, które można zdiagnozować za pomocą nowoczesnej diagnostyki jeszcze w okresie przedurodzeniowym, 20 proc. w ogóle nie dociera do kardiologów. Część z nich kończy żywot w okresie prenatalnym, część w trakcie porodu, a część bezpośrednio po porodzie. W grupie tych 20 proc. dzięki wiedzy, technologii i dobrej organizacji jesteśmy w stanie uratować ok. 15 proc. noworodków. Może to mało, ale z punktu widzenia każdej kobiety ciężarnej i każdego uratowanego noworodka to nawet dla jednego dziecka na sto warto się trudzić. Poza tym część noworodków z krytycznymi wadami serca po naszych działaniach w terminie okołoporodowym już po porodzie z wadą łagodną może komfortowo żyć i rozwijać się bez leków czy perspektywy operacji w najbliższym czasie.
MT: Warto zatem spojrzeć na sprawę pod kątem ekonomicznym. Skoro pacjent w późniejszym życiu nie potrzebuje interwencji chirurgicznej ani terapii farmakologicznej, to mamy do czynienia z dużymi oszczędnościami.
M.R-L.: Mało tego. Mamy grupę tych samych pacjentów z tą samą wadą serca – najczęściej wykrywaną przez położników – hipoplazją lewego serca. Jedne noworodki zostały zdiagnozowane prenatalnie, inne nie. Rodzą się w tym samym ośrodku, po porodzie są kwalifikowane przez ten sam zespół, mają tę samą diagnostykę, otrzymują te same leki i w końcu są operowane przez ten sam zespół kardiochirurgów dziecięcych. Jeżeli policzymy czas wykonania zabiegu kardiochirurgicznego, pobyt pacjenta na oddziale intensywnej terapii, to różnica w przypadku noworodków niezdiagnozowanych i zdiagnozowanych prenatalnie wynosi ok. dwóch tygodni. Diagnoza prenatalna pozwala zaoszczędzić na czasie i w ostatecznym rozrachunku na wydatkach szpitala. Im wcześniej noworodek zostanie zoperowany, tym szybciej wyjdzie ze szpitala. Korzyści są ogromne i łatwo policzalne.
Weźmy inny przykład – interwencji w tzw. krytycznej stenozie aortalnej u noworodków po urodzeniu. Ostatnie kilkadziesiąt noworodków, które były przez nas zaopatrywane w pierwszej dobie, wyszły ze szpitala bardzo szybko. Inny noworodek, z identyczną wadą, ale zaopatrzony w dziesiątej, a nie w pierwszej dobie życia, ma powikłania i znacznie gorsze rokowania. Na pewno będzie wymagał w przyszłości leczenia kardiochirurgicznego. Tkanki zarówno płodu, jak i noworodka w pierwszej dobie są niezwykle podatne i interwencja bezpośrednio po porodzie daje znakomite efekty.
Wielu moich kolegów nie zdaje sobie z tego sprawy i nie widzi konieczności pośpiechu.
MT: Jakie działania może zaplanować szpitalny zespół po uzyskaniu diagnozy prenatalnej?