Made in poland
Przezskórna embolektomia
Ryszard Sterczyński
Konsultacja medyczna: prof. Piotr Pruszczyk
Metoda ma w sobie coś z odkurzacza. Cewnik rozkawałkowuje i częściowo odsysa skrzepliny z tętnic płucnych chorego z ciężką zatorowością płucną. Taką właśnie metodę – mechaniczną trombektomię, czyli przezskórne usuwanie skrzeplin z tętnic płucnych – przeprowadzono w Klinice Chorób Wewnętrznych i Kardiologii w Szpitalu Klinicznym Dzieciątka Jezus w Warszawie.
Nieskuteczna tromboliza
Pacjent, lat 54, niedawno przeszedł operację raka pęcherza moczowego, obciążony dodatkowo przewlekłym zapaleniem trzustki. Jest nadal w trakcie leczenia onkologicznego. Trafił do kliniki po zasłabnięciu, w ciężkim stanie, z zatorowością płucną wysokiego ryzyka, wynikającą z zakrzepicy kończyn dolnych, z objawami wstrząsu kardiogennego. Diagnostyka nieinwazyjna potwierdziła masywne skrzepliny w obu tętnicach płucnych.
Lekarz dyżurny zgodnie z zaleceniami podaje w takiej sytuacji leczenie trombolityczne. W tym wypadku okazało się jednak nieskuteczne. Konsylium stanęło więc przed dylematem: czy pacjenta skierować na leczenie kardiochirurgiczne, czy ponowić terapię trombolityczną. Jednak ponowne leczenie farmakologiczne (tromboliza) zwiększa ryzyko poważnych krwawień, a pacjent z tak dużą niedrożnością tętnic płucnych mógłby nie doczekać efektu terapeutycznego w postaci rozpuszczenia skrzeplin. Wybrano inną opcję terapeutyczną, bardziej nowoczesną – przezskórną mechaniczną trombektomię, inaczej embolektomię.
Wynikało to z kilku powodów. – Chorego przywieziono w bardzo ciężkim stanie, we wstrząsie kardiogennym, bez diurezy. Nasza ocena wskazywała na to, że ponowna tromboliza zakończy się także niepowodzeniem – ocenia dr n. med. Marek Roik, kierownik Pracowni Hemodynamiki kliniki. – Dlatego zdecydowaliśmy się leczyć zatorowość płucną przezskórnie, poprzez rozkawałkowywanie, a następnie usuwanie skrzeplin w tętnicach płucnych – dodaje.
Zespół Pracowni Hemodynamicznej kliniki do takich operacji przygotowywał się od dawna, także pod względem wyposażenia w sprzęt. Dobre opinie o metodzie zebrano w USA, gdzie miała swój początek. Obecnie jest stosowana również na zachodzie Europy. Coraz częściej jej właściwości wykorzystuje się w leczeniu różnych postaci żylnej choroby zakrzepowo-zatorowej, w tym również zatorowości płucnej wysokiego ryzyka, która przebiega z niestabilnością hemodynamiczną, a właśnie w takim stanie pacjent trafił do warszawskiej kliniki.
– Był to przykład nieskutecznej trombolizy. Dlatego musieliśmy działać szybko. Od podjęcia decyzji o przezskórnym usunięciu skrzeplin do ich ewakuacji z naczyń chorego minęła zaledwie godzina – wspomina prof. dr hab. med. Piotr Pruszczyk, kierownik kliniki.
Na szybkość wyboru terapii wpłynął w dużej mierze fakt, że stan pacjenta gwałtownie się pogorszył do stanu bezpośredniego zagrożenia życia, ale przede wszystkim ważna była dostępność sprzętu i gotowy do pracy, wyspecjalizowany w tym zakresie zespół pracowni hemodynamicznej.
Efekt Bernoulliego
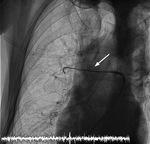
Już od kilku miesięcy, przez całą dobę, zespół kliniki jest gotowy do kwalifikacji i następnie przeprowadzenia zabiegów u pacjentów najwyższego ryzyka powikłań, którzy nie kwalifikują się do leczenia trombolitycznego lub takie leczenie okazało się nieskuteczne. Nim przystąpiono do zabiegu, sprawdzono ultrasonograficznie, czy w żyle udowej nie ma skrzeplin – w przypadku ich obecności należy wybrać inny dostęp naczyniowy. Cewnik wprowadza się do głównych tętnic płucnych, bowiem nie można wprowadzać go w odcinki dystalne, a jedynie proksymalne tętnice, gdzie ich grubość jest nie mniejsza niż 6 mm. W innym przypadku rośnie ryzyko uszkodzenia tętnicy płucnej. Wstępna arteriografia tętnic uwidoczniła bardzo dużo skrzeplin o wielkości orzecha włoskiego i długości kilkunastu centymetrów (ryc. 1).
Ryc. 1. Angiografia prawej tętnicy płucnej – widoczne masywne skrzepliny powodujące upośledzenie przepływu krwi przez łożysko płucne (górny płat – białe strzałki).
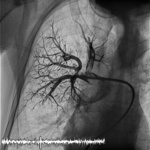
– Przez dostęp centralny od prawej żyły udowej wprowadziliśmy do pnia płucnego oraz kolejno lewej i prawej tętnicy płucnej cewnik diagnostyczny, wykonując wstępną angiografię. Następnie przez cewnik wiodący po prowadniku wprowadziliśmy do tętnicy płucnej system do trombektomii (ryc. 2). Jego działanie oparte jest na równaniu Bernoulliego. Równanie to opisuje zjawisko, w którym im większa jest prędkość cieczy, tym mniejsze jest jej ciśnienie. Wewnątrz cewnika nie ma elementów mechanicznych, jedynie strumień soli fizjologicznej rozpędzonej do ponad 500 km/h. W ten sposób powstaje w okolicy cewnika, czyli jego części roboczej, niemal próżnia, w wyniku której pod wpływem różnicy ciśnień dochodzi do rozdrobnienia skrzepliny, a następnie częściowego odessania jej drobnych fragmentów – tłumaczy lek. Dominik Wretowski.
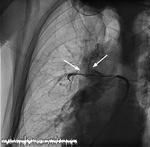
Celem zabiegu nie jest jednak „wyczyszczenie” krążenia płucnego z materiału zakrzepowo-zatorowego, ale poprawa stanu klinicznego pacjenta. W tej sytuacji musiano działać perfekcyjnie i delikatnie, by jedynie rozkawałkować skrzeplinę, ale nie likwidować jej całkowicie (ryc. 3). W trakcie zabiegu nie dąży się zatem do uzyskania „czystego" obrazu angiograficznego tętnic płucnych, tylko obserwuje się parametry pacjenta, takie jak saturacja, ciśnienie tętnicze, częstość rytmu serca, diurezę. System do przezskórnej embolektomii podczas rozdrabniania skrzepliny uszkadza elementy morfotyczne krwi. W wyniku tego uwalniana jest do osocza hemoglobina, adenozyna oraz potas. Hemoglobina może doprowadzić do powstania hemoglobinurii (mocz zabarwiony na czerwono), hematurii (krwiomocz), a w skrajnym przypadku hemolizy uwalniany potas i adenozyna mogą prowadzić następnie do powstawania przejściowych arytmii – głównie bradykardii.
Dlatego cewnika nie używa się w sposób ciągły, powyżej dwóch minut. W trakcie zabiegu występują kilkunastosekundowe sekwencje. Co ważne, cewnik jest tak skonstruowany, że jeżeli pracuje w naczyniu o średnicy powyżej 6 mm, nie przyssie się do jego ściany, nie wciągnie naczynia do cewnika. Nieprzekraczanie tego czasu zapewnia bezpieczeństwo zabiegu i zmniejsza ryzyko powikłań. W sumie ze wszystkich dotychczas stosowanych systemów trombektomii jest najbezpieczniejszym urządzeniem przy tego typu zabiegach.
Sukces prawie całkowity
Jak zauważa prof. Pruszczyk, po zabiegu sporo materiału zatorowo-zakrzepowego pozostaje w krążeniu płucnym, ale wtedy z powodzeniem poddaje się on leczeniu farmakologicznemu. – Wzruszyliśmy skrzeplinę i o to nam chodziło. Dzięki temu zmniejszyliśmy ryzyko powikłań. Jeżeli zabieg wykonywany jest zgodnie z procedurami, nie ma zagrożenia dla bezpieczeństwa chorego. Zabieg jest tak samo bezpieczny jak koronarografia i angioplastyka w ostrym zawale mięśnia sercowego.
Dla nas najważniejszym zadaniem było ustabilizowanie stanu pacjenta. I to udało się znakomicie – stwierdza prof. Pruszczyk i dodaje: – Chory trafił do nas w ciężkim stanie hemodynamicznym, z podawanymi dożylnie katecholaminami (noradrenaliną i adrenaliną), praktycznie nie miał oznaczalnego ciśnienia tętniczego krwi. Natomiast po usunięciu części skrzeplin ciśnienie wyrównało się do 120/70. Obniżyła się częstość serca, pojawiła się także diureza.