III Kongres Akademii po Dyplomie Okulistyka już w ten piątek! Kup bilet i dołącz do ekspertów podczas Siatkówka Meeting! Sprawdź >
Dermatologia
Optymalizacja leczenia trądziku
Dr n. med. Ewa Pierzchała1
Opracowała Iwona Dudzik
Przedstawiamy najnowsze dane na temat etiopatogenezy i leczenia trądziku z uwzględnieniem podstawowych grup leków oraz terapii wspomagających.
Przypomnijmy, że trądzik pospolity jest najczęściej diagnozowaną dermatozą u pacjentów pomiędzy 11. a 30. r.ż. Dotyczy w zależności od stopnia nasilenia od 80 do 100 proc. pacjentów w tej grupie wiekowej. Szacuje się, że u dorosłych trądzik występuje według różnych badań u 41-54 proc. kobiet i 34-40 proc. mężczyzn.
Trądzik jest przewlekłą chorobą zapalną zlokalizowaną w obrębie mieszka włosowego. Zmiany zachodzące w jednostce włosowo-łojowej zależą od nieprawidłowego różnicowania komórek naskórka, nadmiernego rogowacenia ujść mieszków włosowych, zwiększonej produkcji łoju i bakterii. Typowy początek trądziku pospolitego to okres pomiędzy 14. a 17. r.ż. u kobiet oraz pomiędzy 16. a 19. r.ż. u mężczyzn. Coraz częściej jednak obserwuje się pacjentów dorosłych, u których pojawiają się zmiany trądzikowe, oraz trądzik zaskórnikowy u pacjentów 10-11-letnich. Obecnie szacuje się, że średni wiek pacjenta z trądzikiem wzrósł z 20,5 r.ż. do 26,5 r.ż.
Etiopatogeneza trądziku jest wieloczynnikowa. Podstawową, znaną od dawna przyczyną jest kolonizacja bakteryjna, głównie Propionibacterium acnes. Jednak od dawna wiemy, że to nie bezpośredni powód wystąpienia wykwitów trądziku na skórze. Zmiany mają swój początek w łojotoku spowodowanym pracą układu dokrewnego (wydzielanie hormonów) w okresie dojrzewania i w stresie epizodycznym lub przewlekłym w starszym wieku oraz w zmianie składu łoju skórnego. Pacjenci mający tendencje do trądziku poza okresem dojrzewania mają większą liczbę receptorów androgenowych i większą aktywność enzymu 5-α-reduktazy w obrębie gruczołów łojowych. Również dieta bogatokaloryczna, szczególnie obfitująca w tłuszcze, prowadzi do zmian w składzie łoju skórnego. Coraz częściej zwraca się uwagę na prozapalną rolę metaloproteinaz, która prowadzi do przebudowy macierzy zewnątrzkomórkowej i zaburzeń keratynizacji, szczególnie w obrębie przewodów wyprowadzających i ujść gruczołów łojowych.
Androgeny oddziałują na jednostkę włosowo-łojową. Ponadto uważa się, że wysokie stężenie hormonów androgenowych po pewnym czasie skutkuje rozwinięciem zespołu metabolicznego, a wtórnie do związanego z otyłością podwyższonego stężenia insulinopodobnego czynnika wzrostu 1 (IGF-1), który ma znaczenie w rozwoju trądziku zwyczajnego.
Oprócz endogennych androgenów zmiany trądzikowe mogą być wywoływane także przez lipidy hormonopodobne, androgeny z diety oraz neuropeptydy. Jest coraz więcej danych epidemiologicznych i eksperymentalnych dowodzących wpływu diety na nasilenie zmian trądzikowych. Żywność o wysokim indeksie glikemicznym oraz mleko podwyższają poziom tkankowy 5-α-dihydrotestosteronu, stąd możliwy wpływ tej grupy pokarmów na zaostrzenie zmian trądzikowych. Nie jest to jednak wbrew panującemu przekonaniu jednoznacznie powiązane z nietolerancją laktozy.
Druga zależność dotyczy pikantnych potraw, zwłaszcza gdy jednocześnie z nimi spożywa się alkohol. Prawdopodobnie ma to związek z faktem, że alkohol dobrze rozpuszcza substancje zawarte w pokarmach i nasila ich działanie miejscowo drażniące ujście gruczołów łojowych.
Coraz częściej zwraca się uwagę na wpływ spożywanych cukrów, nie tylko prostych, ale również złożonych w dysproporcji do błonnika. Powoduje to wzrost stężenia niewykorzystanej glukozy, która stymuluje powstawanie procesów zapalnych w tkankach.
Bardzo istotne znaczenie w powstawaniu wykwitów trądzikowych mają czynniki środowiskowe, szczególnie klimat. Na podstawie szeregu badań obserwacyjnych wiadomo, że w okresie miesięcy letnich i wiosennych u 60 proc. pacjentów dochodzi do poprawy stany skóry. Wyjątek pod tym względem stanowi acne Mallorca, w którym zmiany skórne pojawiają się wiosną i latem, po zbyt intensywnym opaleniu, powodującym zwiększoną produkcję łoju oraz zwiększone rogowacenie naskórka jako mechanizmy obronne przed poparzeniem. Warto też zauważyć, że trądzik pospolity występuje częściej w obszarach zurbanizowanych, co może być związane z zanieczyszczeniem środowiska. Obecnie coraz częściej obserwujemy trądzik, u którego podłoża leży przewlekły stres.
Terapia trądziku – najważniejsze zasady
Leczenie miejscowe
Leczenie miejscowe jest podstawowym postępowaniem w terapii zmian trądzikowych i zazwyczaj jest wystarczające u 50-60 proc. pacjentów. Leki miejscowe z reguły należy nakładać na całą powierzchnię zmienionej chorobowo skóry. W leczeniu miejscowym wykorzystuje się preparaty ukierunkowane na usunięcie podstawowych zjawisk zachodzących w patogenezie zmian trądzikowych, czyli nadmiernego rogowacenia ujść jednostek włosowo-łojowych (przeciwzaskórnikowe), namnażania Propionibacterium acnes (działanie przeciwzapalne i przeciwbakteryjne) oraz łojotoku (działanie przeciwłojotokowe, antyandrogenne). Leczenie miejscowe w lżejszych postaciach trądziku może być stosowane w monoterapii lub terapii skojarzonej. Może także stanowić cenne uzupełnienie leczenia ogólnego oraz terapię podtrzymującą po uzyskaniu stanu bezobjawowego po leczeniu ogólnym.
W leczeniu miejscowym trądziku zaleca się stosowanie łączne lub naprzemienne preparatów należących do grup leków o różnym mechanizmie działania. Stosuje się leczenie skojarzone antybiotyku i retinoidu lub antybiotyku i nadtlenku benzoilu.
Retinoidy miejscowe
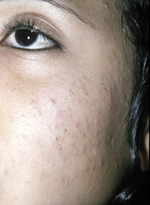
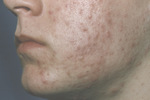
Wskazaniem do stosowania miejscowych retinoidów są postacie średnio i słabo nasilonego trądziku pospolitego (trądzik zaskórnikowy [ryc. 1-2] i trądzik grudkowo-krostkowy). Ich działanie polega na regulowaniu procesu keratynizacji, działaniu przeciwzapalnym, przeciwbakteryjnym i redukującym łojotok.
Dodatkowo retinoidy poprzez rozluźnienie warstwy rogowej prowadzą do zwiększenia przepuszczalności skóry dla preparatów przeciwtrądzikowych z innych grup terapeutycznych, a także poprawiają penetrację innych leków stosowanych w terapii trądziku, m.in. nadtlenku benzoilu i aplikowanych miejscowo antybiotyków, a także poprawiają penetrację preparatów systemowych. Wszystkie preparaty retinoidów miejscowych uwrażliwiają skórę na promieniowanie UV i wymagają stosowania wysokiej ochrony przeciwsłonecznej. Z tego względu zaleca się, żeby leki z tej grupy stosować raz dziennie, najlepiej wieczorem. W leczeniu podtrzymującym, które może trwać kilka lat, stosuje się dwie lub trzy aplikacje preparatu na tydzień. Retinoidy mogą być podawane zarówno w monoterapii, jak i w leczeniu skojarzonym.
Retinoidy stosowane w monoterapii mogą mieć działanie drażniące. Dlatego zaleca się początkowo krótkie, rzadkie, niecodzienne aplikacje leku ze stopniowym zwiększaniem częstotliwości. Choć nie ma dowodów na znaczące wchłanianie retinoidów stosowanych miejscowo, uważa się, że kobiety powinny w trakcie terapii retinoidami stosować skuteczną antykoncepcję. Do pochodnych witaminy A stosowanych miejscowo zaliczamy:
Tretynoinę i izotretynoinę – pierwsze retinoidy stosowane miejscowo w leczeniu trądziku. Mogą powodować miejscowe zaczerwienienie, uczucie pieczenia oraz objawy złuszczania skóry, zwłaszcza w pierwszych tygodniach leczenia. Objawy niepożądane nasilają się pod wpływem promieniowania UV. Są fotolabilne.