IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Sympozjum: immunologia kliniczna
Czy pacjent choruje na astmę atopową?
F. Runa Ali, Consultant respiratory physician and allergist, London Chest Hospital, Barts and the London NHS Trust, Wielka Brytania
Does this patient have atopic asthma?
Clinical Medicine 2011;11(4):376-80
Tłum. dr n. med. Sławomir Kaczorowski
W ciągu ostatnich 30 lat gwałtownie wzrosła częstość występowania astmy i innych chorób o podłożu alergicznym, takich jak atopowe zapalenie skóry, zapalenie błony śluzowej nosa i spojówek (rhinoconjunctivitis) oraz alergie pokarmowe. Szczególnie astma oskrzelowa stanowi poważny ogólnoświatowy problem zdrowotny i jest obecnie najczęstszą przewlekłą chorobą w krajach uprzemysłowionych;1 w 2009 roku na świecie chorowało na nią ponad 300 mln ludzi i odnotowano 250 tys. zgonów z jej powodu.2 Najczęstszą postacią jest astma atopowa. Stwierdza się ją u 70-90% dzieci i około 50% dorosłych z astmą. Za charakterystyczne objawy odpowiedzialna jest ekspozycja na występujące w środowisku zewnętrznym białka zwane alergenami. Alergeny są wszechobecne. Identyfikacja czynników wyzwalających objawy astmy na podstawie szczegółowego wywiadu chorobowego umożliwia skuteczne unikanie tych czynników. Kiedy klasyczne sposoby leczenia zawodzą, w przypadkach o najcięższym przebiegu klinicznym można rozważyć leczenie immunomodulujące.
Definicje: atopia v. alergia
Panuje błędne przekonanie, że terminy „atopia” i „alergia” mogą być używane zamiennie. „Atopia” odnosi się do dziedzicznych predyspozycji do występowania w organizmie wysokich stężeń immunoglobulin klasy E (IgE) w odpowiedzi na kontakt z powszechnymi alergenami środowiskowymi. W Wielkiej Brytanii taki stan immunologiczny stwierdza się u około 30% populacji, może on być bezobjawowy i nie wymaga stosowania żadnych metod zapobiegawczych. Tylko u części osób z atopią dochodzi do rozwoju objawów choroby – w takiej sytuacji można użyć terminu „alergia” lub „choroba o podłożu atopowym”.
To rozróżnienie jest bardzo ważne, gdyż losowo wykonane punktowe testy skórne (skin prick test) i oznaczanie w surowicy swoistych IgE (dawniej nazywane testem radioalergosorpcji [RAST – radioallergosorbent test] ) nie pozwalają rozpoznać alergii, lecz tylko atopię. Aby potwierdzić, że przyczyną występujących objawów jest alergia, należy również zebrać wywiad.
Mimo że atopia może przebiegać bezobjawowo, jest najlepiej zidentyfikowanym czynnikiem predysponującym do rozwoju astmy. U osób z atopią obserwuje się 10-20 razy wyższe ryzyko pojawienia się astmy,3 choroba ta rozwija się u około 25-30% z nich.4 Nadwrażliwość na czynniki środowiskowe występuje zwykle już w dzieciństwie.
Patofizjologia atopowych reakcji astmatycznych
Global Initiative for Asthma (GINA) definiuje astmę jako przewlekłą chorobę zapalną dróg oddechowych przebiegającą z nadreaktywnością dróg oddechowych, napadami świszczącego oddechu, kaszlu i duszności (w szczególności w nocy lub wcześnie nad ranem), z częstą obturacją oskrzeli o zmiennym nasileniu, zwykle odwracalną, ustępującą samoistnie lub pod wpływem leczenia.2
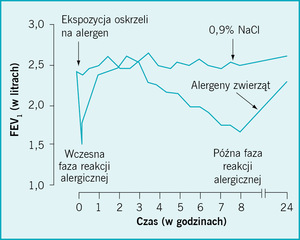
W drogach oddechowych osoby chorej na astmę atopową występują cząsteczki IgE związane z receptorami na komórkach tucznych. Wdychanie alergenu, który może wywoływać objawy chorobowe prowadzi do powstawania połączeń między cząsteczkami immunoglobuliny IgE, co z kolei powoduje aktywację komórek tucznych i uwalnianie mediatorów, m.in. histaminy i tryptazy. Prowadzi to do natychmiastowej reakcji alergicznej lub reakcji alergicznej ostrej fazy, osiągającej największe nasilenie po 15 minutach od ekspozycji i ustępującej w ciągu godziny. U około 50% osób chorych na astmę po około 6 godzinach występuje również późna faza reakcji alergicznej, spowodowana napływem komórek zapalnych, w szczególności eozynofilów, pod wpływem limfocytów Th2 oraz dalszym uwalnianiem mediatorów. Stan ten można powtórzyć w warunkach doświadczalnych lub w praktyce klinicznej, gdy wykonuje się badania w kierunku astmy zawodowej i przeprowadza testy z rozpuszczalnymi alergenami wziewnymi podawanymi w nebulizacji (ryc.).
Późna faza reakcji alergicznej wiąże się z następową nadreaktywnością oskrzeli i objawami występującymi pod wpływem zadziałania bodźców nieswoistych, jak wysiłek fizyczny czy zimne powietrze, i może utrzymywać się przez następny tydzień.
Alergeny występujące w powietrzu
Alergeny środowiska zewnętrznego
Alergeny występujące w powietrzu są najczęstszymi czynnikami środowiskowymi, które mogą wyzwolić atopową reakcję astmatyczną. W Wielkiej Brytanii najczęstszą przyczyną astmy sezonowej są pyłki traw, w szczególności życicy trwałej i tymotki łąkowej. Szczyt nasilenia objawów przypada na czerwiec i lipiec. Objawy występujące wiosną są często spowodowane pyłkami drzew, zaś późnym latem i jesienią pyłkami chwastów i zarodnikami grzybów pleśniowych, m.in. Alternaria alternata i Cladosporium herbarum. Niektórzy chorzy na astmę są również wrażliwi na antygeny grzyba Aspergillus fumigatus.
Alergeny występujące w pomieszczeniach
W pomieszczeniach dominującymi alergenami są roztocze kurzu domowego, alergeny kota i psa oraz odchody karaluchów. Pióra ptaków (w poduszkach) mogą również wywoływać alergię, jednak badania wykazały, że pacjenci są najczęściej uczuleni na współwystępujące roztocze kurzu domowego. Większość cząsteczek zawierających alergeny roztoczy kurzu domowego i karaluchów ma względnie duże rozmiary (30 μm) i szybko osadza się na powierzchniach. Dlatego też ekspozycja przeważnie wiąże się z bliskim kontaktem z pościelą, dywanami i tkaninami obiciowymi.
Domowe koty
Białka, które pochodzą od domowych kotów, są jednymi z najsilniejszych alergenów wywołujących chorobę alergiczną i uczulone jest na nie około 10% populacji krajów uprzemysłowionych. Alergeny te, unoszące się w powietrzu w postaci małych cząsteczek, są wszechobecne w środowisku, w tym w miejscach publicznych, takich jak szkoły, środki transportu publicznego, i są przenoszone na ubraniach. Nawet po usunięciu kota z domu na stałe może upłynąć wiele miesięcy, zanim stężenie alergenu wróci do wartości prawidłowych.
Astma zawodowa
Astmę zawodową może wyzwalać wiele alergenów białkowych (np. mocz gryzoni, ziarna zbóż, mąka, lateks, zarodniki grzybów pleśniowych i obecne w detergentach enzymy laseczki siennej (Bacillus subtilis), jak również związki chemiczne o małej masie cząsteczkowej, jak żywica sosny, izocyjaniany, sole platyny i bezwodniki kwasowe.