Sympozjum: immunologia kliniczna
Czy pacjent cierpi na niedobór odporności?
Aarnoud P. Huissoon1, Mamidipudi Thirumala Krishna2
Prawdopodobnie większość lekarzy w ostatnim roku miała do czynienia z pacjentem z niedoborem odporności. Celem niniejszego opracowania jest dostarczenie wskazówek pomocnych w ustaleniu, czy pacjent wymaga diagnostyki w kierunku niedoboru odporności, jakie badania należy wykonać i jakie powinno być dalsze postępowanie w zależności od ich wyników. Dokładną charakterystykę konkretnych jednostek chorobowych związanych z niedoborem odporności można znaleźć w piśmiennictwie.1-3 Niedobory odporności u dzieci wymagają odrębnego podejścia i dlatego tematyka ta nie została uwzględniona w artykule.
Epidemiologia i błędne rozpoznania
Zakażenie ludzkim wirusem niedoboru odporności (HIV – human immunodeficiency virus) wg danych epidemiologicznych jest najczęstszą przyczyną wtórnego niedoboru odporności. Szacuje się, że w Wielkiej Brytanii zakażonych HIV jest 0,2% mężczyzn i 0,1% kobiet, z czego u ok. 1/4 osób zakażenie nie jest rozpoznane.4 Neutropenia oraz inne wtórne i jatrogenne niedobory odporności są powszechne, ale częstość ich występowania jest trudna do oszacowania. Pospolity zmienny niedobór odporności (CVID – common variable immunodeficiency), najczęstszy pierwotny niedobór przeciwciał, występuje w Wielkiej Brytanii u co najmniej jednej na 50 tys. osób, ale najprawdopodobniej wiele przypadków pozostaje niewykrytych. Według danych międzynarodowych częstość występowania CVID wynosi 1/10 000. Izolowany niedobór IgA jest częsty (1/500-700), ale u większości pacjentów przebiega bezobjawowo i nie stwierdza się u nich zakażeń. Choroby związane z niedoborem składowych dopełniacza oraz pierwotnym zaburzeniem funkcji limfocytów T i neutrofilów są stosunkowo rzadkie.
Niedobory odporności rozpoznawane są ze znacznym opóźnieniem. Przykładowo 52% dorosłych zakażonych HIV diagnozowanych jest późno, a 30% bardzo późno. W przypadku pierwotnych niedoborów przeciwciał często upływa nawet 7 lat pomiędzy pierwszymi objawami a właściwym rozpoznaniem. Mimo że pacjenci ci są często konsultowani przez wielu lekarzy, w diagnostyce nie uwzględnia się możliwości występowania niedoboru odporności. Opóźnienie w ustaleniu właściwego rozpoznania i wdrożeniu leczenia wiąże się z niekorzystnym rokowaniem.
Kluczowe zagadnienia
• U pacjentów z niedoborem odporności często stwierdza się zakażenia, przy czym nie muszą one mieć nietypowego lub ciężkiego przebiegu.
• Niedobór odporności ujawniający się w wieku dorosłym może mieć charakter wtórny (np. może rozwinąć się w przebiegu zakażenia HIV, chłoniaka lub w wyniku działania leków) albo pierwotny (najczęściej niedobór przeciwciał).
• Podstawowe badania w kierunku niedoborów odporności to morfologia krwi obwodowej, oznaczenie stężenia immunoglobulin i składowych dopełniacza.
• Dorośli mogą mieć ciężki niedobór odporności, mimo że wstępne badania nie wykazały nieprawidłowości: w przypadku dużego prawdopodobieństwa występowania takiego niedoboru wskazane jest skierowanie pacjenta do immunologa klinicznego.
• Choroby niezwiązane z zakażeniami, takie jak: splenomegalia, ziarniniaki i choroby autoimmunologiczne (np. samoistna plamica małopłytkowa), zwiększają prawdopodobieństwo występowania niedoboru odporności.
Kiedy należy podejrzewać niedobór odporności?
Niedobór odporności należy podejrzewać zawsze u pacjentów z ciężkimi, uporczywymi, nietypowymi lub nawracającymi zakażeniami. Badanie w kierunku zakażenia HIV powinno być wykonane w przypadku takich schorzeń, jak gruźlica, atypowe zapalenie płuc, chłoniak, zakażenie wirusem zapalenia wątroby typu B lub C, a także chorób wskaźnikowych dla AIDS (mięsak Kaposiego, pneumocytoza, kryptokokoza lub toksoplazmoza, kandydoza przełyku). Jeżeli wyniki badań w kierunku HIV w takich przypadkach są ujemne, wówczas uzasadniona jest szersza diagnostyka w kierunku niedoboru odporności. Zakażenia oraz inne stany patologiczne wymagające szczególnej uwagi przedstawiono w tabeli 1.
|
Tabela 1. Wskazania do wykonania podstawowych badań w kierunku niedoboru odporności5 |
|
|
Schorzenia |
Sytuacje kliniczne |
|
Układu oddechowego |
Rozstrzenie oskrzeli, nawracające zakażenia górnych i dolnych dróg oddechowych, potrzeba wykonania testu potowego, choroba ziarniniakowa, sarkoidoza, gruźlica, obustronne nacieki w płucach, atypowe zapalenie płuc, pneumocystoza, brak odpowiedzi na szczepionkę przeciwpneumokokową |
|
Otorynolaryngologiczne |
Nawracające zapalenie ucha środkowego, wysiękowe zapalenie ucha środkowego, potrzeba założenia drenu wentylacyjnego przez błonę bębenkową, nawracająca lub przewlekająca się kandydoza, ziarniniakowe zapalenie ślinianek przyusznych |
|
Układu pokarmowego |
Biegunka, utrata masy ciała, choroba zapalna jelit, celiakia, enteropatia z zanikiem kosmków jelitowych niezwiązana z celiakią, nawracająca salmonelloza, giardioza lub kryptosporydioza, zakażenie HBV lub HCV, brak odpowiedzi na szczepionkę przeciwko WZW typu B, kandydoza jamy ustnej lub przełyku, leukoplakia włochata |
|
Hematologiczne |
Podwyższone OB, limfadenopatia, splenomegalia, niedokrwistość, małopłytkowość, neutropenia, limfopenia, limfocytoza, chłoniak, brak izohemaglutynin |
|
Reumatologiczne |
Zapalenie stawów, choroby tkanki łącznej o wczesnym początku lub występujące rodzinnie, choroba związana z obecnością ANCA, zakażenie po zastosowaniu przeciwreumatycznych leków modyfikujących przebieg choroby |
|
Neurologiczne |
Zapalenie opon mózgowych, zapalenie mózgu, toksoplazmoza, chłoniak mózgu, kryptokokowe zapalenie opon mózgowych |
|
Dermatologiczne |
Nawracające ropnie, mięsak Kaposiego, nawracające lub uporczywe brodawki, nawracający lub rozległy półpasiec, łysienie |
|
Onkologiczne |
Chłoniak, narażenie na promieniowanie |
ANCA (antineutrophil cytoplasmic antibody) – przeciwciało przeciwko cytoplazmie neutrofilów
Wystąpienie jatrogennego, wtórnego niedoboru odporności jest często związane z określonymi sytuacjami klinicznymi (np. stosowana ostatnio chemioterapia lub leczenie immunosupresyjne). Do innych, mniej znanych przyczyn wtórnych niedoborów odporności należy hipogammaglobulinemia w przebiegu stosowania leków przeciwpadaczkowych i leków przeciwreumatycznych (np. sulfasalazyny, preparatów złota). W przypadku nowych preparatów biologicznych (np. inhibitorów TNF-α, rytuksymabu) nawet po kilku latach od ich rejestracji ryzyko podatności na zakażenia może nie być w pełni poznane.
Wbrew powszechnie panującej opinii pierwotny niedobór odporności często pojawia się po raz pierwszy w wieku dorosłym. W najnowszych brytyjskich wytycznych dotyczących postępowania w rozstrzeniu oskrzeli zaleca się w każdym przypadku przeprowadzenie diagnostyki w kierunku niedoboru odporności. Taka diagnostyka zalecana jest także w przypadku innych chorób, takich jak sarkoidoza (lub podobne zmiany ziarniniakowe), choroba zapalna jelit, chłoniak, immunologiczna plamica małopłytkowa i neutropenia.
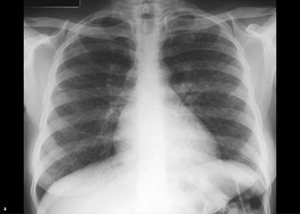
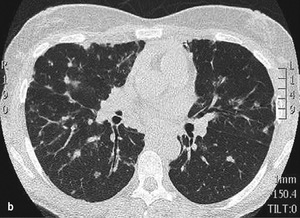
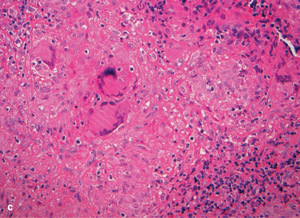
W niektórych przypadkach nie samo zakażenie, ale inne objawy powinny skłonić do przeprowadzenia diagnostyki w kierunku niedoboru odporności. Paradoksalnie procesy autoimmunologiczne nasilają się w stanie niedoboru odporności. Zakażenia występujące u pacjentów ze splenomegalią, cytopenią (neutropenią, limfopenią, małopłytkowością), przewlekłą biegunką, sarkoidozą lub chorobą trzewną wymagają dalszej diagnostyki (ryc.).
Rycina. (a) Zdjęcie RTG klatki piersiowej wykonane u 26-letniej kobiety z powodu suchego kaszlu wykazuje...
Nawracające zapalenie opon mózgowych jest oznaką niedoboru składowych układu dopełniacza, ale nie wszystkie niedobory w jego zakresie manifestują się zakażeniami. U pacjentów z silnie obciążającym wywiadem rodzinnym czy też u osób, u których wcześnie rozwinął się toczeń układowy lub choroby kompleksów immunologicznych, powinno się wykonać badanie całkowitej aktywności hemolitycznej dopełniacza (CH50) w celu wykrycia niedoborów jego składowych. U pacjentów z niedoborem inhibitora C1 (wrodzonym lub nabytym) zakażenia nie są charakterystyczne – występuje u nich nawracający obrzęk naczynioruchowy.
Badania laboratoryjne
Niedobór odporności może być rozpoznany przypadkowo, na podstawie wyników rutynowo wykonywanych badań laboratoryjnych przeprowadzanych z powodu niejasnych objawów klinicznych. Neutropenia i szczególnie limfopenia są często ignorowane, przypisywane innym przyczynom i nie są dalej diagnozowane. Niskie stężenie globulin w surowicy (obliczane ze wzoru: białko całkowite minus albuminy; wartości prawidłowe powinny wynosić >20 g/l) może występować w przypadku hipogammaglobulinemii. Podwyższone stężenie globulin (>40 g/l) może występować w przebiegu zakażenia HIV oraz szpiczaka i powinno skłaniać do dalszej diagnostyki. Upośledzona zdolność do produkcji przeciwciał w odpowiedzi na szczepienie lub zakażenie, a także brak izohemaglutynin (przeciwciał skierowanych przeciwko antygenom grupowym krwi) mogą być wskaźnikami niedoboru przeciwciał.
Przypadek 1
30-letni mężczyzna zgłosił się do lekarza rodzinnego z powodu utrzymujących się od 6 miesięcy jadłowstrętu i uogólnionych dolegliwości bólowych. Badania laboratoryjne nie wykazały nieprawidłowości w zakresie morfologii krwi oraz parametrów czynności wątroby i nerek. Stwierdzono natomiast bardzo podwyższone stężenie białka całkowitego w surowicy (95 g/l), przyspieszone OB (35 mm/h) oraz uzyskano słabo dodatni wynik oznaczenia przeciwciał przeciwjądrowych. Ze względu na podwyższone stężenie globulin oznaczono stężenie immunoglobulin w surowicy, które wykazało hipergammaglobulinemię poliklonalną (IgG 45 g/l [6-16], IgA 10 g/l [0,8-2,8], IgM 6 g/l [0,5-1,9]), mającą potwierdzenie w wyniku elektroforezy. Po zebraniu krótkiego wywiadu wykonano badania, które potwierdziły późne stadium zakażenia HIV ze znacznym spadkiem stężenia limfocytów CD4 (150 komórek/mm3). Jest to przykład rozpoznania ustalonego bardzo późno.
Podstawowe badania w kierunku niedoboru odporności
Decyzja o tym, jakie badanie należy wykonać, zależy od najbardziej prawdopodobnej przyczyny niedoboru odporności, podejrzewanej na podstawie objawów klinicznych i częstości występowania. Na przykład meningokokowe zapalenie opon mózgowych jest typową manifestacją niedoboru składowych dopełniacza, ale bardziej prawdopodobne jest rozpoznanie jednego z niedoborów przeciwciał ze względu na ich częstsze występowanie. Na szczęście większość powszechnych niedoborów odporności można wykryć za pomocą prostych i ogólnodostępnych badań. Jako badania pierwszego rzutu należy wykonać morfologię krwi obwodowej, ocenę stężenia immunoglobulin i składowych C3/C4 dopełniacza oraz test w kierunku HIV. Ta wstępna diagnostyka zwykle ukierunkowuje sposób dalszego postępowania, a czasami już tylko na jej podstawie można ustalić właściwe rozpoznanie (tab. 2a).