IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Sympozjum: choroby oskrzeli
Rozstrzenia oskrzeli
Doc. dr hab. med. Tomasz Targowski
W SKRÓCIE
Rozstrzenia są nieodwracalnym uszkodzeniem ściany drzewa oskrzelowego, do którego dochodzi w wyniku upośledzenia klirensu śluzowo-rzęskowego błony śluzowej oskrzeli. W dzisiejszych czasach dzięki rozwojowi antybiotykoterapii, wakcynologii i coraz wyższemu standardowi życia społeczności europejskiej spotykamy się z tą patologią coraz rzadziej. Malejąca zapadalność na rozstrzenia powoduje, że wiedza wśród lekarzy dotycząca zasad leczenia tego schorzenia jest coraz mniejsza. W pracy przedstawiono przyczyny powstawania rozstrzeni, objawy, sposoby rozpoznawania i aktualne zalecenia dotyczące leczenia.
Etiologia
Rozstrzenia oskrzeli to nieodwracalne poszerzenia średnicy światła dróg oddechowych w wyniku uszkodzenia ich ściany. Najczęściej czynnikiem zapoczątkowującym uszkodzenie ściany oskrzeli jest upośledzenie klirensu śluzowo-rzęskowego w następstwie działania czynnika mechanicznego, biologicznego, termicznego lub chemicznego na błonę śluzową drzewa oskrzelowego. Upośledzenie klirensu sprzyja kolonizacji światła oskrzeli patogenami chorobotwórczymi, czego następstwem jest przewlekły proces zapalny, który pogłębia uszkodzenie ściany i zaburzenia oczyszczania drzewa oskrzelowego. Choroba ma charakter postępujący, nieodwracalny i może prowadzić do ciężkiego inwalidztwa, a w skrajnych przypadkach nawet do śmierci.
Rycina 1. Najczęstsze przyczyny kaszlu u chorych bez zaburzeń odporności (na podstawie Smyrnios N. i wsp.;2 praca publikowana w 1995 roku, dlatego w nazewnictwie schorzeń nie uwzględniono POChP).
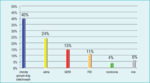
Dawniej, ze względu na obraz morfologiczny i radiologiczny, rozstrzenia oskrzeli dzielono na cylindryczne, workowate i żylakowate.1 Obecnie podział ten nie ma istotnych implikacji klinicznych i jego wartość jest raczej historyczna. Wraz z nastaniem „ery antybiotyków i szczepień” zdecydowanie zmniejszyła się zapadalność na rozstrzenia oskrzeli, gdyż najczęstszą ich przyczyną w przeszłości były zakażenia, w tym przede wszystkim prątkami gruźlicy i mykobakteriami atypowymi, wirusem odry, pałeczkami krztuśca i gronkowcem złocistym. Najczęstszym objawem rozstrzeni oskrzelowych jest przewlekły kaszel, ale obecnie szacuje się, że u osób bez zaburzeń odporności, które diagnozowane są z powodu przewlekłego kaszlu, rozstrzenia oskrzeli odpowiadają za ten objaw zaledwie u co 25. badanego.2 O wiele częściej przewlekły kaszel jest konsekwencją chorób górnych dróg oddechowych (np. przewlekłego zapalenia zatok przynosowych), przewlekłej obturacyjnej choroby płuc, astmy czy choroby refluksowej przełyku (ryc. 1).
Rozpoznawanie
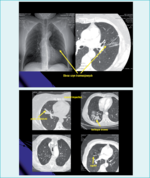
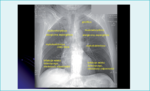
Rozstrzenia zaliczamy obecnie do rzadkich schorzeń płuc i ich rozpoznanie może przysparzać lekarzom wiele trudności. Objawy są mało charakterystyczne, ograniczone najczęściej do przewlekłego kaszlu i nawracających infekcji, które w dobie coraz częstszego występowania astmy i przewlekłej obturacyjnej choroby płuc (POChP) kojarzone są raczej z tymi dwiema chorobami. O wiele bardziej swoiste niż kaszel w różnicowaniu rozstrzeni jest krwioplucie, które jednak zdarza się rzadko. Powszechnie dostępne klasyczne badanie radiograficzne nie jest zbyt pomocne w diagnostyce, gdyż uszkodzenia ściany oskrzeli mogą być niewidoczne w standardowych projekcjach. Czasami w przypadku pogrubienia uszkodzonych ścian oskrzeli może być widoczny w radiogramie tzw. obraz szyn tramwajowych, ale dostrzeżenie tego rodzaju zmian wymaga dużego doświadczenia klinicznego (ryc. 2). Jeszcze nie tak dawno za złoty standard w rozpoznawaniu rozstrzeni oskrzeli uznawano bronchografię.1 Obecnie została ona całkowicie wyparta przez mniej inwazyjną, bezpieczniejszą i dokładniejszą tomografię komputerową wysokiej rozdzielczości (ryc. 2).
Za kryteria radiologiczne rozpoznania rozstrzeni uznaje się:1
- średnicę oskrzela większą 1,5-krotnie od średnicy towarzyszącego mu naczynia
- światło oskrzela widoczne w odległości 1 cm od ściany klatki piersiowej lub brak zwężania się oskrzela ku obwodowi płuc.
Czasami, gdy światło rozstrzenia jest duże i zalega w nim niewielka ilość wydzieliny oskrzelowej, w obrazie tomograficznym klatki piersiowej możemy stwierdzić tak zwany objaw sygnetowy, do złudzenia przypominający na zdjęciach jamę w miąższu płuc (ryc. 2). W przypadku rozstrzeni zakażonych, z dużą ilością wytwarzanej wydzieliny, może dochodzić do zaczopowania światła oskrzeli śluzem (mucoid impaction); powstaje wówczas obraz radiologiczny zwany palcem rękawiczki lub kwitnącym drzewem (ryc. 2).

Tabela 1. Najczęstsze przyczyny rozstrzeni oskrzeli (zmodyfikowano na podstawie Rowińska-Zakrzewska E.1).
Rozstrzenia oskrzeli rozwijają się na podłożu chorób wrodzonych, najczęściej w przebiegu schorzeń związanych z pierwotnymi zaburzeniami oczyszczania śluzowo-rzęskowego, np. mukowiscydozy, zespołu Younga lub Kartagenera oraz w przebiegu niedoborów odporności lub schorzeń nabytych dróg oddechowych. Nie wiadomo jednak, które z tych ostatnich najczęściej powoduje rozstrzenia oskrzeli, gdyż brakuje wiarygodnych danych statystycznych na ten temat (tabela 1).
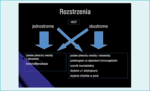
W praktyce klinicznej częściowo pomocne w różnicowaniu przyczyny rozstrzeni oskrzeli może być ich umiejscowienie w miąższu płuc. Na przykład rozstrzenia pogruźlicze zdecydowanie częściej są zlokalizowane jednostronnie w szczycie płuca, natomiast rozstrzenia po infekcjach wieku dziecięcego częściej występują obustronnie w płatach dolnych. Z kolei ulubioną lokalizacją rozstrzeni w przebiegu aspergillozy oskrzelowo-płucnej i mukowiscydozy są centralne oskrzela w górnych polach płucnych (ryc. 3). Rozstrzenia jednostronne towarzyszą chorobom, które w naturalnym przebiegu ograniczają się do określonych obszarów miąższu płuc, tak jak ma to miejsce w przypadku wad rozwojowych płuc, obecności ciała obcego, mniej zaawansowanych nowotworów czy gruźlicy. Natomiast rozstrzenia obustronne występują najczęściej w przebiegu chorób związanych z defektem ogólnoustrojowym, np. niedoborów odporności i chorób z genetycznie uwarunkowanym upośledzeniem funkcji nabłonka rzęskowego błony śluzowej oskrzeli. W wybranych sytuacjach klinicznych można zatem planować na podstawie danych wynikających z obrazu radiologicznego dalszą diagnostykę różnicową (np. badania wykonywane z materiału pobranego podczas bronchofiberoskopii, ocena stężeń immunoglobulin w surowicy etc.).
Należy podkreślić, że w przypadku wykrycia rozstrzeni oskrzeli warto rozważyć pogłębienie diagnostyki różnicowej, gdyż zdaniem niektórych autorów rozpoznanie jednostki chorobowej leżącej u podstawy rozstrzeni pozwala na modyfikację leczenia u więcej niż połowy chorych.3 Dotyczy to przede wszystkim tych sytuacji klinicznych, w których zmiany w miąższu płuc, poza rozstrzeniami, bywają na tyle dyskretne, że są czasem ignorowane przez lekarza prowadzącego. Zdarzyć się to może przede wszystkim w takich jednostkach chorobowych, jak gruźlica, mykobakteriozy, wrodzone i nabyte niedobory odporności (hypogammaglobulinemie), alergiczna aspergilloza oskrzelowo-płucna, mukowiscydoza czy choroba refluksowa przełyku. Bywa, że rozstrzenia maskują obecność ciał obcych w drzewie oskrzelowym i nowotworów płuc. Niemniej nawet w przypadku szeroko zakrojonej diagnostyki różnicowej przyczyny rozstrzeni oskrzeli nie udaje się ustalić u ponad ¼ badanych – są to tak zwane rozstrzenia idiopatyczne.3
Na rycinie 4 przedstawiono diagram diagnostyczny przydatny we wstępnej diagnostyce różnicowej rozstrzeni oskrzeli (pogrubionymi strzałkami zaznaczono badania szczególnie zalecane w przypadku określonej lokalizacji rozstrzeni).