III Kongres Akademii po Dyplomie Okulistyka już w ten piątek! Kup bilet i dołącz do ekspertów podczas Siatkówka Meeting! Sprawdź >
Wytyczne w praktyce
Nowe leki przeciwcukrzycowe w kardio- i nefroprotekcji – stanowisko AHA
dr n. med. Irmina Korzeniewska-Dyl
- Omówienie stanowiska naukowego American Heart Association podsumowującego dotychczasowe ustalenia dotyczące kardio- i nefroprotekcyjnych efektów leczenia inhibitorami SGLT2 i agonistami receptora GLP1
- Stosowanie tych leków zapewnia skuteczną kontrolę glikemii, ale przede wszystkim wpływa na redukcję częstości zdarzeń sercowo-naczyniowych i ryzyka wystąpienia schyłkowej niewydolności nerek
Od kilku dekad optymalizacja glikemii, ciśnienia tętniczego, modyfikacja stylu życia oraz stosowanie w leczeniu statyn, inhibitorów konwertazy angiotensyny lub sartanów stanowiły podstawę właściwego postępowania u chorych z cukrzycą typu 2 i przewlekłą chorobą nerek (PChN). Niestety nawet u optymalnie leczonych pacjentów ryzyko zdarzeń sercowo-naczyniowych i nerkowych wciąż pozostaje wysokie. Nowe klasy leków hipoglikemizujących, tj. inhibitorów transportera sodowo-glukozowego typu 2 (iSGLT2 – sodium-glucose cotransporter type 2 inhibitors) oraz agonistów receptora glukagonopodobnego peptydu typu 1 (GLP1 RA – glucagon-like peptide 1 receptor agonists), wykazały się istotnym potencjałem w redukcji tych zdarzeń, co sprawiło, że w opinii internistów, w szczególności kardiologów, nefrologów oraz diabetologów, preparaty z obu grup uplasowały się wysoko w algorytmach leczenia chorych z cukrzycą i przewlekłą chorobą nerek. Specjaliści w dziedzinie leczenia cukrzycy i zaburzeń metabolicznych, niewydolności serca oraz chorób nerek, tworząc stanowisko dotyczące zastosowania inhibitorów SGLT2 oraz agonistów receptora GLP1 w kardio- i nefroprotekcji, posłużyli się danymi zebranymi z baz MEDLINE oraz Cochrane Central Register of Controlled Trials.
Korzyści sercowo-naczyniowe i nerkowe w badaniach z zastosowaniem iSGLT2
Obecnie do leczenia hipoglikemizującego w cukrzycy typu 2 są zarejestrowane cztery iSGLT2: kanagliflozyna, dapagliflozyna, empagliflozyna oraz ertugliflozyna. Trzy spośród nich, tj. kanagliflozyna, dapagliflozyna oraz empagliflozyna, poddane były obserwacji w 5 ukończonych już badaniach prowadzonych z randomizacją, w których oceniano ich wpływ na zdarzenia sercowo-naczyniowe i nerkowe. Na podstawie wyników potwierdzających korzyści zarówno sercowo-naczyniowe, jak i nerkowe, Food and Drug Administration (FDA) w Stanach Zjednoczonych wystąpiła z wnioskiem o dodanie do poszczególnych charakterystyk produktów leczniczych nowych, następujących wskazań do ich stosowania: redukcja ryzyka zgonu z przyczyny sercowo-naczyniowej dla empagliflozyny, zapobieganie hospitalizacji w związku z niewydolnością serca dla dapagliflozyny oraz leczenie przewlekłej choroby nerek w cukrzycy typu 2, zmniejszenie częstości występowania zgonu sercowo-naczyniowego, istotnych niekorzystnych zdarzeń sercowo-naczyniowych (MACE – major adverse cardiovascular events) i konieczności hospitalizacji z powodu niewydolności serca u chorych z przewlekłą chorobą nerek i cukrzycą typu 2 dla kanagliflozyny.
W badaniach Empagliflozin Cardiovascular Outcome Event Trial in Type 2 Diabetes Mellitus Patients – Removing Excess Glucose (EMPA-REG OUTCOME), Canagliflozin Cardiovascular Assessment Study (CANVAS) oraz Dapagliflozin Effect on Cardiovascular Events-Thrombolysis in Myocardial Infarction 58 (DECLARE-TIMI 58) wykazano korzyści sercowo-naczyniowe w czasie leczenia odpowiednio: empagliflozyną, kanagliflozyną i dapagliflozyną u chorych z cukrzycą typu 2, różniących się wyjściowym ryzykiem sercowo-naczyniowym. Z kolei w badaniu Canagliflozin and Renal Events in Diabetes With Established Nephropathy Clinical Evaluation (CREDENCE) z udziałem chorych z przewlekłą chorobą nerek wykazano istotne korzyści w postaci kardio- i nefroprotekcji w czasie leczenia kanagliflozyną. Badanie to przerwano przed założonym terminem z uwagi na obserwowaną wysoką skuteczność w osiągnięciu zakładanych celów.
Autorzy badania Dapagliflozin in Patients With Heart Failure and Reduced Ejection Fraction (DAPA-HF) wykazali korzyści ze stosowania dapagliflozyny u chorych z niewydolnością serca i obniżoną frakcją wyrzutową zarówno chorujących na cukrzycę, jak i w grupie bez cukrzycy.
Pacjenci objęci badaniami z zastosowaniem iSGLT2 byli dość zróżnicowani pod względem wyjściowej funkcji nerek, charakteryzowanej przez wielkość szacunkowego wskaźnika filtracji kłębuszkowej (eGFR – estimated glomerular filtration rate) oraz wskaźnika wydalania albuminy na 1 gram kreatyniny mierzonej w pojedynczej porcji moczu (UACR – urine albumin-to-creatinine ratio). Wpływało to na różnice w redukcji zdarzeń sercowo-naczyniowych i nerkowych uwidocznione w wynikach tych badań. Najniższy wyjściowy średni eGFR mieli pacjenci obserwowani w badaniu CREDENCE (56,2 ml/min/1,73 m2), podczas gdy w pozostałych badaniach średni eGFR pacjentów był wyraźnie wyższy (85,2 ml/min/1,73 m2 w DECLARE-TIMI 58, 76,5 ml/min/1,73 m2 w CANVAS i 74 ml/min/1,73 m2 w EMPA-REG OUTCOME). Najwyższym wydalaniem albuminy z moczem charakteryzowali się pacjenci w badaniu CREDENCE, u których mediana UACR wynosiła 927 mg/g, podczas gdy w DECLARE-TIMI 58 13,1 mg/g, a w CANVAS 12,3 mg/g. Te istotne różnice wskazują, że chorzy obserwowani w badaniu CREDENCE mieli najwyższe wyjściowe ryzyko nerkowe, a najwyższa w tej grupie bezwzględna częstość zdarzeń nerkowych oraz sercowo-naczyniowych dowodzi, jak silnym czynnikiem ryzyka zdarzeń sercowo-naczyniowych jest przewlekła choroba nerek.
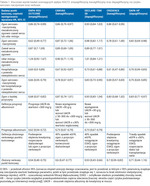
Tabela 1. Kluczowe wyniki badań oceniających wpływ iSGLT2: empagliflozyny, kanagliflozyny oraz dapagliflozyny, na ryzyko sercowo-naczyniowe oraz nerkowe
Niezależnie jednak od różnic populacyjnych badania z zastosowaniem iSGLT2 dostarczyły mocnych dowodów na liczne korzyści sercowo-naczyniowe oraz nefroprotekcję wynikające z ich przyjmowania. Stało się to powodem umieszczenia tej grupy leków w zaleceniach wielu towarzystw naukowych jako inicjujących leczenie cukrzycy typu 2 u chorych z wysokim ryzykiem sercowo-naczyniowym i nerkowym. Obserwowane korzyści ze stosowania iSGLT2 wydają się związane z efektem klasy, a nie z wybranymi substancjami. Zarówno korzyści, jak i ryzyko wynikające z leczenia iSGLT2 u chorych z zaawansowaną niewydolnością nerek (eGFR <30 ml/min/1,73 m2) są jak na razie niejasne i nie zaleca się w tym stadium rozpoczynania terapii substancjami z tej grupy. Jedyną flozyną, której stosowanie można kontynuować, gdy eGFR obniży się <30 ml/min/1,73 m2, jest kanagliflozyna (według protokołu badania CREDENCE włączana przy eGFR o wyższych wartościach i podawana aż do chwili rozpoczęcia dializoterapii lub przeszczepienia nerki). Podsumowanie wyników leczenia iSGLT2 w badaniach randomizowanych przedstawia tabela 1.
Mechanizmy kardio- i nefroprotekcji w czasie leczenia iSGLT2
We wczesnym rozejściu się krzywych Kaplana-Meiera dla sercowo-naczyniowych i nerkowych punktów końcowych podczas stosowania iSGLT2, w porównaniu z placebo dodanym do optymalnej terapii, biorą udział złożone mechanizmy, najczęściej niezwiązane bezpośrednio z obniżeniem glikemii. Wymienia się wśród nich:
- aktywację sprzężenia cewkowo-kłębuszkowego
- nasilenie diurezy
- obniżenie ciśnienia tętniczego
- redukcję masy ciała
- obniżenie stężenia kwasu moczowego
- zwiększenie hematokrytu.
Na poziomie cewek nerkowych działanie iSGLT2 polega na zablokowaniu zwrotnego wchłaniania nie tylko glukozy, lecz także sodu, chlorków i wody. Zwiększony ładunek sodu dopływający do plamki gęstej, stanowiącej część aparatu przykłębuszkowego, prowadzi do aktywacji tzw. sprzężenia cewkowo-kłębuszkowego, polegającego na skurczu tętniczki doprowadzającej krew do kłębuszka i istotnej redukcji ciśnienia wewnątrzkłębuszkowego, co ma kluczowe znaczenie w nefroprotekcyjnym działaniu leku. Odzwierciedleniem obniżenia ciśnienia wewnątrzkłębuszkowego jest początkowy spadek filtracji stwierdzany po rozpoczęciu leczenia iSGLT2. Niemniej w dłuższej obserwacji widać wyraźne redukcje tempa spadku eGFR u pacjentów przyjmujących iSGLT2.
Zmniejszony przepływ nerkowy i względna hipoksja rdzenia nerki mogą z kolei pobudzać produkcję erytropoetyny i przez zwiększenie liczby erytrocytów poprawiać zaopatrzenie mięśnia sercowego w tlen.
Inhibitory SGLT2, wywołując glukozurię, ograniczają wpływ glukotoksyczności na kardiomiocyty i zmniejszają ich odpowiedź zapalną, wtórną do hiperglikemii.
Poprawa kontroli ciśnienia tętniczego i wolemii odgrywa szczególną rolę w osiąganiu korzyści u chorych z niewydolnością serca. W badaniu DAPA-HF zaobserwowano znaczącą redukcję objętości płynu w przestrzeni śródtkankowej, przy niezbyt nasilonej redukcji objętości krwi krążącej.
Działania niepożądane iSGLT2
Wśród najistotniejszych działań niepożądanych wymienia się:
