Diagnostyka i kwalifikacja do leczenia na SOR-ze lub w izbie przyjęć
prof. dr hab. n. med. Stanisław Bartuś1
dr hab. n. med. Marek Rajzer2
dr hab. n. med. Dorota Sobczyk3
dr n. med. Michał Terlecki2
- Algorytm ESC postępowania na SOR-ze i w izbie przyjęć w przypadku podejrzenia występowania u pacjenta ostrego zespołu wieńcowego
- Kwalifikacja pacjentów do koronarografii
- Wstępne leczenie stosowane u pacjentów z ostrym zespołem wieńcowym przed przekazaniem do pracowni hemodynamiki
W codziennej pracy szpitalnego oddziału ratunkowego (SOR)/izby przyjęć pacjenci z podejrzeniem ostrego zespołu wieńcowego (ACS – acute coronary syndrome) stanowią duże wyzwanie. Ostry ból w klatce piersiowej mogący być m.in. objawem ACS to jedna z najczęstszych przyczyn zgłaszania się dorosłych pacjentów na SOR (ok. 10% wizyt niezwiązanych z urazem)1-5. Należy założyć, że wśród pacjentów SOR-u, którzy zostali przyjęci z powodu dolegliwości bólowych w klatce piersiowej, u 5-10% zostanie rozpoznany zawał serca z uniesieniem odcinka ST (STEMI – ST-segment elevation myocardial infarction), u 15-20% – zawał serca bez uniesienia odcinka ST (NSTEMI – non-STEMI), u ok. 10% – niestabilna dławica piersiowa (UA – unstable angina). U pozostałych chorych za dolegliwości bólowe w klatce piersiowej będzie odpowiadać inny stan chorobowy1-5.
Wśród osób zgłaszających się na SOR/do izby przyjęć z bólem w klatce piersiowej aż u 15% przyczyną bólu nie jest ostry zespół wieńcowy. Do najważniejszych, innych niż ACS, przyczyn bólu w klatce piersiowej, które stanowią bezpośrednie zagrożenie życia i wymagają celowanego leczenia, należą:
- ostre rozwarstwienie aorty wstępującej
- ostra zatorowość płucna
- ciężka stenoza aortalna
- kardiomiopatia przerostowa
- zapalenie osierdzia.
Warto podkreślić, że niewystępowanie typowych objawów stenokardialnych nie wyklucza ACS, tzn. wśród pacjentów zgłaszających się na SOR, którzy w wywiadzie nie podają specyficznych zaburzeń wskazujących na ostry zespół wieńcowy, w ok. 2% przypadków zawał serca będzie ostatecznym rozpoznaniem4. Ponadto u ok. 2% pacjentów z bólem w klatce piersiowej błędnie nie rozpoznaje się ACS, a chorzy ci są wypisywani do domu bez odpowiedniej diagnostyki i leczenia, co istotnie pogarsza ich rokowanie6.
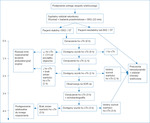
Rycina 1. Schemat diagnostyki na SOR-ze lub w izbie przyjęć i kwalifikacji do leczenia na podstawie rekomendowanego przez European Society of Cardiology algorytmu 0 h/1 h
Pobyt pacjenta z podejrzeniem ACS na SOR-ze powinien zostać maksymalnie skrócony i umożliwić: szybkie ustalenie rozpoznania, wstępną stratyfikację ryzyka i wdrożenie niezbędnego leczenia. Postępowanie diagnostyczne na SOR-ze u pacjenta z podejrzeniem ACS opiera się na zintegrowanej ocenie: wywiadu, objawów klinicznych, EKG (który powinien zostać wykonany w ciągu 10 minut od pierwszego kontaktu i niezwłocznie oceniony przez kompetentnego lekarza, a w przypadku wątpliwości diagnostycznych lub nawracających objawów powinien być powtarzany) oraz markerów martwicy mięśnia serca oznaczanych seryjnie7 (ryc. 1).
Zgodnie z zaleceniami European Society of Cardiology (ESC) ciągłe monitorowanie EKG powinno być zapewnione na SOR-ze u wszystkich pacjentów z zawałem serca lub do czasu wykluczenia ACS w celu wykrycia zagrażających życiu zaburzeń rytmu serca7.
Kwalifikacja pacjentów do koronarografii
Na SOR-ze najistotniejszym elementem triage’u pacjentów z ACS jest szybkie zidentyfikowanie chorych, którzy wymagają niezwłocznego przekazania do pracowni hemodynamiki w celu wykonania koronarografii. Pacjenci ze STEMI powinni być przewożeni transportem medycznym do pracowni hemodynamiki bezpośrednio z miejsca zachorowania (na przykład z domu). Jeżeli potwierdzono u nich STEMI na podstawie objawów klinicznych i zapisu EKG, nie wymagają dalszej diagnostyki i powinni być bezzwłocznie poddani koronarografii8. Zabieg ten należy też rozważyć u chorych, dla których istnieje wysoki stopień klinicznego podejrzenia NSTE-ACS (np. znaczący wzrost stężenia troponiny sercowej od poziomu wyjściowego po 1 lub 2, lub 3 godzinach).
Pacjenci z objawami niestabilności hemodynamicznej
Do diagnostyki inwazyjnej tętnic wieńcowych pilnie (<2 godzin) powinni zostać zakwalifikowani pacjenci niestabilni hemodynamicznie z ustalonym na podstawie zapisu EKG rozpoznaniem STEMI7. Za objawy niestabilności hemodynamicznej u tych chorych są uważane:
- objawy wstrząsu kardiogennego
- nawracający lub utrzymujący się ból w klatce piersiowej
- zagrażające życiu zaburzenia rytmu serca
- zatrzymanie krążenia
- ostra dekompensacja układu krążenia wynikająca jednoznacznie z ACS
- w zapisach EKG obniżenia odcinka ST >1 mm w ≥6 odprowadzeniach i uniesienia odcinka ST w aVR i/lub V17.
U tych niestabilnych pacjentów na SOR-ze należy zaplanować wykonanie ewentualnych procedur niezbędnych do wdrożenia przed postępowaniem inwazyjnym w celu wstępnej stabilizacji ich stanu (np. podanie leków inotropowo dodatnich, intubacja, mechaniczna wentylacja).



