VMS Interna 2026 | BEZPŁATNY kongres online już 19-21 maja! 6 sesji - Ponad 20 wykładów - Sesje Q&A | Zapisz się >
Powikłania neurologiczne u chorych leczonych cytostatykami w raku płuca
dr n. med. Beata Kuklińska
Chemioterapia jest bardzo dynamicznie rozwijającą się dziedziną medycyny. Obecnie chorzy na raka poddawani są coraz bardziej agresywnemu i wielolekowemu leczeniu onkologicznemu i mają większą szansę na dłuższe przeżycie. Niestety, leczenie to ma działania niepożądane – łagodne lub poważne. Niektóre leki cytostatyczne stosowane w leczeniu raka płuca wywołują objawy neurotoksyczne. Są one bardzo uciążliwe dla chorych. Czasami jedyną metodą walki z objawami neurotoksyczności jest zaprzestanie chemioterapii.
Wprowadzenie
Rak płuca to najczęstszy nowotwór złośliwy w Polsce. Niekorzystne jest, że rozpoznaje się go w znacznym stadium zaawansowania klinicznego. W efekcie mniej chorych może być poddanych radykalnemu leczeniu.
Większość pacjentów kwalifikuje się do leczenia cytostatykami. W wyjątkowych wskazaniach podaje się leki pojedynczo. Leki cytostatyczne stosowane w chemioterapii raka płuca działają niespecyficznie na wszystkie tkanki w organizmie. Oddziałują niezwykle silnie na te grupy narządów, których komórki ulegają częstym podziałom. Powszechnie znane są niepożądane działania cytostatyków na układ pokarmowy czy krwiotwórczy. Wiadomo, że skuteczność leczenia chemicznego zależy od dawki, uzasadnione jest więc stosowanie maksymalnie tolerowanych dawek należnych dla danego chorego. Niestety, niepożądane efekty leczenia w trakcie chemioterapii stanowią istotny problem w jej kontynuowaniu. Niektóre leki cytostatyczne stosowane w leczeniu raka płuca wywołują objawy neurotoksyczne. Mechanizm tych zaburzeń nie jest do końca poznany. Objawy neurotoksyczności po chemioterapii z powodu raka płuca są w większości przypadków trwałe. Mogą ulec złagodzeniu po kilku miesiącach, ale najczęściej nie ustępują całkowicie. Grupy leków chemioterapeutycznych mają zróżnicowany mechanizm działania przeciwnowotworowego. Do uszkodzenia układu nerwowego w przebiegu leczenia dochodzi w różny sposób.
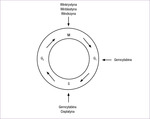
Leki cytostatyczne dzielimy na:
- fazozależne – takie, które działają na komórki w określonej fazie cyklu komórkowego (ryc. 1)
- fazoniezależne – wrażliwość komórek nie zależy od fazy cyklu komórkowego.
Najczęściej obserwowanym powikłaniem ze strony układu nerwowego w chemioterapii raka płuca są neuropatie obwodowe. Leki stosowane w tym czasie mają odmienne mechanizmy działania, zarówno na tkankę nowotworową, jak i na obwodowy układ nerwowy, dlatego nie można traktować obwodowej neuropatii wywołanej chemioterapią (CIPN – chemotherapy induced peripheral neuropathy) jako jednorodnej jednostki chorobowej.1 W wyniku stosowania leków cytostatycznych dochodzi do uszkodzenia aksonu komórek nerwowych.2 Częstość występowania tego zaburzenia wynosi wg różnych autorów od 1-10%. Doniesienia ostatnich lat oraz obserwacje własne wskazują, że znacząco wzrasta procent chorych dotkniętych tym powikłaniem. Neuropatia obwodowa występuje rzadziej w przypadku leczenia jednym cytostatykiem. Jej prawdopodobieństwo wzrasta znacznie w przypadku politerapii, a ta metoda leczenia jest zalecana w przypadku raka płuca.
CIPN rozpoczyna się najczęściej od drętwienia dystalnych części kończyn. Jej nasilenie powoduje długotrwałe zabu- rzenia czucia dotyku, ciepła i zimna, aż do poważnych zaburzeń motorycznych utrudniających codzienne funkcjonowanie. Opisywanym dolegliwościom towarzyszą często objawy bólu neuropatycznego w postaci pieczenia, palenia czy uczucia rażenia prądem.3 Charakterystyczne dla neuropatii obwodowej jest symetryczne i dystalne pojawianie się objawów z powolnym narastaniem dolegliwości. Obserwowane są zaburzenia przewodnictwa w postaci mononeuropatii kończyn górnych i dolnych, uszkodzenia nerwów czaszkowych (diplopia, zaburzenia słuchu i porażenie strun głosowych), niedrożności jelit w przebiegu neuropatii autonomicznej.4 Opisywane są również powikłania w postaci postępującej neuropatii motorycznej, prowadzącej do porażenia czterokończynowego.5
Neurotoksyczność wybranych grup leków w leczeniu raka płuca
W leczeniu raka płuca najczęściej stosowane są pochodne platyny: cisplatyna i karboplatyna, które wiążą się wybiórczo z komórkowym DNA i hamują jego syntezę. Działają niezależnie od fazy cyklu komórkowego. Ich cytotoksyczność koreluje z czasem trwania fazy G2.
Działania niepożądane cisplatyny zależą od zastosowanej dawki.6 Do uszkodzenia obwodowego układu nerwowego dochodzi zwykle po osiągnięciu sumarycznej dawki 400-500 mg/m2, a więc po około 3-6 miesiącach leczenia.7
Obecność pochodnych platyny w nerwach obwodowych związana jest z jej łatwym przechodzeniem przez siatkę naczyń włosowatych i jednocześnie utrudnionym transportem do ośrodkowego układu nerwowego.8 Udowodniono silne powinowactwo cisplatyny do DNA komórek zwoju rdzeniowego.9,10 Ten ważny mechanizm działania przeciwnowotworowego staje się też przyczyną apoptozy komórek układu nerwowego. Z kolei wiązanie pochodnych platyny z mitochondrialnym DNA uważa się za prawdopodobną przyczynę obumierania neuronów.11
Objawy kliniczne związane z działaniem cisplatyny na układ nerwowy rozpoczynają się zaburzeniami czucia w obrębie dłoni i stóp, którym towarzyszą parestezje i dyzestezje. Niekiedy dochodzi do ataksji czuciowej. Objawy ze strony układu autonomicznego występują rzadziej, zwykle w postaci zmęczenia.
U 30% leczonych cisplatyną występują zaburzenia słuchu w postaci utraty słyszalności dźwięków o wysokiej częstotliwości. Niektórzy chorzy skarżą się też na szum w uszach.
Znacznie mniejszą neurotoksycznością charakteryzuje się karboplatyna. W większych dawkach wywołuje ona jednak podobne objawy jak cisplatyna. Neurotoksyczność obserwuje się u ok. 20% pacjentów leczonych tym lekiem w połączeniu z paklitakselem.12
Czasami jedyną metodą walki z objawami neurotoksyczności jest zaprzestanie chemioterapii. Niestety nie spowoduje to ustąpienia objawów. Nie ma znaczenia, że substancja czynna zawarta w leku zostanie usunięta z organizmu w ciągu 96 h od zakończenia podawania pochodnych platyny. Zmiany w układzie nerwowym zostały już zapoczątkowane i nie znaleziono na razie skutecznego sposobu, aby uchronić pacjenta przed ich rozwojem. Zjawisko to określa się jako casting. Mimo świadomości jego istnienia ani mechanizm powstawania, ani sposoby zahamowania go nie są znane.13 W miarę skuteczną metodą walki z neuropatią obwodową w przypadku stosowa- nia pochodnych platyny jest ograniczenie dawki leków. Należy również pamiętać o odpowiednim nawodnieniu chorego w trakcie chemioterapii cisplatyną. W przypadku uporczywych objawów, które niekiedy unieruchamiają chorego, jedynym rozwiązaniem jest zaprzestanie dalszej chemioterapii i leczenie objawowe. Należy bowiem pamiętać o zapewnieniu odpowiedniego komfortu życia pacjenta z rakiem płuca.