Kongres Akademii po Dyplomie Pediatria 2026 👉 200 zł taniej do 23:59! Spotkajmy się 17-18 kwietnia w Warszawie | Skorzystaj z oferty >
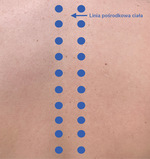
Zabiegi te najczęściej wykonywane są w gabinecie ortopedycznym7-9. Orientacyjne punkty iniekcyjne stosowane w przebiegu GTPS przedstawiono na rycinie 1.
Leczenie
Po przeprowadzonej diagnostyce neurolog wdraża postępowanie terapeutyczne. W wielu przypadkach wdrażane są farmakoterapie: przeciwbólowa, przeciwzapalna, miorelaksacyjna, suplementacja witaminy z grupy B. Do najczęściej stosowanych leków należą preparaty z grupy niesteroidowych leków przeciwzapalnych (NLPZ), np. ketoprofen, diklofenak, naproksen czy nimesulid. Należy pamiętać, że wykazują one działanie przeciwbólowe i przeciwzapalne, ale są uzupełnieniem terapii podstawowej jako leczenie objawowe, a nie przyczynowe. Ponadto leki z tej grupy należy ostrożnie stosować u osób z chorobą wrzodową żołądka i dwunastnicy oraz u pacjentów internistycznych, ponieważ mogą one wchodzić w interakcje z innymi lekami. Dodatkowo u chorych w starszym wieku wzrasta ryzyko wystąpienia krwawienia z przewodu pokarmowego. Alternatywą jest paracetamol stosowany w monoterapii lub – w przypadku dolegliwości bólowych o większym natężeniu – w połączeniu np. z tramadolem. U części pacjentów, którym towarzyszy wzmożone napięcie mięśni przykręgosłupowych, należy rozważyć włączenie leków miorelaksacyjnych. Wykazują one skuteczne działanie rozluźniające tkanki miękkie, przez co zmniejsza się ból mięśniowy i ból ze strony stawów międzywyrostkowych. Część z miorelaksantów ogranicza jednak zdolność prowadzenia pojazdów (metokarbamol, tyzanidyna), czego nie obserwuje się u pacjentów po zastosowaniu np. tolperyzonu czy tiokolchikozydu.
Ponadto wykorzystuje się także fizjoterapię, tj. kinezy- i fizykoterapię. Niewielka część pacjentów jest kwalifikowana do leczenia operacyjnego. U niektórych chorych nie następuje jednak poprawa po leczeniu neurochirurgicznym. Rozpoznany jest wtedy zespół bólowy kręgosłupa po nieskutecznym zabiegu operacyjnym (FBSS – failed back surgery syndrome). Dlatego warto wspomnieć o bezpiecznej i małoinwazyjnej, a zarazem skutecznej metodzie leczenia, jaką jest mezoterapia kręgosłupa, tzw. miejscowa terapia śródskórna (LIT – local intradermal therapy). Neurolog może taki zabieg przeprowadzić u siebie w gabinecie lub skierować chorego do gabinetu ortopedycznego3,10,11.
Mezoterapia kręgosłupa
Miejscowa terapia śródskórna jest zabiegiem, który polega na wykonaniu mikroiniekcji w obrębie zmienionego patologicznie odcinka kręgosłupa i dostarczeniu do skóry właściwej, tkanki podskórnej substancji regenerujących, odżywczych oraz terapeutycznych zgodnie z zasadą Pistora: „mało, rzadko, w dobrze dobrane miejsca”. Zabiegi wykonuje się w odstępach tygodniowych przynajmniej pięciokrotnie. Mezoterapię kręgosłupa stosuje się w pierwszej kolejności w grupie pacjentów z zespołem bólowym kręgosłupa o charakterze mięśniowo-powięziowym, często zwanym zespołem bólowym o charakterze przeciążeniowym10-12.
Wskazania do mezoterapii kręgosłupa obejmują:
- zespół bólowy kręgosłupa o charakterze mięśniowo-powięziowym
- zespół bólowy kręgosłupa w przebiegu choroby zwyrodnieniowej, tzw. spondylozy czy spondyloartrozy
- zespół bólowy kręgosłupa szyjnego o charakterze szyjnym lokalnym (miejscowym)
- zespół szyjno-barkowy (ból kręgosłupa szyjnego z promieniowaniem do kończyny górnej, tzw. rwa barkowa)
- zespół szyjno-głowowy (bóle kręgosłupa szyjnego z jednoczesnym występowaniem dolegliwości bólowych potylicy, zawrotów głowy i nudności, np. tzw. szyja smartfonowa)
- zespół bólowy kręgosłupa szyjnego po urazie typu whiplash (tzw. skręcenie kręgosłupa szyjnego, np. po wypadku komunikacyjnym)
- stan po złamaniach kręgosłupa piersiowego i przejścia piersiowo-lędźwiowego z dolegliwościami o charakterze neuralgii międzyżebrowej5,10,11.
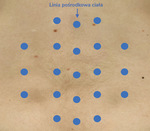
Technika mezoterapii polega na wykonaniu wielu (20-25 podczas jednego zabiegu) mikroiniekcji na głębokość do 13 mm igłą o średnicy 0,3 mm, 30 G (ryc. 2), po wcześniejszym kilkukrotnym odkażeniu skóry. W zależności od rozpoznania dobierana jest odpowiednia technika zabiegu11.
Miejscowa terapia śródskórna wykorzystuje dwa kluczowe mechanizmy związane z efektem terapeutycznym:
- miejscowe podawanie leku; w zależności od stosowanych preparatów uzyskuje się dodatkowo miejscowy efekt przeciwbólowy, przeciwzapalny i regeneracyjny; na podstawie wyników badań stwierdzono, że podawany preparat terapeutyczny uzyskuje większe stężenie lecznicze w miejscu jego podania podczas zabiegu, a działanie jest znacznie wydłużone w porównaniu z drogą doustną czy domięśniową
- miejscową stymulację receptorów skóry i tkanki podskórnej, co wpływa na zwiększenie stężenia endorfin, dodatkowo podrażnienie punktów spustowych uruchamia endogenny układ opioidowy; mikrouszkodzenie tkanek podczas procedury wkłucia powoduje powstanie mikrostanu zapalnego związanego z iniekcją, co pobudza mechanizm autonaprawy przez organizm10-13.
W mezoterapii kręgosłupa stosuje się leki lub preparaty, które można podawać drogą wstrzyknięć. Do najczęściej wykorzystywanych należą m.in.:
- leki znieczulające, np. chlorowodorek lidokainy (1%, 2%)
- mieszanki lekowe, takie jak połączenie NLPZ (np. ketoprofenu lub diklofenaku) z chlorowodorkiem lidokainy
- miorelaksanty, np. diazepam
- tropokolagen I, preparat pochodzenia wieprzowego, który zawiera substancje dodatkowe wykazujące tropizm do poszczególnych narządów11.
Miejscowa terapia śródskórna należy do małoinwazyjnych i bezpiecznych form leczenia ostrego i przewlekłego bólu kręgosłupa. Do działań niepożądanych zabiegu należą m.in. ból związany z przeprowadzoną procedurą, drobne wylewy podskórne czy reakcja alergiczna na podawany preparat12-14.
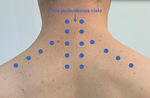
Rycina 3. Orientacyjne punkty iniekcyjne stosowane w mezoterapii w przebiegu zespołu bólowego kręgosłupa szyjnego