Powikłania po podaniu leków doszklistkowych
Do powikłań związanych z iniekcjami do ciała szklistego należą zapalenia wnętrza gałki ocznej, przedarcia/odwarstwienie siatkówki, odłączenie naczyniówki, rozwój zaćmy, nagły wzrost ciśnienia wewnątrzgałkowego, krwotok do ciała szklistego, wylew podspojówkowy10,11.
Zalecana procedura podania leków doszklistkowo
Przygotowanie do podania leku doszklistkowo może odbywać się w sali operacyjnej lub gabinecie zabiegowym z dobrym oświetleniem. Przed przystąpieniem do zabiegu dane pacjenta oraz pisemna i świadoma zgoda powinny zostać zweryfikowane. Podczas jednej wizyty dopuszczalne jest podanie leku do obojga oczu, zabieg jednak powinien być wykonany dwoma różnymi zestawami, a lek musi być podany z różnych opakowań.
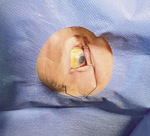
Rycina 4. Pacjent w trakcie przygotowania do iniekcji preparatu anty-VEGF do oka prawego – sterylne obłożenie pola operacyjnego, sterylna rozwórka, w worku spojówkowym roztwór jodopowidonu
Bezpośrednio przed zabiegiem lekarz powinien nałożyć jednorazową maseczkę chirurgiczną, zdezynfekować chirurgicznie ręce, ubrać się w jałowy fartuch i jałowe rękawiczki jednorazowe. Podczas przygotowania pacjenta należy znieczulić worek spojówkowy miejscowymi kroplami znieczulającymi, a skórę i powieki przemyć 5-10% roztworem jodopowidonu (w przypadku uczulenia można zastosować 0,05% roztwór chlorheksydyny). Jako dodatkowe znieczulenie może być podana podspojówkowo 1 lub 2% lidokaina. Następnie zalecane jest użycie sterylnego jednorazowego obłożenia pola operacyjnego i założenie sterylnej rozwórki powiekowej. Po rozszerzeniu szpary powiekowej podaje się 5% roztwór jodopowidonu do worka spojówkowego na co najmniej 30 sekund (w przypadku uczulenia można zastosować 0,05% roztwór chlorheksydyny) (ryc. 4).
Nie ma sztywnych zaleceń co do miejsca wkłucia, jednak większość praktyków zazwyczaj wykonuje zabieg w kwadrancie dolnoskroniowym ze względu na łatwość dostępu. Należy unikać pozycji na godzinie 3 i 9 z powodu możliwości uszkodzeń neurowaskularnych. Pacjent powinien patrzeć w stronę przeciwną do miejsca iniekcji. Następnie miejsce wstrzyknięcia oznaczane jest specjalną miarką 3-3,5 mm do tyłu od rąbka rogówki w oczach pseudofakijnych i afakijnych, a 3,5-4 mm w oczach fakijnych (obszar pars plana). Igłę wprowadza się prostopadle do gałki ocznej pewnym, precyzyjnym ruchem, powoli wprowadzając lek. Zalecane jest stosowanie igły 30 G dla roztworów wodnych lub 27 G dla substancji krystalicznych, długość igły nie powinna przekraczać 18 mm. W celu zmniejszenia refluksu (cofania się leku pod spojówkę) należy zatrzymać igłę w oku na ok. 5 sekund lub sterylnym patyczkiem ucisnąć miejsce wkłucia. Nie zaleca się podawania antybiotyków miejscowo ze względu na ryzyko rozwinięcia się oporności12-14.
Po zastrzyku należy sprawdzić orientacyjną ostrość wzroku pacjenta, tj. poczucie światła, ruch ręki przed okiem lub liczenie palców przed okiem. Trzeba poinstruować chorych, aby bezzwłocznie zgłaszali wszelkie objawy mogące sugerować zapalenie wnętrza gałki ocznej (np. ból oka, zaczerwienienie oka, światłowstręt, niewyraźne widzenie), odwarstwienie siatkówki (pojawienie się zasłony przed okiem, zaburzenia pola widzenia), wylew krwi do komory ciała szklistego (znaczne obniżenie ostrości widzenia). Pacjent może wrócić do normalnej aktywności po 24 godzinach od zabiegu13,15.
Podsumowanie
Podawanie leków bezpośrednio do ciała szklistego umożliwia osiągnięcie wysokiego stężenia terapeutycznego w obrębie siatkówki, ograniczając ich potencjalne ogólnoustrojowe działania niepożądane. Iniekcje doszklistkowe anty-VEGF są obecnie jedną z najczęściej wykonywanych procedur okulistycznych w praktyce klinicznej14. Dzięki dużej skuteczności preparaty anty-VEGF stały się metodą z wyboru w leczeniu niektórych chorób siatkówki. Co więcej, zanotowano wiele obiecujących wyników po podaniu leków antyangiogennych w schorzeniach, takich jak jaskra neowaskularna, retinopatia wcześniacza i guzy wewnątrzgałkowe11. Głównymi ograniczeniami leczenia anty-VEGF są nietrwały efekt zahamowania zmian neowaskularnych i konieczność częstego powtarzania iniekcji, a ograniczenie tego reżimu najczęściej prowadzi do zmniejszonej skuteczności leczenia, dlatego cały czas trwają poszukiwania nowych metod leczenia chorób siatkówki wśród terapii zabiegowych, laserowych i operacyjnych.