Ostry dyżur
Pneumatyczne przesunięcie krwotoku do plamki żółtej, czyli czas nagli
lek. Katarzyna Ignacka
dr n. med. Joanna Siwiec-Prościńska
- W artykule przedstawiono przypadek pacjentki, u której wystąpił krwotok do plamki żółtej, będący następstwem poważnego powikłania neowaskularnej postaci zwyrodnienia plamki związanego z wiekiem
Opis przypadku
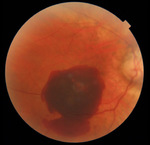
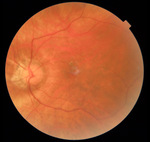
Na okulistyczną izbę przyjęć zgłosiła się 65-letnia pacjentka z powodu nagłego pogorszenia widzenia w oku prawym utrzymującego się od czterech dni. Do tej pory nie była pod stałą opieką okulistyczną. Stosowała korekcję okularową z powodu obustronnej krótkowzroczności – ok. −7 dioptrii. Najlepsza skorygowana ostrość wzroku wg skali Snellena wynosiła w oku prawym 0,04, a w oku lewym − 0,7. Ciśnienie wewnątrzgałkowe było prawidłowe. W badaniu dna oka prawego uwidoczniono rozległy krwotok śródsiatkówkowy w dolnej części plamki obejmujący dołek (ryc. 1), w oku lewym w rzucie plamki żółtej widoczne były druzy miękkie (ryc. 2). Dodatkowo w obojgu oczach widoczny był zanik okołotarczowy związany z krótkowzrocznością.
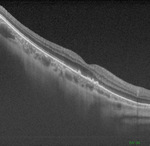
Rozszerzono diagnostykę o badanie optycznej koherentnej tomografii (OCT – optical coherence tomography): w oku prawym potwierdzono krwotok do plamki żółtej (ryc. 3); w oku lewym uwidoczniono druzy miękkie (ryc. 4), nie wykazano obecności płynu podsiatkówkowego. Badanie angio-OCT ze względu na obecność krwi w oku prawym nie było możliwe, natomiast w oku lewym nie zobrazowano błony neowaskularnej. Rozpoznano zwyrodnienie plamki żółtej związane z wiekiem (AMD – age-related macular degeneration). Pacjentka do tej pory nie była świadoma swojej choroby.
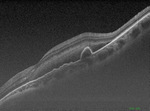
Rycina 3. Badanie OCT pacjentki z izby przyjęć – widoczna hiporefleksyjna przestrzeń, odpowiadająca krwotokowi między warstwą nabłonka barwnikowego a warstwą jądrzastą zewnętrzną
Kobieta została zakwalifikowana do przeprowadzenia zabiegu podania gazu C3F8 do komory ciała szklistego w celu pneumatycznego przesunięcia krwotoku. Zadecydowano o przyjęciu na oddział w trybie nagłym i tego samego dnia pacjentka znalazła się na bloku operacyjnym. Zabieg odbył się w znieczuleniu miejscowym. Gaz podano w ilości 0,4 ml w iniekcji do ciała szklistego, następnie wykonano paracentezę. Zalecono leżenie na brzuchu z twarzą skierowaną w dół do czasu kontroli w poradni. Pacjentka dobrze współpracowała i przestrzegała zaleceń. Następnego dnia została wypisana do domu z ostrością widzenia w oku po zabiegu (ruchy ręki przed okiem prawym) wynikającą z obecności gazu w komorze ciała szklistego.
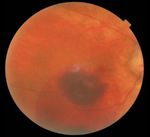
Pierwsza kontrola pooperacyjna odbyła się po tygodniu. W badaniu ostrość wzroku oka prawego wynosiła 0,2 cc, pacjentka podawała znaczną poprawę widzenia tym okiem. Badanie dna oka wykazało przesunięcie krwi w dół i odsłonięcie centrum plamki żółtej (ryc. 5). W badaniu OCT udało się uwidocznić rysunek dołka i potwierdzić obecność druz miękkich (ryc. 6). Wykonano również badanie angio-OCT, w którym uwidoczniono błonę neowaskularną (ryc. 7).
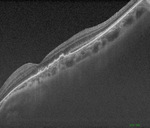
Rycina 6. Skan OCT plamki oka prawego wykonany tydzień po podaniu gazu. Badanie potwierdza przesunięcie krwi spod dołka