Ostry dyżur
Laseroterapia otworów i przedarć siatkówki w trybie ostrego dyżuru
lek. Joanna Miękiszak
lek. Weronika Wieczorek-Wojtaszek
dr n. med. Joanna Siwiec-Prościńska
- Na podstawie opisu dwóch przypadków scharakteryzowano wskazania do zastosowania laseroterapii na ostrym dyżurze w prewencji odwarstwienia siatkówki
- Omówiono czynniki, które należy rozważyć przy kwalifikacji do leczenia, oraz praktyczne aspekty fotokoagulacji laserowej siatkówki
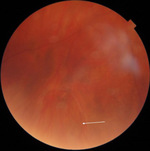
Opis przypadku 1
Mężczyzna, lat 61, zgłosił się na izbę przyjęć z powodu pojawiających się od 2 dni przed okiem prawym błysków i „muszek” po wysiłku fizycznym podczas prac domowych. Mniej więcej rok wcześniej pacjent przebył operację refrakcyjnej wymiany soczewki z powodu krótkowzroczności (−3,0 D). W badaniu okulistycznym ostrość wzroku wynosiła odpowiednio dla prawego i lewego oka 0,7 oraz 0,8 z optymalną korekcją, w przednim odcinku obojga oczu – multifokalne sztuczne soczewki tylnokomorowe. Na dnie oka prawego stwierdzono obecność przedarcia podkowiastego od dołu na godzinie 6.00 (ryc. 1), siatkówka była przyłożona, nie obserwowano innych zmian zwyrodnieniowych na dnie oka. Dno oka lewego było bez odchyleń. Chorego zakwalifikowano do laseroterapii przedarcia, która została wykonana w trybie ostrego dyżuru. Baraż laserowy skutecznie zabezpieczył przedarcie, zapobiegając odwarstwieniu siatkówki (RD – retinal detachment).
Opis przypadku 2
Mężczyzna, lat 40, zgłosił się na izbę przyjęć z powodu ubytku części pola widzenia od dołu i nosa, w oku prawym. Pacjent zgłaszał, że ubytek ten był zauważalny przede wszystkim przy ruchach gałek, a pojawił się co najmniej 2 tygodnie wcześniej, natomiast błyski przed tym okiem występowały już przed miesiącem. Dwa tygodnie wcześniej na okulistycznej izbie przyjęć w innym ośrodku rozpoznano lokalne RD w kwadrancie górnoskroniowym, sięgające tylnego bieguna. W trybie nagłym wykonano wówczas laseroterapię wokół obszaru odwarstwionej siatkówki w oku prawym. Zalecono oszczędzający tryb życia i wyznaczono termin kontroli za 2 miesiące. Mężczyzna był jednak zaniepokojony subiektywnym, nieznacznym pogorszeniem widzenia i zgłosił się do innego ośrodka. W badaniu oka prawego stwierdzono obecność objawu Schäffera, czyli pyłu tytoniowego w ciele szklistym, na dnie oka zaś RD w kwadrancie górnoskroniowym na godzinach od 9.00 do 1.00, z obecnością płynu pod siatkówką przekraczającego już linię barażu laserowego oraz słabo wysycone blizny po laseroterapii sięgające do arkady skroniowej górnej (ryc. 2-3). Nie uwidoczniono otworu w siatkówce, plamka była przyłożona, nie było innych zmian zwyrodnieniowych na obwodzie. W badaniu oka lewego ostrość wzroku była pełna, nie uwidoczniono odchyleń w przednim odcinku ani na dnie oka. Ze względu na postępowanie choroby i zagrożenie odwarstwieniem plamki w oku prawym pacjenta zakwalifikowano do zabiegu fakowitrektomii oka prawego w trybie nagłym.
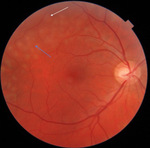
Rycina 2. Tylny biegun oka prawego (przypadek 2). Biała strzałka wskazuje obszar odwarstwienia siatkówki, niebieska strzałka zaś linię słabo wysyconych ognisk po laseroterapii – w zaznaczonym polu występowało podciekanie płynu podsiatkówkowego
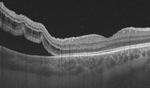
Rycina 3. Skan OCT-B oka prawego (przypadek 2) uwidaczniający odwarstwienie siatkówki, które przekroczyło linię barażu laserowego
Omówienie
Chorzy zgłaszający się na okulistyczną izbę przyjęć z powodu błysków i mętów przed okiem stanowią liczną grupę (na ostrych dyżurach okulistycznych jest co najmniej kilka zgłoszeń tygodniowo). Każdy z tej grupy pacjentów poddawany jest pełnemu badaniu okulistycznemu – oceniane są ostrość wzroku, ciśnienie wewnątrzgałkowe, przedni odcinek oka, dno oka w oftalmoskopii pośredniej, w niektórych przypadkach wykonywane jest badanie w trójlustrze Goldmanna, a także ultrasonograficzne (USG) w projekcji B (USG-B).
Błyski budzą podejrzenie trakcji siatkówki, a nowo pojawiające się męty w polu widzenia – podejrzenie tylnego odłączenia ciała szklistego (PVD – posterior vitreous detachment)1, także z towarzyszącym przerwaniem naczynia przy otworze. W takiej sytuacji w związku ze świadomością potencjalnego ryzyka powstania otworów w siatkówce każdorazowo i ze szczególną uwagą jest ona oceniana pod kątem przyłożenia oraz ewentualnych otworów.
Tylne odłączenie ciała szklistego jest stanem najczęściej związanym z procesem degeneracyjnym wynikającym ze starzenia. Większość osób nie zgłasza objawów. Niektórzy zgłaszają widzenie mętów przed okiem (są to mobilne zagęszczenia w upłynnionym żelu ciała szklistego) czy fotopsji, potocznie nazywanych błyskami, które są objawem pociągania siatkówki przez trakcję. Rozpoznanie PVD stawiane jest m.in. po uwidocznieniu na dnie oka lub w badaniu USG-B pierścienia Weissa1 – jest to zagęszczenie w obrębie ciała szklistego najczęściej obserwowane przed tarczą nerwu wzrokowego. Znanym powikłaniem PVD, występującym u 6-18% chorych, jest powstawanie przedarć w siatkówce spowodowanych jej pociąganiem przez ciało szkliste, co stwarza ryzyko RD2. Do objawów, które powinny budzić podejrzenie występowania otworu w siatkówce, należą:
- liczne męty w ciele szklistym
- krwotok do ciała szklistego
- obecność komórek barwnikowych (tzw. pyłu tytoniowego) w przedniej części ciała szklistego (objaw Schäffera)
- most naczyniowy nad otworem, często podkowiastym (bridging vessel)1.
Okres najwyższego ryzyka wystąpienia przedarcia w siatkówce po ostrym PVD to 2-6 tygodni, ale przedarcie może wystąpić także później1. Pacjentów należy uświadomić o konieczności kontroli okulistycznej w tym czasie – w trybie pilnym przy nasileniu błysków, pojawieniu się nowych, intensywniej wysyconych mętów czy ciemnej zasłony w polu widzenia.