Dermatologia
Nietypowe zmiany skórne na dłoniach u 12-letniego chłopca
dr n. med. Andrzej Jaworek1
dr n. med. Magdalena Jaworek2
dr hab. n. med. Zbigniew Żuber3
prof. dr hab. n. med. Anna Wojas-Pelc1
Opis przypadku
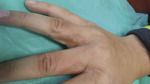
Rycina 2. Widoczne szarobrązowe zabarwienie i niewielka hiperkeratoza w okolicy nad stawami śródręczno-paliczkowymi
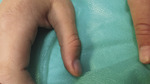
Do poradni dermatologicznej zgłosiła się matka z 12-letnim chłopcem w celu zdiagnozowania i leczenia zmian skórnych na rękach. Zmiany utrzymywały się od 3 lat, z okresami nieznacznej poprawy w okresie wakacyjnym. Obejmowały symetrycznie skórę nad stawami międzypaliczkowymi kciuków (ryc. 1) oraz przestrzenie międzypalcowe II i III obydwu dłoni. W badaniu dermatologicznym stwierdzono poduszeczkowate pogrubienie skóry nad stawami oraz hiperkeratozę ze złuszczaniem w przestrzeniach międzypalcowych. Dodatkowo w okolicy nad stawami śródręczno-paliczkowymi widoczne było szarobrązowe zabarwienie i niewielka hiperkeratoza (ryc. 2). Chłopiec nie zgłaszał świądu ani bólu w obrębie zmian skórnych. Pacjent był kilkakrotnie badany przez lekarzy pediatrów, alergologów i dermatologów. Początkowo rozpoznawano grzybicę, łuszczycę, atopowe zapalenie skóry, a ostatecznie wyprysk dłoni (alergiczny lub niealergiczny). Wdrażano odpowiednie leczenie (miejscowe preparaty przeciwgrzybicze i steroidowe). Powodem kolejnej wizyty dermatologicznej była chęć wykonania testów płatkowych w celu identyfikacji czynnika sprawczego zmian.
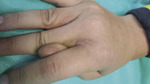
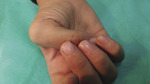
Chłopiec był ogólnie zdrowy, wyniki badań podstawowych (morfologia, mocz) mieściły się w granicach normy. Wywiad w kierunku chorób skóry (szczególnie schorzeń uwarunkowanych genetycznie, fibromatoz, schorzeń tkanki łącznej) i alergicznych w rodzinie chorego był ujemny. W trakcie wizyty zauważono, że chłopiec bardzo intensywnie manipuluje palcami w obrębie zmian skórnych (ryc. 3). Pogłębiony wywiad z matką potwierdził, że pacjent wielokrotnie (kilkadziesiąt razy lub częściej) w trakcie dnia pociera lub drapie zmiany skórne (czynność nawykowa). Częstotliwość manipulacji ręcznych zdecydowanie wzrasta w chwili stresu szkolnego (pacjent ma kłopoty szkolne). Na podstawie wywiadu, obserwacji chorego oraz morfologii zmian skórnych rozpoznano pseudo-knuckle pads (zmiany skórne nad stawami dłoni) oraz modzele (przestrzenie międzypalcowe) jako wynik działań własnych chorego (rodzaj dermatozy arteficjalnej).
Zaproponowano intensywne nawilżanie dłoni (maść recepturowa z mocznikiem 5%, kwasem mlekowym 1%, witaminą A 500 000 j. oraz dimetykonem 1% na podłożu maści cholesterolowej i wody) oraz zasugerowano wizytę w poradni pedagogiczno-psychologicznej.
Omówienie
Niewątpliwie choroby alergiczne są w Polsce poważnym problemem epidemiologiczno-medycznym. Wyniki badania Epidemiologia Chorób Alergicznych w Polsce (ECAP) wskazują na istotne niedoszacowanie w zakresie rozpoznawalności tych schorzeń.1 W ostatnich latach – zwłaszcza w zakresie dermatologii dziecięcej – obserwuje się jednak pewną nadrozpoznawalność schorzeń alergicznych skóry (szczególnie atopowego zapalenia skóry; AZS). Kryteria rozpoznania AZS w Polsce opierają się na kryteriach Hanifina i Rajki (opracowanych w 1980 roku), ale wydaje się, że użyteczne mogą okazać się także kryteria UK Working Party (1994 r.) i kryteria American Acadamy od Dermatology (aktualizacja w 2014 r.).2
U opisanego chorego nie wystąpiło żadne z 4 głównych kryteriów rozpoznania AZS, co całkowicie wyklucza tę jednostkę chorobową. Łuszczyca u dzieci może pojawić się w każdym wieku, a jej specyficzna forma – drobnogrudkowa łuszczyca wysiewna (kropelkowa) – stanowi często spore wyzwanie diagnostyczne i terapeutyczne. Szczególnie często w przebiegu łuszczycy dochodzi u dzieci do zajęcia okolicy twarzy i anogenitalnej. Podstawowymi wykwitami są łososiowe lub czerwone grudki pokryte warstwą srebrzystobiałej, parakeratotycznej łuski. Miejsca predylekcyjne to kolana, łokcie, okolica lędźwiowo-krzyżowa, paznokcie oraz skóra głowy owłosionej.3 U naszego pacjenta zmiany skórne miały diametralnie różną morfologię i lokalizację, co wykluczyło rozpoznanie łuszczycy.
Diagnostyka grzybicy opiera się na badaniu klinicznym połączonym z wykonaniem badania mikologicznego (preparat bezpośredni + hodowla). Grzybice skóry w pediatrii mogą być istotnym problemem, ponieważ ich niewłaściwe rozpoznanie i leczenie z jednej strony powodują frustracje pacjentów i ich rodzin, a z drugiej mogą być źródłem zakażenia innych dzieci. Ustalono, że określony typ grzybicy może korelować z wiekiem dziecka:
- 0-3 r.ż. – zmiany dotyczą skóry gładkiej
- 4-7 r.ż. – zmiany w obrębie głowy owłosionej
- 8-15 r.ż. – zmiany w obrębie skóry gładkiej
- powyżej 15 r.ż. – wzrost liczby zakażeń grzybiczych skóry stóp.
Zmiany skórne w przebiegu grzybicy skóry gładkiej cechuje obecność złuszczających, czerwonych grudek, które wykazują tendencje do skupiania w obrączkowate ogniska. Dodatkowo w ich obrębie widoczne mogą być rumień, krosty, pęcherzyki, występuje też intensywny świąd skóry.4 U naszego chorego szczegółowy wywiad wykluczył występowanie wyżej wymienionych objawów w przebiegu choroby, a nieskuteczność wprowadzonego ex iuvantibus leczenia przeciwgrzybiczego pozwoliła na wykreślenie infekcji grzybiczej z listy czynników przyczynowych.
Wyprysk kontaktowy to grupa schorzeń zapalnych skóry, w przebiegu których miejscowa reakcja zapalna w skórze rozwija się jako wynik kontaktu bezpośredniego z czynnikiem wywołującym. Wśród licznych odmian klinicznych wyprysku szczególne znaczenie ma wyprysk kontaktowy alergiczny (rozwija się na podłożu IV reakcji immunologicznej według Gella i Coombsa) oraz wyprysk z podrażnienia. W postaci ostrej zmiany skórne mają postać początkowo rumienia, następnie grudek obrzękowych, pęcherzyków, kolejno nadżerek i ostatecznie strupów oraz pozapalnego złuszczania. W przypadku postaci przewlekłej dominuje zliszajowacenie (lichenifikacja) zmian – pogrubienie skóry z jej wzmożonym poletkowaniem oraz upośledzeniem sprężystości i przebarwieniami. Zmianom skórnym towarzyszy świąd skóry. W pracach z ostatnich lat problem wyprysku kontaktowego u dzieci jest coraz częściej podnoszony jako niedoszacowany, co skutkuje m.in. problemami z poradnictwem zawodowym.5,6 U naszego chorego na podstawie morfologii zmian skórnych i całkowitego braku objawów świądu możliwe było wykluczenie wyprysku kontaktowego jako czynnika etiologicznego zmian skórnych.
Każdy powtarzający się ucisk skóry może powodować powstanie modzelu (callus) – reakcji obronnej skóry na działanie czynników zewnętrznych. Ze względu na działanie czynnika uciskającego modzele (hiperkeratotyczne płytki) mogą przyjmować różnorodne umiejscowienie, takie jak na przykład czoło u muzułmanów (efekt Sedżda: pokłon twarzą do ziemi w trakcie modlitwy odmawianej 5 razy dziennie).
Knuckle pads (heloderma) zostały opisane przez Garrota w 1893 roku i są dobrze odgraniczonymi zgrubieniami skóry nad stawami międzypaliczkowymi i śródręczno-paliczkowymi o gładkiej lub hiperkeratotycznej powierzchni. Etiologia schorzenia pozostaje nieznana. Większość zmian pojawia się sporadycznie, ale opisywano także występowanie rodzinne zmian oraz ich związek z fibromatozami (choroba Peyroniego, choroba Ledderhose’a, choroba Dupuytrena). Opisywano także helodermę w trzech rzadkich genodermatozach (zespół Barta-Pumhreya, dziecięca włókniakowość dłoni i stóp oraz postać epidermolityczna rogowca dłoni i stóp). W piśmiennictwie zamiennie z terminem knuckle pads stosuje się określenie chewing pads (pseudo-knuckle pads) – jako morfologicznie podobnej choroby, której etiologia jest jednak uwarunkowana drażnieniem skóry przez samego chorego (przymus pocierania, gryzienia, przygryzania lub wręcz żucia zdrowej skóry).6 Diagnostyka różnicowa zmian skórnych obejmuje także pachydermodaktylię – występowanie bezobjawowego obrzęku tkanek miękkich w obrębie bocznej części stawów międzypaliczkowych dłoni.7