Bradykardia w wieku dziecięcym
prof. dr hab. n. med. Katarzyna Bieganowska
Bradykardia to rytm serca poniżej zakresu normy dla wieku. Jej etiologia jest zróżnicowana. Postępowanie z dzieckiem z bradykardią wymaga zrozumienia mechanizmów odpowiedzialnych za wolny rytm serca oraz kardiologicznych i niekardiologicznych przyczyn problemu.
Wprowadzenie
Pomiar tętna jest ważnym elementem przedmiotowego badania każdego dziecka. U dzieci częstotliwość rytmu serca zmienia się wraz z wiekiem i zależy od wielu czynników. Bradykardię definiuje się jako rytm serca poniżej zakresu normy dla wieku, który może występować od życia płodowego do dorosłego. Postępowanie w przypadku dziecka z bradykardią wymaga zrozumienia zarówno mechanizmów odpowiedzialnych za wolny rytm serca, jak i kardiologicznych oraz niekardiologicznych przyczyn problemu. Wolna praca serca najczęściej jest spowodowana bradykardią zatokową, wolnym rytmem węzłowym oraz zaburzeniami przewodzenia przedsionkowo-komorowego. Etiologia bradykardii jest zróżnicowana. Patologiczna bradykardia zatokowa zwykle jest spowodowana chorobą niekardiologiczną. Wrodzony blok przedsionkowo-komorowy może być wynikiem choroby tkanki łącznej u matki, nawet gdy nie ma ona żadnych objawów choroby. Nabyty blok przedsionkowo-komorowy czy rzadko występująca w populacji dziecięcej dysfunkcja węzła zatokowego mogą pojawić się po chirurgicznym leczeniu wrodzonych wad serca czy po kardiologicznych zabiegach interwencyjnych. Właściwe rozpoznanie typu i etiologii bradykardii jest niezbędne dla podjęcia właściwego leczenia. Skuteczność terapii i rokowanie u dzieci z bradykardią zależą od przyczyny, stanu klinicznego pacjenta oraz chorób współistniejących, na przykład wrodzonych wad serca.
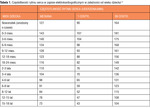
Tabela 1. Częstotliwość rytmu serca w zapisie elektrokardiograficznym w zależności od wieku dziecka1,2
Częstotliwość rytmu serca jest jednym z głównych parametrów ocenianych w czasie badania dziecka. Prawidłowa interpretacja wyniku musi uwzględniać wiek i stan kliniczny badanego. Fizjologicznie rytm serca zwalnia z wiekiem, jest szybszy w czuwaniu niż we śnie, przyspiesza w wielu sytuacjach, na przykład w wysiłku, stresie czy podczas gorączki.
Normy częstotliwości rytmu serca uwzględniające wiek dziecka zostały zamieszczone w tabeli 1.1,2
Etiologia bradykardii
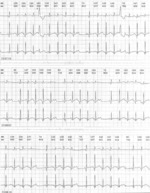
Rycina 1. Fragmenty trzykanałowego holterowskiego zapisu EKG (przesuw papieru 25 mm/s) 4-miesięcznego chłopca z prawidłową anatomią serca. Pobudzenia dodatkowe nadkomorowe nieprzewodzone blokują węzeł zatokowo-przesionkowy, wydłużając odstępy RR
Zwolniony rytm serca może być wynikiem bradykardii zatokowej, bradykardii węzłowej lub zaburzeń przewodzenia przedsionkowo-komorowego (p-k) – blokiem p-k II/III stopnia. Przejściową, zwykle łagodną bradykardię mogą też spowodować pobudzenia dodatkowe nadkomorowe zablokowane (ryc. 1).
Bradykardia zatokowa

Rycina 2. Przyłóżkowy zapis EKG w trakcie wymiotów (przesuw papieru 12,5 mm /s, II standardowe odprowadzenie EKG) u 5-miesięcznego niemowlęcia. Początkowo częstotliwość rytmu serca wynosiła 136/min, następnie asystolia 7280 ms, po której widoczna jest niemiarowa bradykardia trwająca 7200 ms (5 kolejnych pobudzeń oznaczonych literą N) i powrót do rytmu sprzed incydentu 135/min
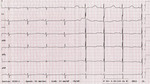
Rycina 3. Zapis EKG 12-odprowadzeniowy (przesuw papieru 50 mm/s) noworodka z zespołem Fallota w 8 dobie życia. Rytm zatokowy około 100/min, odstęp PR=100 ms, prawogram, zaznaczona prawa komora, w większości odprowadzeń płaskie załamki T, wydłużony odstęp QTc do 500 ms
W wieku dziecięcym bradykardia zatokowa często jest wynikiem nadmiernego napięcia nerwu błędnego, na przykład w czasie zgłębnikowania żołądka, wymiotów, kaszlu, mikcji, defekacji; zdarza się jako odruch neurokardiogenny sytuacyjnie w napadach afektywnego bezdechu; może być spowodowana bólem, widokiem krwi itp. (ryc. 2). Zwolnienie rytmu serca obserwuje się u dzieci ze wzmożonym ciśnieniem śródczaszkowym, w niedoczynności tarczycy, w zaburzeniach jonowych (hipo-/hiperkaliemii, hipo-/hiperkalcemii, hipomagnezemii), w hipoglikemii, przy obniżonej temperaturze ciała, niedotlenieniu, po niektórych lekach (na przykład β-adrenolitykach, preparatach naparstnicy czy lekach antyarytmicznych, fentanylu). U wcześniaków ze zwolnieniami oddechu czy bezdechami bradykardia jest typowa. U dzieci z genetycznie uwarunkowanymi zaburzeniami rytmu serca, na przykład u pacjentów z mutacją genu SCN5A (odpowiadającego za funkcję kanałów sodowych) powodującą zespół wydłużonego QT typu 3 czy zespół Brugadów, często stwierdza się bradykardię już w życiu płodowym (ryc. 3). Wolny rytm serca zwykle występuje u nastolatków z jadłowstrętem. Dzieci intensywnie ćwiczące fizjologicznie mają wolniejszy rytm serca niż ich rówieśnicy.
Dysfunkcja węzła zatokowego
Szeroki zakres arytmii – z przewagą bradykardii – mają dzieci z dysfunkcją węzła zatokowego. W zapisie elektrokardiograficznym poza bradykardią czy istotną niemiarowością zatokową, zahamowaniami zatokowymi często z wolnym rytmem zastępczym mogą występować szybkie rytmy, na przykład częstoskurcze powstające w obrębie mięśnia przedsionków w mechanizmie re-entry. Dysfunkcja węzła zatokowego może towarzyszyć wrodzonym wadom serca lub wystąpić po ich kardiochirurgicznym leczeniu, zwłaszcza gdy zabieg był wykonywany w obrębie przedsionków (operacja metodą Senninga czy Mustarda w przełożeniu wielkich pni tętniczych czy po korekcji całkowitego nieprawidłowego spływu żył płucnych), po operacjach typu Fontana.
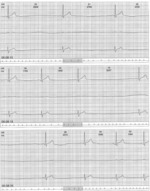
Rycina 4. Fragment trzykanałowego holterowskiego zapisu EKG (przesuw papieru 25 mm/s) 16-letniego chłopca z prawidłową anatomią serca. Zatokowa bradykardia w godzinach rannych, zarejestrowano zahamowanie zatokowe z przerwą RR = 3257 ms (środkowy przykład)
