Diagnostyka obrazowa
Diagnostyka obrazowa guzów nadnerczy
dr hab. n. med. Lucyna Bednarek-Papierska, prof. CMKP
lek. Karolina Nowak
- Przegląd dostępnych technik stosowanych w obrazowaniu nadnerczy
- Podstawowe cechy obrazowe, które pozwalają odróżnić zmiany złośliwe od łagodnych
- Omówienie metod obrazowania izotopowego będących połączeniem diagnostyki obrazowej z oceną aktywności hormonalnej guza
Guzy nadnerczy wykrywane są podczas diagnostyki zaburzeń hormonalnych, ale znacznie częściej przypadkowo przy okazji badań obrazowych brzucha i klatki piersiowej wykonywanych z przyczyn pozanadnerczowych. Stwierdza się je np. średnio w 4% badań tomografii komputerowej (TK) jamy brzusznej – u młodych osób odsetek rozpoznań wynosi mniej niż 1%, natomiast u pacjentów po 70 roku życia częstość występowania może przekraczać 7%1-4. Guz nadnercza ze zrozumiałych przyczyn budzi niepokój pacjenta, który oczekuje od lekarza przede wszystkim odpowiedzi na pytania, czy stwierdzona zmiana może być złośliwa i czy należy ją usunąć. Stąd też badania nad metodami diagnostyki, w tym nad obrazowaniem nadnerczy, koncentrują się na odpowiedzi na powyższe dwa pytania.
Oczywistym wskazaniem do leczenia zabiegowego są względy onkologiczne, a więc złośliwy charakter zmiany. Nad drugim wskazaniem – endokrynologicznym, którym jest stwierdzenie czynności wydzielniczej, trwają dyskusje. Nie ulega wątpliwości, że należy operować guzy, które są źródłem nadmiaru hormonów powodujących istotne zmiany w stanie zdrowia, np. zespół Cushinga przy znacznym stężeniu kortyzolu albo zespół Conna przy hipersekrecji aldosteronu. Jednakże wydaje się, że w przypadku tzw. podklinicznej czynności hormonalnej do adrenalektomii należy kwalifikować chorego dopiero po potwierdzeniu, że nadmiar hormonów jest faktycznie przyczyną nadciśnienia czy zaburzeń gospodarki węglowodanowej, oraz wykazaniu jednostronnej, autonomicznej czynności wydzielniczej w nadnerczu z guzem5. W niektórych badaniach dowiedziono, że zespół metaboliczny nie musi wynikać z hiperkortyzolemii, a wręcz odwrotnie – występujący w nim hiperinsulinizm może powodować powstawanie guzów nadnerczy i stymulację wydzielania z nich kortyzolu6. Zawsze, nawet w przypadku zupełnego braku objawów, należy leczyć chirurgicznie guzy chromochłonne, ponieważ wyrzut katecholamin i przełom katecholaminowy mogą wystąpić nagle, sprowokowane np. podaniem leków (glikokortykosteroidów, metoklopramidu, niektórych leków przeciwdepresyjnych), urazem brzucha albo zabiegiem operacyjnym7,8.
Dalsza część artykułu dotyczy wyłącznie badań obrazowych stosowanych w diagnostyce guzów nadnerczy. Zostaną jednak omówione w niej również metody obrazowania izotopowego, które w gruncie rzeczy są połączeniem diagnostyki obrazowej z oceną aktywności hormonalnej guza.
Badania obrazowe
Badania obrazowe to badania I rzutu w diagnostyce guza nadnercza, są wykonywane w celu określenia jego charakteru. Na ich podstawie możemy z bardzo dużym prawdopodobieństwem ustalić, czy guz ma charakter złośliwy, czy łagodny, i zadecydować o zabiegu operacyjnym w trybie przyspieszonym.
Badanie ultrasonograficzne
Ultrasonografia (USG) jamy brzusznej to często pierwsze badanie, w którym w nadnerczu stwierdzana jest zmiana ogniskowa. USG dobrze uwidocznia zdrowe nadnercza jedynie u płodów, noworodków i niemowląt, ponieważ w tej grupie wiekowej gruczoły te są bardzo duże – ich wymiary są niewiele mniejsze od rozmiarów nerek. Z czasem (już w pierwszych miesiącach życia) masa tych narządów się zmniejsza i u starszych dzieci oraz dorosłych przy zastosowaniu techniki ultradźwiękowej wykrywa się dopiero powiększone patologicznie nadnercza lub guzy. Łatwiejsze do zobrazowania są zmiany w prawym nadnerczu (dzięki wykorzystaniu okna wątrobowego dla fali ultradźwiękowej), natomiast w okolicach lewego nadnercza powstaje więcej zakłóceń i w rezultacie po tej stronie z reguły rozpoznawane są guzy powyżej 2 cm9. Badanie USG pozwala: zmierzyć guz, stwierdzić, czy jest on hiper- czy hipoechogeniczny, ocenić jego homogenność, a także wykryć zwapnienia i ogniska rozpadu. Najczęściej występujące w nadnerczach łagodne gruczolaki są zwykle jednorodne, ich echogeniczność jest niska. Łagodne, ale na ogół bardzo duże, myelolipoma, które zawierają najwięcej lipidów ze wszystkich guzów nadnerczy, są wyraźnie hiperechogenne. Badanie USG (szczególnie poszerzone o ocenę elastograficzną) umożliwia też odróżnienie gruczolaka od torbieli nadnercza, podczas gdy zmiany te w TK bez kontrastu mogą wyglądać identycznie10. Guzy chromochłonne są zazwyczaj duże i niejednorodne – często zawierają zwapnienia i można w nich wyróżnić ogniska rozpadu. Jednak mały guz chromochłonny może dawać obraz USG zbliżony do gruczolaka, podobnie jak rak nadnercza, w którym nie doszło jeszcze do intensywnego wzrostu zmian wstecznych. Podejmowano próby różnicowania zmian łagodnych i złośliwych z zastosowaniem metody wzmocnienia echa środkiem kontrastującym, ale nie udało się wykazać różnic we wzorcu unaczynienia między tymi zmianami11.
W przypadku guzów nadnerczy USG należy zatem traktować jako badanie przesiewowe. Jedynie u dzieci jest badaniem z wyboru do oceny nadnerczy – pozwala bez narażenia małego pacjenta na promieniowanie jonizujące wykryć np. neuroblastoma czy krwiaki10. U dorosłych jest ono wykorzystywane do monitorowania łagodnych zmian pozostawionych do obserwacji, jednak w żadnym wypadku nie może być pojedynczym badaniem służącym do oceny charakteru guza na początku diagnostyki różnicowej.
Tomografia komputerowa
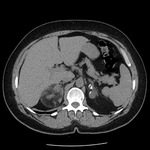
Rycina 1. Obraz TK: ubogolipidowy gruczolak prawego nadnercza. Przy ocenie densyjności ROI powinien być jak największy i położony centralnie w badanym obszarze
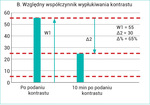
Badanie to jest przydatne do dokładnej oceny zmian w nadnerczach. Pozwala też na określenie tzw. fenotypu obrazowego guza. Może być wykonane bez użycia środka kontrastującego – oceniane są wówczas wymiary guza, jego homogenność oraz densyjność (współczynnik osłabienia promieniowania X wyrażony w jednostkach Hounsfielda [j.H.]; ryc. 1). Niska densyjność zmiany (<10 j.H.) świadczy o dużej zawartości lipidów w guzie i jest charakterystyczna dla łagodnych gruczolaków. W takiej sytuacji – pod warunkiem że w wywiadzie nie występują choroby nowotworowe, a w jamie brzusznej nie stwierdza się innych podejrzanych zmian – można odstąpić od badania z podaniem kontrastu12. To ograniczenie związane jest z faktem, że opisywano przerzuty raka jasnokomórkowego nerki, których densyjność w fazie natywnej wynosiła mniej niż 10 j.H., imitowały więc one obraz bogatolipidowych zmian łagodnych. W takiej sytuacji oraz w każdym przypadku guza, którego wyjściowy współczynnik osłabienia promieniowania wynosi >10 j.H., bezwzględnie należy wykonać badanie z zastosowaniem środka kontrastującego w tzw. protokole nadnerczowym. Polega on na ocenie obrazu TK przed wstrzyknięciem kontrastu, a następnie po minucie i w tzw. fazie opóźnionej, czyli po 10 (ewentualnie 15) minutach od jego podania. Z pomiarów densyjności w kolejnych fazach badania wylicza się współczynniki wypłukiwania – bezwzględny i względny. Współczynnik bezwzględny to iloraz wypłukania kontrastu (czyli różnicy densyjności między fazą opóźnioną a po minucie) i wzmocnienia (czyli różnicy między densyjnościami w fazie po minucie a fazą natywną). Zmiany łagodne cechuje wysoki współczynnik wypłukiwania kontrastu: >50% po 10 minutach i >60% po 15 minutach. Współczynnikiem względnym możemy się posłużyć, gdy nie dysponujemy densyjnością w fazie natywnej. Przy jego wyliczeniu dzielnikiem nie jest wzmocnienie, lecz bezwzględna wartość densyjności we wczesnej fazie po podaniu kontrastu. Względny współczynnik wypłukiwania w zmianach łagodnych wynosi >40%13,14. Schemat wyliczenia współczynników przedstawiono na rycinie 2A, B. Zastosowanie środka kontrastującego umożliwia też zobrazowanie niewidocznych w fazie natywnej niejednorodności w strukturze guza.
Rycina 2A, B. Schematycznie przedstawiony sposób wyliczenia współczynników wypłukiwania środka kontrastującego: bezwzględnego (preferowany; A) i względnego (B)
Badanie TK pozwala na wyodrębnienie spośród guzów nadnerczy gruczolaków bogatolipidowych, których wyjściowa densyjność wynosi <10 j.H., oraz ubogolipidowych, których wyjściowa densyjność jest wyższa – z reguły w granicach 10-20 j.H., ale współczynniki wypłukiwania są prawidłowe (>50% bezwzględny i >40% względny). Na ogół zmiany te są homogenne i mają regularne granice. Charakterystyczny obraz w badaniu TK mają szpiczakotłuszczaki (myelolipoma). Są to zazwyczaj duże guzy z obszarami tłuszczowymi o bardzo niskiej densyjności (<–30 j.H.) przemieszanymi z obszarami o wysokiej densyjności15 (ryc. 3).