IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Brachyterapia polega na napromienianiu tkanek nowotworowych przy użyciu energii promieniowania izotopu umieszczanego w guzie lub w jego bezpośrednim otoczeniu. Obecnie stosowane źródła promieniowania to: izotopy cezu (137Cs) o średniej i niskiej mocy dawki promieniowania (midle/low dose rate, MDR/LDR) oraz irydu (192Ir) o wysokiej mocy dawki promieniowania (high dose rate, HDR), aplikowane z zastosowaniem techniki remote afterloading, czyli następczej, zdalnie sterowanej aplikacji źródeł (ryc. 6). Technika ta umożliwia ochronę personelu przed promieniowaniem, stwarza możliwość optymalizacji rozkładu dawki i poprawia komfort leczenia. Przy zaplanowaniu konformalnej brachyterapii dawka w objętości napromienianej guza jest duża i względnie jednorodna, a w otaczających zdrowych tkankach pęcherza i odbytnicy szybko maleje do minimum, co pozwala uzyskać ich ochronę i stwarza małe ryzyko powikłań popromiennych.16 Konformalność, czyli dopasowanie obszaru objętego dużą dawką promieniowania do kształtu guza, można uzyskać, planując brachyterapię trójwymiarowo na podstawie obrazów uzyskanych w badaniach rezonansem magnetycznym (MR) (ryc. 7). Wyznacza się wówczas dwie kliniczne objętości tarczowe. Pierwsza – kliniczna objętość tarczowa pośredniego ryzyka nawrotu (intermediate risk, IR CTV), zależna od rozległości guza szyjki macicy w chwili ustalenia rozpoznania – powinna być objęta dawką całkowitą 60 Gy. Druga – kliniczna objętość tarczowa dużego ryzyka nawrotu (high risk, HR CTV), zależna od rozległości guza szyjki macicy w chwili zastosowania brachyterapii, powinna być objęta dawką całkowitą 80-90 Gy. Wysoka dawka promieniowania podana w tym obszarze jest wystarczająca do sterylizacji makroskopowo stwierdzonego guza nowotworowego.5
Zastosowanie radioterapii u chorych na raka szyjki macicy
W leczeniu radykalnym chorych na raka szyjki macicy radioterapia ma bardzo szerokie zastosowanie. We wczesnych stadiach choroby może być wykorzystana jako alternatywna lub uzupełniająca metoda dla chirurgii. Jest stosowana w napromienianiu przed zabiegiem chirurgicznym jako przedoperacyjna brachyterapia oraz w leczeniu uzupełniającym, pooperacyjnym w przypadkach stwierdzenia czynników dużego ryzyka nawrotu nowotworu. W zaawansowanych przypadkach (stopień zaawansowania wg International Federation of Gynecology and Obstetrics [FIGO] od IB2 do IVA) radioterapia w skojarzeniu z chemioterapią jest podstawową metodą postępowania terapeutycznego. Do radykalnego samodzielnego napromieniania mogą być kwalifikowane również chore w stopniu zaawansowania wg FIGO IB1.
W leczeniu paliatywnym stosowana jest radioterapia o działaniu przeciwbólowym lub hemostatycznym. Może dotyczyć obszaru miednicy u chorych uprzednio nienapromienianych radykalną dawką promieniowania, przerzutów do kości, mózgu i innych szczególnych lokalizacji w zależności od sytuacji klinicznej.
Postępowanie w zależności od stopnia klinicznego zaawansowania raka szyjki macicy
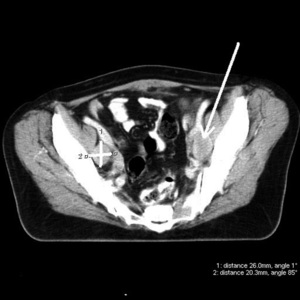
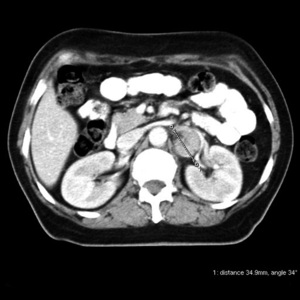
Dokładne określenie stopnia klinicznego zaawansowania raka szyjki macicy ma zasadnicze znaczenie w wyborze optymalnej dla każdej chorej metody postępowania terapeutycznego i istotnie zmniejsza ryzyko wystąpienia powikłań. Współczesna diagnostyka chorych na raka szyjki macicy powinna, w ocenie zaawansowania, oprócz badania ginekologicznego przez pochwę i odbytnicę oraz badania radiologicznego klatki piersiowej korzystać z nowoczesnych technik obrazowania miednicy i jamy brzusznej, wśród których największą skuteczność ma MR. Rezonans magnetyczny pozwala lepiej od tomografii komputerowej (TK) określić zasięg nacieku nowotworowego w tkankach miednicy i – porównywalnie do TK – zajęcie węzłów chłonnych miedniczych i przestrzeni zaotrzewnowej. Zastosowanie środków cieniujących w badaniach TK i MR istotnie poprawia skuteczność diagnostyki przerzutów do węzłów chłonnych (ryc. 8). Wiele badań potwierdza bardzo wysoką, zweryfikowaną chirurgicznie, czułość i swoistość PET w wykrywaniu węzłów chłonnych zajętych przez nowotwór.2,6
Radioterapia chorych na raka szyjki macicy w stopniu zaawansowania FIGO IA i IB1
Najczęściej stosowanym leczeniem w I etapie jest operacja chirurgiczna, której zakres zależy od zaawansowania nowotworu. W przypadku przeciwwskazań do operacji może być zastosowana brachyterapia. Wykonanie wówczas TK miednicy małej umożliwia ocenę regionalnych węzłów chłonnych, a w przypadku ich powiększenia wskazana jest weryfikacja cyto- lub histologiczna. Potwierdzenie przerzutu nowotworu do węzłów miednicy wymaga zastosowania teleradioterapii na obszar zajętych węzłów chłonnych miednicy.
Przed napromienianiem konieczna jest wówczas rozszerzona diagnostyka narządów jamy brzusznej i przestrzeni zaotrzewnowej w celu wykluczenia przerzutów (ryc. 9).
Przedoperacyjna brachyterapia chorych na raka szyjki macicy w stopniu FIGO IB1 jest opcją, która może być stosowana u chorych z płaskim naciekiem części pochwowej. Uzan i wsp. przedstawili wyniki przedoperacyjnej brachyterapii dawką całkowitą 60 Gy specyfikowaną wg ICRU z następującym po niej radykalnym laparoskopowym usunięciem macicy. Wśród 162 chorych na raka szyjki macicy u 95% uzyskano przeżycie 5-letnie.7
Pooperacyjna radioterapia (radiochemioterapia) u chorych w tym stopniu zaawansowania raka szyjki macicy stosowana jest wtedy, gdy w badaniu histopatologicznym materiału po operacji stwierdza się czynniki dużego ryzyka nawrotu nowotworu. Takimi niekwestionowanymi czynnikami są: dodatni margines chirurgiczny, naciek nowotworu w przymaciczach i przerzuty do węzłów chłonnych miednicy. Ponadto wielu autorów uwzględnia głębokość nacieku przekraczającą 1/2 grubości szyjki macicy, zajęcie przestrzeni naczyń chłonnych, niską dojrzałość histologiczną nowotworu (G3) oraz typ histologiczny raka gruczołowego.6,8,9
Radioterapia chorych na raka szyjki macicy w stopniu zaawansowania FIGO IB2-IIA
W stopniu zaawansowania IB2 i IIA rak szyjki macicy może być leczony z jednakową skutecznością chirurgicznie lub samodzielną radioterapią (radiochemioterapią). Należy jednak podkreślić, że ryzyko zajęcia regionalnych węzłów chłonnych przez nowotwór wzrasta wraz ze wzrostem głębokości naciekania nowotworowego szyjki macicy, objętości nowotworu i stopnia klinicznego zaawansowania. Większość operowanych chorych w tym stopniu zaawansowania będzie wymagać zastosowania uzupełniającej pooperacyjnej radioterapii zgodnie z wymienionymi powyżej wskazaniami. Skojarzenie chirurgii i radioterapii w porównaniu do samodzielnej radioterapii nie poprawia wyników leczenia, natomiast wydłuża całkowity czas leczenia i zwiększa ryzyko powikłań ze strony przewodu pokarmowego i hematologicznych. Planując postępowanie w tej grupie chorych, należy zmniejszyć ryzyko wystąpienia powikłań przez unikanie rutynowego stosowania chirurgii i uzupełniającej radioterapii.6,10
Radioterapia chorych na raka szyjki macicy w stopniu zaawansowania FIGO IIB, III, IVA
Radioterapia (radiochemioterapia) jest standardem postępowania u chorych na zaawansowaną postać raka szyjki macicy. Chore w stopniu zaawansowania IIB i IIIB kwalifikowane są do leczenia o założeniu radykalnym. Chore w stopniu zaawansowania IVA i IIIB z obustronnym wodonerczem, dużą masą nowotworu, ze znacznie upośledzonym stopniem sprawności czy z rozległym zajęciem węzłów chłonnych wymagają oceny indywidualnej i mogą być kwalifikowane do leczenia paliatywnego.6