Dziś wskazania do interwencji związanej z niewydolnością szyjki macicy obejmują:
- skrócenie <25 mm lub rozwieranie się szyjki macicy obserwowane w badaniu USG wykonanym między 16 a 24 tygodniem ciąży u pacjentki bez objawów lub ze skurczami macicy
- skrócenie lub rozwieranie się szyjki macicy w badaniu klinicznym, zwykle potwierdzone w badaniu USG.
Z kolei wskazania związane z wywiadem położniczym obejmują:
- stratę przynajmniej jednej ciąży w wyniku bezobjawowego rozwierania się szyjki
- poronienia późne lub porody przedwczesne, ewentualnie przedwczesne pęknięcie błon płodowych w ciąży niedonoszonej (PPROM – preterm premature rupture of membranes)
- nieefektywne leczenie niewydolności szyjki za pomocą pessaru lub szwu w wywiadzie.
Względnymi wskazaniami mogą być straty ciąż o niewyjaśnionej etiologii oraz przebyta operacja skrócenia długości szyjki macicy (konizacja, amputacja) w wywiadzie.
Rozpoznanie niewydolności szyjki macicy może mieć różne znaczenie, zależnie od metody rozpoznania i wywiadu. Jeśli kobieta w przeszłości przebyła poronienie lub poród przedwczesny wynikający z niewydolności szyjki macicy, lekarze zwykle przyjmują bardziej aktywną postawę. U około 30% pacjentek, którym założono szew, wykonano w przeszłości zabieg wyłyżeczkowania jamy macicy.
Potencjalne korzyści wynikające z założenia szwu szyjkowego lub pessaru to:
- we wczesnej ciąży – zatrzymanie obniżania się jaja płodowego i jego odklejania się od ściany macicy
- w starszej ciąży – uniemożliwienie wysuwania się pęcherza płodowego do pochwy, zmniejszenie ryzyka zakażenia wstępującego i PPROM, a w rezultacie zmniejszenie ryzyka poronienia lub porodu przedwczesnego i związanych z nimi powikłań u dziecka.
Szew szyjkowy zakłada się współcześnie u około 1% ciężarnych,80 głównie z powodu wywiadu położniczego obciążonego poronieniem lub porodem przedwczesnym albo obserwowanej w badaniach USG zbyt małej długości szyjki macicy. Jedno z największych badań oceniających efektywność szwu szyjkowego obejmujące 1292 kobiety wskazało, że wykonanie tej procedury pozytywnie wpływa na losy ciąży w 1 na 25 przypadków.59 Elektywne założenie szwu pozwoliło na zmniejszenie odsetka porodów przed 33 tygodniem ciąży z 15% do 13% przy p <0,03. Zgodnie z wynikami przedstawionymi przez Simcox i wsp.75 ocena szyjki w badaniu USG w grupie pacjentek wysokiego ryzyka zwiększa liczbę interwencji bez wpływu na wyniki położnicze.
Groom i wsp.31 podjęli próbę uzyskania odpowiedzi na pytanie, czy założenie elektywnego szwu szyjkowego tylko na podstawie obciążonego wywiadu, bez obserwowanego skracania się szyjki macicy w badaniach USG, wpływa na dalszy przebieg ciąży. Zgodnie z przedstawionymi wynikami u 526 kobiet szew założony profilaktycznie nie przynosi żadnego dobroczynnego efektu. W 2017 roku Koullali i wsp.47 zaproponowali wieloośrodkowe badania mające na celu ocenę efektywności profilaktycznie zakładanych szwów szyjkowych i pessarów. Jak dotąd nie przedstawiono wyników.
Leczenie niewydolności szyjki macicy może być procedurą profilaktyczną lub interwencyjną. Znaczenie rokownicze obserwowanego w badaniu USG skracania się szyjki macicy bywa różne w zależności od wywiadu położniczego i ginekologicznego. Badania nad skutecznością szwów szyjkowych zakładanych na podstawie USG w grupie kobiet bez wywiadu obciążonego poronieniami lub porodami przedwczesnymi nie przynoszą jednoznacznych wyników.14,34,36,60 Tylko 2,7% pacjentek, którym założono szew przy długości szyjki <25 mm, rodzi w ciągu 7 dni od jego założenia.61 W randomizowanych badaniach Owena i wsp.61 szew szyjkowy zakładano w grupie podwyższonego ryzyka (po przebytym porodzie przed 34 tygodniem) przy długości szyjki <25 mm stwierdzanej przed 22 tygodniem. Łącznie kwalifikacje spełniło 30,4% badanych kobiet. Autorzy odnotowali wyraźne zmniejszenie liczby porodów na granicy przeżywalności w grupie po założeniu szwu (6,1% vs 14%), pacjentkom częściej udawało się donosić ciążę do 37 tygodnia (55% vs 40%), rzadziej też dochodziło do zgonów urodzonych dzieci (8,8% vs 16%). Dokładna analiza wskazała, że największą korzyść odnosiły kobiety, u których długość szyjki przed założeniem szwu wynosiła <15 mm.
Korb i wsp.46 sprawdzili, jaka jest efektywność szwu szyjkowego zakładanego u kobiet z obciążonym wywiadem położniczym. W grupie badanych po 3 porodach przedwczesnych lub nieskutecznym założeniu szwu w poprzedniej ciąży szew pozwolił na donoszenie ciąży do 37 tygodnia w połowie przypadków. W grupie kobiet po jednym porodzie przedwczesnym lub ze skutecznym szwem w poprzedniej ciąży aż 80% kobiet donosiło ciążę do 37 tygodnia. W innych badaniach po założeniu szwu z powodu obserwowanego w USG skracania się szyjki ciążę donosiło 83% pacjentek, średnio udało się przedłużyć ciążę o około 20 tygodni, PPROM obserwowano u 5,4% z nich, a konieczność przyjęcia dziecka na oddział intensywnej opieki nad noworodkiem (NICU – neonatal intensive care unit) zachodziła w 14,1% przypadków.7
Zakładanie szwu metodą McDonalda i metodą Shirodkara
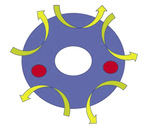
Rycina 3. Przykładowe poprowadzenie szwu z ominięciem naczyń. Miejsce rozpoczęcia nie ma znaczenia. Na czerwono zaznaczono typową lokalizację wiązek naczyniowych
Czy technika zakładania szwu ma znaczenie dla skuteczności procedury? Klasycznie proponuje się 2 techniki operacyjne: metodą McDonalda lub metodą Shirodkara (ryc. 2). Metodę Shirodkara zaproponowano w 1955 roku.73 Początkowo zakładano nią szew z wykorzystaniem taśmy wykonanej z powięzi, następnie – z niewchłanialnej nici poliestrowej (Mersilene).13 Zgodnie z pierwotnie proponowaną techniką w trakcie zakładania szwu, aby dało się go umieścić możliwie wysoko, należało odpreparować ku górze pęcherz i niekiedy odsunąć ku górze zachyłek otrzewnej zatoki Douglasa. Metodę McDonalda zaproponowano w 1957 roku.56 Początkowo używano nici jedwabnej, a później Mersilene (o grubości 4). Założenie szwu tą metodą najczęściej wymaga 4-6 wkłuć.
Wydaje się, że ścisłe przestrzeganie zasady określonej liczby wkłuć, kierunku zakładania szwu i miejsca pierwszego wkłucia nie ma znaczenia. Ważne, aby liczba wkłuć nie była zbyt mała i aby unikać wkłuwania się w miejsce przebiegu gałązek zstępujących tętnic macicznych (ryc. 3). Niektórzy zalecają zakładanie 2 szwów. Dla szwów ratunkowych Wurm zaproponował zakładanie szwów prowadzonych od przodu do tyłu jako technikę podstawową lub uzupełniającą szew okrężny.
W badaniach 349 kobiet o porównywalnym wywiadzie i wskazaniach stwierdzono, że szew założony metodą Shirodkara jest efektywniejszy niż ten zakładany metodą McDonalda.66 Podobne wyniki uzyskano w innych badaniach.58 Obserwowana różnica skuteczności wynika prawdopodobnie z tego, że szew metodą Shirodkara zakłada się wyżej niż szew metodą McDonalda. Scheib i wsp.71 w swoich badaniach analizowali dalszy przebieg ciąży zależnie od odległości założonego szwu od ujścia zewnętrznego. Jeśli szew założono na wysokości <18 mm, 33% ciąż kończyło się przed upływem 35 tygodnia. Przy szwie założonym wyżej jedynie 4% kobiet urodziło przed 35 tygodniem ciąży. Według innych badań rodzaj szwu i wysokość jego założenia w stosunku do ujścia zewnętrznego wydaje się nie mieć większego znaczenia.16
W celu polepszenia efektywności szwów szyjkowych podejmowano próby zakładania równocześnie 2 szwów.26 Nie wykazano jednak, by takie postępowanie miało jakikolwiek wpływ na czas trwania ciąży i powikłania u noworodka.