- torbiel Nucka, czyli szczątkową wypustkę otrzewnej w kanale pachwinowym, szczególnie jeżeli zmiana dotyczy większej części wargi sromowej większej i nakierowana jest powyżej typowo umiejscowionej zmiany gruczołu Bartholina w stronę kanału pachwinowego
- torbiel przewodów Gartnera, które tworzą się w górnej części ścian pochwy na godzinach 11 i 1 z nieprawidłowo zamkniętych zarodkowych parzystych przewodów śródnerczowych (Wolffa)
- torbiel przewodu przyśródnerczowego (Müllera) mogącą się lokalizować w różnych miejscach w górnych 2/3 pochwy
- ropień okołoodbytniczy, jeśli zmiana odpowiada typowej dla niego lokalizacji w badaniu per rectum
- naskórkową torbiel inkluzyjną
- potowego gruczolaka brodawkowatego
- opryszczkowe zapalenie sromu, zwłaszcza gdy zmiana jest obustronna, bardzo bolesna, bez wyraźnie zorganizowanego ropnia, pokrywa pęcherzykowymi wykwitami błonę śluzową lub skórę
- wrzód twardy (Huntera) w przebiegu kiły pierwszorzędowej, szczególnie jeżeli zmiana ma charakter owrzodzenia, bez wyczuwalnej komponenty zastoinowej, z twardym podłożem, jest niebolesna, a także w sytuacji odchyleń w wynikach badań serologicznych
- owrzodzenie sromu w przebiegu choroby Leśniowskiego-Crohna szczególnie u pacjentek ze wskazującym wywiadem, z licznymi ropniami skórnymi w przeszłości.
Leczenie
W przypadku torbieli i ropni gruczołu Bartholina średnicy poniżej 2-3 cm sugerowanym postępowaniem jest leczenie zachowawcze. Niefarmakologiczne oddziaływanie może sprowadzać się do stosowania preparatów kory dębu (przez 14 dni), szałwii, wdrożenia suplementacji witaminy D3, spożywania srebra koloidalnego (tzw. kolargolu). Nie ma jednak badań dowodzących skuteczności tych metod. Antybiotykoterapia szerokospektralna obejmująca empirycznie najczęstsze drobnoustroje patogenne zazwyczaj przynosi zamierzony efekt kliniczny, lecz nie zawsze jest zalecana jako leczenie pierwszego rzutu, szczególnie w przypadku bezobjawowych torbieli.
U pacjentek z większymi zmianami chorobowymi gruczołu Bartholina najczęściej stosowaną metodą leczenia jest marsupializacja, czyli nacięcie zastoinowej zmiany od strony przedsionka pochwy, opróżnienie jej i wypłukanie, a następnie obustronne uchwycenie szwami wywiniętej torebki gruczołu tak, aby wszyć jej brzegi w śluzówkę ściany pochwy, pozwalając tak wytworzonemu ujściu gruczołu na pozostanie otwartym i pokrycie się nowym nabłonkiem oraz ziarniną, co ma utrzymać stały wypływ treści z gruczołu i przeciwdziałać nawrotom. Nawet jeżeli procedura kończy się sukcesem, to według badań częstość nawrotów wynosi do 25%. Zabieg preparatyki bolesnej zmiany sromu w celu uwidocznienia torebki gruczołu wymaga znieczulenia ogólnego, a nawet wówczas wypreparowanie naciętej torebki ropnia z zapalnie zmienionymi, kruchymi tkankami otaczającymi może okazać się technicznie niemożliwy do wykonania. Leczenie uzupełniające szerokospektralnymi antybiotykami nie zawsze jest potrzebne, szczególnie po niepowikłanym zabiegu i w sytuacji braku objawów uogólnionej infekcji czy zapalenia sąsiadujących tkanek miękkich.
W przypadku nawracających torbieli o większych rozmiarach często rozważa się wyłuszczenie całego gruczołu poprzez operację otwartą. Nacięcie śluzówki pozwala uwidocznić rozciągniętą torebkę torbieli, którą wyłuszcza się w całości po odpreparowaniu od sąsiadujących tkanek, a następnie zszywa lożę po gruczole. Zabieg ten może być wykonywany wyłącznie po wykluczeniu procesu zapalnego, gdyż operacja w ostrej fazie nie przyniesie zamierzonego efektu terapeutycznego, a co więcej, może spowodować rozprzestrzenienie się drobnoustrojów w głąb otaczających tkanek.
Leczenie chirurgiczne polegające na wyłuszczeniu torbieli lub wycięciu gruczołu z marginesem tkanek wskazane jest przede wszystkim przy podejrzeniu procesu rozrostowego. Ze względu jednak na rozległość zabiegu obarczone jest większym ryzykiem powikłań, wiąże się z częściej występującymi defektami kosmetycznymi sromu, a także z opisywanymi przypadkami dyspareunii i neuropatii. Chirurgiczne wycięcie gruczołu w przypadkach nawracających jednostek chorobowych z nim związanych powinno być wykonywane w wyjątkowych sytuacjach.
Rzadziej stosowane metody, pobieżnie opisane w piśmiennictwie, zwykle przebadane na małej grupie pacjentek, to:
- waporyzacja ściany torbieli laserem frakcyjnym CO2, która polega na otwarciu i opróżnieniu torbieli, a następnie koagulacji ściany torbieli z jednoczesnym uzyskaniem hemostazy loży, co teoretycznie ma redukować liczbę powikłań oraz skracać czas trwania zabiegu
- zastosowanie wkładów z 50-procentowym roztworem azotanu srebra, który koaguluje ścianę torbieli lub ropnia
- skleroterapia alkoholem polegająca na nakłuciu torbieli lub ropnia gruczołu, odessaniu treści i wypłukaniu jego zawartości, a następnie na podaniu przez 5 min (nie dłużej) 70-procentowego roztworu alkoholu etylowego.
Leczenie metodą balonikową
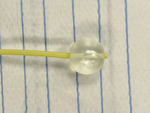
Proponowanym alternatywnym postępowaniem wobec marsupializacji, która została opisana powyżej, jest nacięcie ściany torbieli lub ropnia gruczołu Bartholina na długości 2-3 mm od strony przedsionka pochwy, opróżnienie i wypłukanie jego zawartości, a następnie fistulizacja za pomocą cewnika Foleya przez otwór i wypełnienie balonika stabilizującego wewnątrz loży zmiany chorobowej roztworem soli fizjologicznej do objętości 3-5 ml (ryc. 1-3). Tak ufiksowany cewnik ma za zadanie wytworzyć nowe, szersze ujście gruczołu, w dalszym etapie umożliwiając jego pokrycie się nabłonkiem, a nie wymaga preparatyki związanej z przyszywaniem brzegów torebki. Najlepsze efekty uzyskuje się po użyciu cewników Foleya w rozmiarze 8-10 Ch, co potwierdzają nasze doświadczenia oraz doniesienia naukowe.
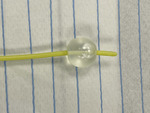
Rycina 1. Widok cewnika Foleya po wypełnieniu balonika 4 ml 0,9% NaCl. Konieczne jest obcięcie zakończenia cewnika, który może drażnić i powodować dolegliwości bólowe
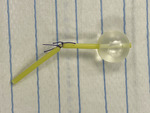
Rycina 3. Po zamknięciu kanału cewnika dwoma szwami cewnik odcinamy 3-4 cm od skóry (zdjęcie poglądowe ukazujące długość cewnika po odcięciu)
Jeżeli śluzówka pokrywająca zmianę jest krucha lub przy ewakuacji zastoinowej treści doszło do poszerzenia pęknięcia, sugerowanym postępowaniem jest założenie szwów pojedynczych w celu zmniejszenia otworu i redukcji ryzyka samoistnego wypadnięcia cewnika Foleya z napompowanym balonikiem fiksującym przez pękniętą śluzówkę pokrywającą gruczoł Bartholina. Można również dodatkowo ufiksować sam cewnik szwem, tak jak typowo fiksuje się dren Redona przy drenażu otrzewnowym jamy brzusznej. Jeżeli pacjentka zgłasza dolegliwości bólowe przy pompowaniu balonika, należy nieco zredukować ilość wtłaczanej soli fizjologicznej.
Aby zapewnić pacjentce komfort, zaleca się odcięcie końcówki cewnika występującej za balonikiem fiksującym cewnik (najprecyzyjniej można to wykonać, jeśli napompujemy balonik przed zabiegiem, utniemy końcówkę za balonikiem, a następnie odciągniemy wtłoczoną sól fizjologiczną, dzięki czemu uzyskamy tępo zakończony cewnik z balonikiem na końcu imitujący nieużywany w Polsce cewnik Worda, opisywany jako używany do tego typu zabiegów za granicą). Sugerowany okres balonikowania gruczołu wynosi 4-6 tygodni. Jest to niezbędny czas potrzebny na pokrycie się jatrogennej przetoki odpowiednim rodzajem nabłonka, co znacząco zredukuje ryzyko jego ponownej okluzji.
Zabieg zaprezentowaną metodą zwykle przeprowadzany jest bez znieczulenia ogólnego, ponieważ nie wymaga preparatyki, a dodatkowo jest technicznie znacznie prostszy i szybszy niż marsupializacja torebki gruczołu. Autorzy niniejszego artykułu wykonują ten zabieg w znieczuleniu miejscowym za pomocą 1-procentowego roztworu lidokainy.
W przypadku zmienionej zapalnie śluzówki w wyniku procesu infekcyjnego toczącego się w ropniu gruczołu Bartholina może dojść do jej skruszenia pod naporem balonika, np. przy uciśnięciu go przez pacjentkę ciężarem ciała, a w następstwie do samoistnej ewakuacji balonika. Jeżeli do takiej sytuacji dojdzie w ciągu 5 dni od założenia cewnika, zwykle sugeruje się ponowne balonikowanie loży ropnia. Jeżeli od zabiegu minęło 6 dni lub więcej, a u pacjentki nie stwierdza się objawów utrzymującego się procesu zapalnego czy zastoinowego, zalecamy przyjęcie postawy wyczekującej.
Opcjonalnym schematem postępowania może być tzw. metoda Jacobiego, która polega na utworzeniu z cewnika Foleya średnicy 8-10 Ch rurki długości 7 cm ze światłem z nawleczonym fragmentem 20-centymetrowej nieresorbowalnej nici chirurgicznej 2-0 wystającym w równej długości po obu stronach obciętego cewnika, a następnie na nacięciu ropnia lub torbieli na jednym biegunie od strony spoidła tylnego na długości 2-3 mm, wprowadzeniu zagiętych kleszczyków naczyniowych ku spoidłu przedniemu, wytworzeniu kolejnego otworu wielkości 2-3 mm, wprowadzeniu cewnika z nawleczoną nicią i wyprowadzeniu go dolnym otworem, a na finalnym etapie związaniu końców nici ze sobą. W ten sposób tworzy się pierścieniowaty cewnik utrzymywany przez nić nieresorbowalną w swoim kształcie i powstają dwie przetoki w ścianie gruczołu. Opisywana metoda wykazała się podobną skutecznością co wcześniej opisana metoda balonikowa, a zadowolenie pacjentek było większe ze względu na znacząco krótszy fragment wyrobu medycznego wystający poza przedsionek pochwy.