IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Nie przejdzie bez echa
Jak rozpoznawać choroby osierdzia
dr n. med. Barbara Lichodziejewska1
prof. dr hab. n. med. Olga Trojnarska2
- Budowa anatomiczna osierdzia
- Objawy stwierdzane w praktyce klinicznej: zapalenie osierdzia, płyn w worku osierdziowym, zaciskające zapalenie osierdzia oraz obecność masy tkankowej w osierdziu
- Rola echokardiografii w diagnostyce chorób osierdzia
Choroby osierdzia mają różne postacie. Mogą to być stany zapalne, powodujące powstanie wysięku w worku osierdziowym. Płyn w worku osierdziowym może też pojawić się bez istniejącego zapalenia, jako przesięk surowiczy. Jego obecność, zwłaszcza w dużej ilości, bywa przyczyną zagrażającej życiu tamponady serca. Zapalenie osierdzia może też doprowadzić do powstawania nacieków i zwłóknień w osierdziu, bez obecnego wysięku, czyli rozwoju zaciskającego zapalenia osierdzia. Zmiany związane z chorobami osierdzia mogą mieć przebieg ostry lub przewlekły.
Badanie echokardiograficzne jest kluczowe dla rozpoznania zmian w osierdziu i wg standardów Europejskiego Towarzystwa Kardiologicznego (ESC – European Society of Cardiology) jego wykonanie zaleca się przy podejrzeniu zapalenia osierdzia, tamponady serca lub zaciskającego zapalenia osierdzia (zalecenie klasy I, poziom dowodów C)1. Nie wszystkie objawy bywają jednak oczywiste i czasem rozpoznanie stanów istotnych hemodynamicznie, ważnych dla podjęcia postępowania, jest trudne. W artykule postaramy się wyjaśnić niektóre problemy.
Anatomia i patofizjologia osierdzia
Osierdzie jest workiem otaczającym serce, zbudowanym z błony surowiczej, składającym się z dwóch blaszek: trzewnej, przylegającej do mięśnia serca, nazywanej nasierdziem, oraz ściennej, wzmocnionej warstwą włóknistą. Pomiędzy blaszkami osierdzia znajduje się szczelinowata jama osierdzia, fizjologicznie wypełniona niewielką ilością (10-50 ml) płynu surowiczego, stanowiącą „warstwę poślizgową”, ułatwiającą ruch serca w czasie cyklu skurcz–rozkurcz. Osierdzie obejmuje serce całkowicie, poczynając od koniuszka serca, a kończąc na ujściach wielkich naczyń żylnych i tętniczych. Blaszka trzewna osierdzia przechodzi w blaszkę ścienną przy ujściach żył do serca, które leżą zewnątrzosierdziowo, a pomiędzy ich ujściami tworzy się zatoka skośna osierdzia. Przy ujściach tętniczych osierdzie sięga aż do odejścia od aorty pnia ramienno-głowowego i do rozwidlenia pnia płucnego, a więc początkowe odcinki wielkich tętnic leżą wewnątrzosierdziowo. Pomiędzy nimi a ścianami przedsionków tworzy się zatoka poprzeczna osierdzia. Zrozumienie układu anatomicznego osierdzia jest ważne, ponieważ kiedy w jego jamie zbiera się płyn, w badaniu echokardiograficznym możemy go obserwować w oczekiwanych lokalizacjach1,2.
Choroby osierdzia mogą być schorzeniami ogólnoustrojowymi lub ograniczać się tylko do samego osierdzia. Według standardów ESC objawy dotyczące osierdzia spotykane w praktyce klinicznej obejmują:
- zapalenie osierdzia
- płyn w worku osierdziowym
- zaciskające zapalenie osierdzia
- obecność masy tkankowej w osierdziu.
Zapalenie osierdzia może być ostre, przetrwałe, przewlekłe lub nawracające. Jego przyczyny są infekcyjne lub niezwiązane z infekcją. Infekcyjne najczęściej mają etiologię wirusową lub bakteryjną (przeważnie gruźliczą). Do nieinfekcyjnych zalicza się: zapalenia autoimmunologiczne (np. w chorobach układowych), nowotworowe, metaboliczne (np. w mocznicy), pourazowe, pozawałowe lub jatrogenne (do których należą odczyny po operacjach kardiochirurgicznych, interwencjach przezskórnych na naczyniach wieńcowych, wszczepieniu elektrod, napromieniowaniu) oraz zapalenia polekowe. Do nieinfekcyjnych zapaleń osierdzia należą też zmiany wywołane niewydolnością serca lub nadciśnieniem płucnym1,3.
Objawy zapalenia osierdzia to ból w klatce piersiowej, tarcie osierdzia, rozlane uniesienie odcinka ST w EKG oraz stwierdzenie płynu w worku osierdziowym, a do postawienia rozpoznania wystarczy występowanie dwóch z czterech wymienionych. Dodatkowo mogą pojawić się chrypka, kaszel, dysfagia czy czkawka. Niezależnie od wymienionych przyczyn elementem obrazu klinicznego w każdym przypadku może być płyn w worku osierdziowym lub odczyn osierdziowy bez obecności płynu1,3.
Płyn w worku osierdziowym
Objawy kliniczne zależą od dynamiki narastania płynu i od jego ilości. Jeśli nie powoduje on zaburzeń hemodynamicznych, w badaniu przedmiotowym może nie być odchyleń. Echokardiografia jest badaniem pierwszego rzutu w rozpoznawaniu zarówno obecności płynu w osierdziu, jak i jego następstw hemodynamicznych. Umożliwia też szybkie i proste monitorowanie postępu choroby oraz skutków leczenia1,3-5.

Tabela 1. Oszacowanie ilości płynu zebranego w worku osierdziowym na podstawie szerokości warstwy wolnej od ech w badaniu echokardiograficznym
Zwiększona powyżej fizjologicznej ilość płynu w worku osierdziowym manifestuje się w obrazie echokardiograficznym jako wolna od ech warstwa poza jamami serca. Należy mierzyć szerokość tej strefy w fazie rozkurczu. Pomiar w czasie skurczu z reguły uwidacznia niewielką (ok. 1 mm szerokości) warstwę płynu, co jest zjawiskiem fizjologicznym i opisywanie go jako patologii jest błędem. Na podstawie pomiaru szerokości wolnej od ech strefy można orientacyjnie określić ilość płynu zebranego w worku osierdziowym (tab. 1)1,4,6,7.
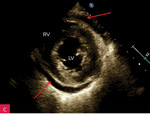
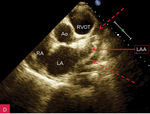
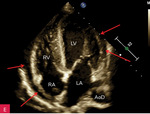
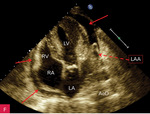
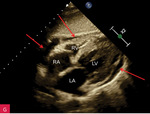
Płyn w worku osierdziowym w badaniu echokardiograficznym z reguły jest widoczny za ścianą lewej i/lub prawej komory oraz za ścianą prawego przedsionka. Może być też zarejestrowany w zatokach osierdzia – skośnej, za lewym przedsionkiem (pomiędzy ujściami żył płucnych), oraz poprzecznej, między ujściami wielkich tętnic i przedsionkami. Czasem w płynie pojawia się balotujące uszko lewego przedsionka. Badanie powinno uwzględniać wszystkie dostępne projekcje, z oceną szerokości warstwy płynu widocznej w różnych obszarach i podaniem tych wartości w opisie, jest to bowiem niezwykle ważne przy wszystkich badaniach kontrolnych. W czasie choroby ilość płynu może się zmieniać, może on też wypełniać z inną ilością inne przestrzenie, a także stawać się otorbiony. Ryciny 1-5 przedstawiają obecność płynu w różnych obszarach oraz jego różne ilości. Źródłem błędów bywa obecność płynu w lewej jamie opłucnowej (ryc. 6)4,7-9.
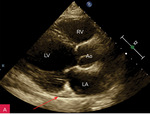
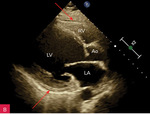
Rycina 1A, B. Fizjologiczna i śladowo zwiększona ilość płynu w worku osierdziowym. Projekcja przymostkowa w osi długiej. A. Wąska (1 mm) warstwa płynu w worku osierdziowym w skurczu w bruździe sercowej między LA a LV (strzałka); jest to obraz fizjologiczny, nieupoważniający do rozpoznawania niefizjologicznej ilości płynu w worku osierdziowym. B. Wąska (1 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, a także za RV (strzałki). Taki obraz upoważnia do rozpoznania śladowej (niefizjologicznej) ilości płynu w worku osierdziowym
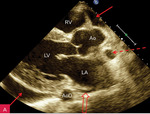
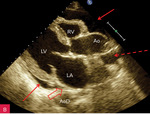
Rycina 2A-G. Niewielka ilość płynu w worku osierdziowym widoczna w różnych projekcjach za różnymi jamami oraz w zatokach osierdzia. A. Projekcja przymostkowa w osi długiej. Niewielka (ok. 10 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, a także za RV (strzałki). Strzałka przerywana wskazuje na płyn w zatoce poprzecznej osierdzia (między Ao a LA). Strzałka szeroka wskazuje na wąskie pasmo płynu wypełniające skośną zatokę osierdzia (za LA, między ujściami żył płucnych). Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. B. Projekcja przymostkowa w osi długiej. Nierównomierne rozmieszczenie płynu. Niewielka (ok. 3 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, za RV warstwa jest szersza, ok. 12 mm (strzałki). Strzałka przerywana wskazuje na płyn w zatoce poprzecznej osierdzia (między Ao a LA). Strzałka szeroka wskazuje na wąskie pasmo płynu wypełniające skośną zatokę osierdzia (za LA, między ujściami żył płucnych). Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. C. Projekcja przymostkowa w osi krótkiej na przekrój poprzeczny LV. Niewielka (ok. 5 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, przechodząca także za ścianę RV (strzałki). D. Projekcja przymostkowa w osi krótkiej, naczyniowa, modyfikowana. Widoczny przekrój poprzeczny aorty na poziomie zatok Valsalvy oraz skrócony obraz RVOT; w dolnej części obrazu widoczny LA z uszkiem (strzałka), które jest otoczone niewielką warstwą płynu w worku osierdziowym (strzałki przerywane). E. Projekcja koniuszkowa czterojamowa. Niewielka (ok. 8 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, RV i RA (strzałki). F. Projekcja koniuszkowa czterojamowa. Niewielka (ok. 10 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV oraz warstwa ok. 5 mm za RV i RA (strzałki). Strzałka przerywana wskazuje LAA ukazujące się w płynie. G. Projekcja podmostkowa czterojamowa. Niewielka (ok. 5-6 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, RV i RA (strzałki)