IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
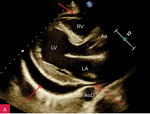
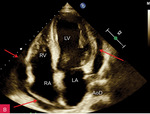
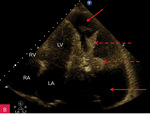
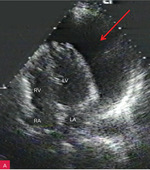
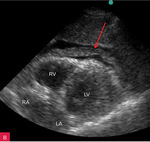
Rycina 3A, B. Umiarkowana ilość płynu w worku osierdziowym widoczna w różnych projekcjach za różnymi jamami oraz w zatokach osierdzia. A. Projekcja przymostkowa w osi długiej. Umiarkowana (ok. 13 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV oraz mniejsza (ok. 8 mm) za RV (strzałki). Strzałka przerywana wskazuje na wąskie pasmo płynu wypełniające skośną zatokę osierdzia (za LA, między ujściami żył płucnych). Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. B. Projekcja koniuszkowa czterojamowa. Umiarkowana (ok. 12 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV, za RV (ok. 15 mm) i za RA (mniejsza, ok. 5 mm) (strzałki)
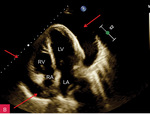
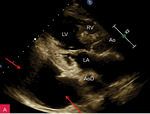
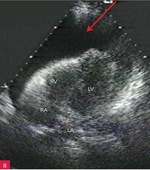
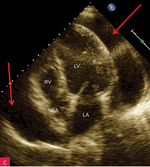
Rycina 4A-C. Duża ilość płynu w worku osierdziowym widoczna w różnych projekcjach za różnymi jamami oraz w zatokach osierdzia. A. Projekcja przymostkowa w osi długiej. Bardzo duża (ok. 30 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV oraz mniejsza (ok. 10 mm) za RV (strzałki). Strzałka przerywana wskazuje na wąskie pasmo płynu wypełniające skośną zatokę osierdzia (za LA, między ujściami żył płucnych). Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. B. Projekcja koniuszkowa czterojamowa. Bardzo duża (ok. 33 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV oraz duża za RV (ok. 20 mm) i za RA (ok. 20 mm) (strzałki). C. Projekcja podmostkowa czterojamowa. Bardzo duża warstwa płynu w worku osierdziowym w rozkurczu za LV, RV i RA (ok. 30-40 mm) (strzałki)
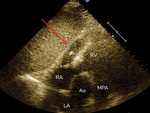
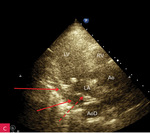
Rycina 5. Płyn otorbiony. Projekcja podmostkowa w osi krótkiej, naczyniowa, modyfikowana. Widoczny przekrój poprzeczny aorty na poziomie zatok Valsalvy, obraz RV i początkowego odcinka MPA. Za ścianą RV widoczna słabo echogeniczna przestrzeń o wymiarach 5,58 × 1,67 cm odpowiadająca otorbionemu płynowi w worku osierdziowym (strzałka). Taki obraz bardzo łatwo przeoczyć
Rycina 6A-E. Płyn w jamie opłucnowej mogący spowodować mylne rozpoznanie płynu w worku osierdziowym. A. Projekcja przymostkowa w osi długiej. Bardzo duża (ok. 65 mm) warstwa płynu za LV (strzałki). Nie jest widoczny płyn za RV. Płyn umiejscawia się także dystalnie od AoD, której poprzeczny przekrój widać za LA. Takie umiejscowienie wskazuje na płyn w jamie opłucnowej. B. Projekcja koniuszkowa czterojamowa. Bardzo duża (ok. 80 mm) warstwa płynu w worku osierdziowym za LV (strzałki) ze złogami włóknika w płynie (strzałki przerywane). Jamy serca słabo widoczne. Taki obraz wskazuje na płyn w jamie opłucnowej. C. Projekcja koniuszkowa czterojamowa. Za LV w rozkurczu umiarkowana (ok. 15 mm) warstwa płynu (strzałka) oraz wąska (ok. 1 mm) warstwa płynu w worku osierdziowym (strzałka przerywana) ze słabo widoczną blaszką ścienną osierdzia (strzałka szeroka). Taki obraz można mylnie zinterpretować jako umiarkowaną ilość płynu w worku osierdziowym. D. Ten sam pacjent i ta sama projekcja co na rycinie 6C. Faza skurczu. Za LV umiarkowana (ok. 15 mm) warstwa płynu (strzałka) oraz wąska (ok. 3 mm) warstwa płynu w worku osierdziowym (strzałka przerywana) z dobrze widoczną, oddzieloną od nasierdzia w skurczu blaszką ścienną osierdzia (strzałka szeroka). Obraz w skurczu wyjaśnia istotę patologii, czyli obecność śladowej ilości płynu w worku osierdziowym oraz obecność płynu w jamie opłucnej. E. Projekcja podmostkowa czterojamowa. Ten sam pacjent co na rycinach 6C i D. Faza rozkurczu. Za LV duża (ok. 40 mm) warstwa płynu (strzałka) oraz wąska (ok. 3 mm) warstwa płynu w worku osierdziowym (strzałka przerywana) z dobrze widoczną blaszką ścienną osierdzia (strzałka szeroka). Obraz w projekcji podmostkowej również wyjaśnia istotę patologii, czyli obecność śladowej ilości płynu w worku osierdziowym (widocznego także za RV, strzałka przerywana) i obecność płynu w jamie opłucnej. Widoczny także płyn w jamie otrzewnej (strzałka szeroka przerywana)
Tamponada serca
W niektórych sytuacjach płyn zbierający się w worku osierdziowym może doprowadzić do tamponady serca. Jest to stan niedostatecznego wypełnienia jam serca, wynikający z ucisku płynu na ujścia żył dochodzących do serca, zwłaszcza żył systemowych. Powoduje to zmniejszenie objętości wyrzutowej, a także zapadanie się jam pod wpływem uciskającego z zewnątrz płynu. Tamponada serca jest rozpoznaniem klinicznym, a podstawowy objaw stanowi znaczący spadek ciśnienia tętniczego aż do wstrząsu, co jest pierwszą składową tzw. diagnostycznej triady Becka. Dwie dalsze główne składowe to nadmierne wypełnienie żył szyjnych i ciche tony serca. O tamponadzie świadczy także tętno paradoksalne (spadek wypełnienia tętna w czasie wdechu) oraz niski woltaż załamków R w EKG, czasem z naprzemiennie wysoką i niską amplitudą. Występują również takie objawy, jak duszność, tachykardia i ból w klatce piersiowej1,3,4.
Echokardiograficzne objawy tamponady przedstawia tabela 2. Wynikają one ze wzmożonego ciśnienia w worku osierdziowym oraz odseparowania ciśnień w jamach serca od ciśnień w klatce piersiowej przez „płaszcz” płynu otaczający serce1,3,4. „Taniec serca” to przemieszczanie się serca w dużej ilości płynu w trakcie cyklu skurcz–rozkurcz (ryc. 7). Zapadanie się prawych jam serca świadczy o znacznie wyższym ciśnieniu w worku osierdziowym niż w prawej komorze i prawym przedsionku w czasie rozkurczu. Na tamponadę wskazuje rozkurczowy wymiar prawej komory w projekcji w osi długiej przymostkowej mniejszy niż 10 mm oraz zapadanie się prawego przedsionka trwające dłużej niż 1/3 cyklu serca; krótkotrwałe zapadnięcie się jest obserwowane często i nie świadczy o tamponadzie. Może zdarzyć się także zapadanie się lewego przedsionka (ryc. 8)3,4,7,8,10.

Tabela 2. Echokardiograficzne objawy tamponady serca i zaciskającego zapalenia osierdzia z uwzględnieniem wskazówek dotyczących badania
Rycina 7A-D. Tamponada serca z dużą ilością płynu. Obraz „serca tańczącego” u dwóch pacjentów. Projekcje koniuszkowe czterojamowe. A, B. Pacjent pierwszy, na dwóch kolejnych zdjęciach różne położenie serca balotującego w bardzo dużej ilości płynu (strzałki). C, D. Pacjent drugi, na dwóch kolejnych zdjęciach różne położenie serca balotującego w dużej ilości płynu (strzałki)
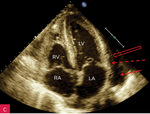
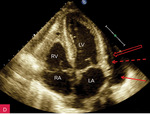
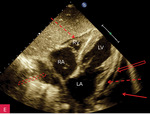
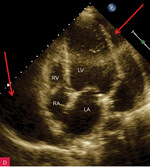
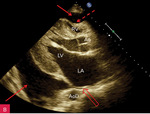
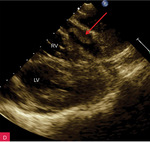
Rycina 8A-C. Tamponada serca. Obraz zapadania się jam serca. A. Projekcja koniuszkowa czterojamowa. Bardzo duża (ok. 40 mm) warstwa płynu w worku osierdziowym (strzałki) za LV i RV oraz za RA, którego ściana jest zapadnięta (strzałka przerywana), a światło jamy bardzo wąskie. B. Projekcja przymostkowa w osi długiej, ten sam pacjent co na rycinie 8A. Bardzo duża (ok. 30 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV oraz nieco mniejsza (ok. 15 mm) za RV (strzałki). Ściana RV jest zapadnięta (strzałka przerywana), a światło jamy bardzo wąskie. Dodatkowo szeroka strzałka wskazuje na wąskie pasmo płynu wypełniające skośną zatokę osierdzia (za LA, między ujściami żył płucnych). Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. C. Projekcja przymostkowa w osi długiej. Umiarkowana (ok. 15 mm) warstwa płynu w worku osierdziowym w rozkurczu za LV i LA w poszerzonej zatoce skośnej (strzałki). Ściana LA jest zapadnięta (strzałka przerywana), a światło jamy zwężone. Poza płynem, dystalnie na obrazie, widać poprzeczny przekrój AoD. Cały obraz jest słabo widoczny, badanie u chorego niestabilnego hemodynamicznie
Warstwa płynu oddzielająca serce od ciśnień panujących w klatce piersiowej w czasie wdechu i wydechu powoduje pozostałe objawy. Fizjologicznie podczas wdechu spada ciśnienie w klatce piersiowej z równoległym spadkiem ciśnienia w osierdziu, jamach serca i naczyniach, które leżą w jej obrębie. Przy podwyższeniu ciśnienia w osierdziu z płynem i odseparowaniu jam serca od klatki piersiowej największy spadek ciśnienia we wdechu dotyczy żył płucnych, leżących pozaosierdziowo w klatce piersiowej, natomiast nie podlegają temu żyły systemowe, leżące także pozaosierdziowo, ale w większej części poza klatką piersiową. Jednocześnie wyrównują się i podwyższają ciśnienia rozkurczowe w jamach serca, nasilając współzależność komór, zamkniętych w niepodatnym, wysokociśnieniowym worku z płynem. Dlatego też w tamponadzie w czasie wdechu znacząco spada napływ z żył płucnych i przez zastawkę mitralną, natomiast napływ przez zastawkę trójdzielną istotnie wzrasta. Zmienność napływu determinuje różne wypełnienie, czyli różną wielkość komór, a co za tym idzie – przemieszczanie oddechowe przegrody międzykomorowej (w czasie wdechu w stronę zmniejszającej się lewej komory, w czasie wydechu – w stronę prawej) (ryc. 9)3,4,8.

Rycina 9. Następstwa hemodynamiczne odgraniczenia ciśnień w jamach serca od ciśnień w klatce piersiowej. Na rysunku został przestawiony obraz serca, tak jak jest to widoczne w projekcji koniuszkowej czterojamowej. Zielona półkolista linia wokół jam serca symbolizuje blaszkę ścienną osierdzia w tamponadzie. Pierwszy rysunek przedstawia wdech, ze znacznie zmniejszonym napływem do LA i zwiększonym do RA, co symbolizuje wielkość i szerokość niebieskich strzałek. Strzałka szara wskazuje na przemieszczanie się przegrody międzykomorowej w kierunku LV (jamy słabiej wypełnionej). Drugi rysunek przedstawia wydech, z sytuacją odwrotną – znacznie zmniejszony napływ do RA i zwiększony do LA (strzałki niebieskie o różnej wielkości). Strzałka szara wskazuje na przemieszczanie się przegrody międzykomorowej w kierunku RV (jamy słabiej wypełnionej). Czerwona półkolista linia wokół jam serca symbolizuje pogrubiałą i niepodatną blaszkę ścienną osierdzia w zaciskającym zapaleniu osierdzia – skutki hemodynamiczne są takie same jak w tamponadzie
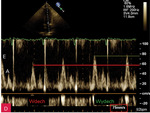
Echokardiograficzne rozpoznanie zagrażającej tamponady u chorego z dużą ilością płynu, ale stosunkowo dobrze zaadaptowanego klinicznie, nie powinno być bardzo trudne, ponieważ staranne badanie pozwala ujawnić podstawowe, wyżej wymienione objawy. Praktycznym sposobem pomagającym sprawdzić, czy występuje zmienność oddechowa napływów, jest zmiana prędkości przesuwu spektrum dopplerowskiego na ekranie z typowego 75 mm/s na 25 mm/s, co pozwala na jednoczesne zobrazowanie większej liczby cyklów serca i dzięki temu zauważenie wdechowo-wydechowej różnicy maksymalnych prędkości (ryc. 10).
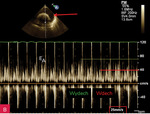
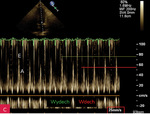
Rycina 10A-D. Zmienność oddechowa napływu mitralnego. A. Pacjent z bardzo dużą ilością płynu w worku osierdziowym (zdjęcie nad wykresem spektrum napływów, strzałka). Spektrum napływu mitralnego, z falami E i A; prędkość przesuwu ekranu zmniejszona do 25 mm/s (wartość otoczona czerwoną ramką). Widoczna zmiana prędkości napływu (do odczytu ze skali, czerwona linia oznacza wdech, zielona – wydech). Prędkość napływu we wdechu 80 cm/s, w wydechu 100 cm/s; zmienność oddechowa 20% – bez echokardiograficznych cech tamponady, ale wartości mogą wskazywać na zagrożenie. B. Tamponada serca, pacjent z bardzo dużą ilością płynu w worku osierdziowym (zdjęcie nad wykresem spektrum napływów, strzałka). Spektrum napływu mitralnego, z falami E i A; prędkość przesuwu ekranu zmniejszona do 25 mm/s (wartość otoczona czerwoną ramką). Widoczna zmiana prędkości napływu (do odczytu ze skali, czerwona linia oznacza wdech, zielona – wydech). Prędkość napływu we wdechu 40 cm/s, w wydechu 70 cm/s; zmienność oddechowa 43% – echokardiograficzne cechy tamponady. Obraz spektrum napływów jest niewyraźny, badanie wykonane u chorego niestabilnego hemodynamicznie z niewielkim balotowaniem serca. C. Wyraźna, istotna zmienność napływu mitralnego. Spektrum napływu mitralnego, z falami E i A; prędkość przesuwu ekranu zmniejszona do 25 mm/s (wartość otoczona czerwoną ramką). Widoczna zmiana prędkości napływu (do odczytu ze skali, czerwona linia oznacza wdech, zielona – wydech). Prędkość napływu we wdechu 55 cm/s, w wydechu 75 cm/s; zmienność oddechowa 26,5%. D. Ten sam pacjent co na rycinie 10C. Spektrum napływu mitralnego, z falami E i A; prędkość przesuwu ekranu 75 mm/s – niezmniejszona (wartość otoczona czerwoną ramką). Zmiana prędkości napływu jest widoczna (cykl drugi i ostatni, do odczytu ze skali, czerwona linia oznacza wdech, zielona – wydech), podobna do wartości na rycinie 10C, jednak bez zmiany prędkości przesuwu na ekranie mogłaby być przeoczona
Tamponada serca rozwija się w momencie, gdy ilość płynu zbierająca się w osierdziu wywoła wzrost ciśnienia utrudniający napływ krwi do serca. U pacjentów z długo trwającą chorobą i wolno narastającym płynem osierdzie stopniowo się rozciąga, adaptując się do wzrastającej zawartości. Do tamponady może więc dojść przy bardzo dużej ilości płynu, a załamanie hemodynamiczne najczęściej jest poprzedzone okresem narastania niepokojących objawów klinicznych, takich jak spadek ciśnienia tętniczego, duszność, przyspieszenie rytmu serca. Może też wystąpić tamponada przy małej ilości płynu w worku osierdziowym. Zdarza się to wtedy, gdy płyn narasta szybko, wówczas ciśnienie w worku osierdziowym nagle wzrasta, ponieważ osierdzie nie jest w stanie rozciągnąć się tak szybko. Taka sytuacja występuje przy gwałtownie postępującym stanie zapalnym lub przy wynaczynieniu krwi do osierdzia w przebiegu pęknięcia serca (w zawale serca lub po urazie), rozwarstwienia aorty lub na skutek procedur przeznaczyniowych, czego przykładem jest przerwanie ciągłości ściany tętnicy wieńcowej czy przebicie ściany serca elektrodą. Dekompensacja hemodynamiczna chorego przebiega wtedy bardzo dynamicznie, w ciągu minut przechodząc od tachykardii i hipotonii do wstrząsu i zatrzymania krążenia. W tym wypadku echokardiograficzne potwierdzenie tamponady jako przyczyny stanu chorego mimo teoretycznej wiedzy o wskazujących na nią objawach nie jest wcale łatwe. Tachykardia i balotowanie serca utrudniają analizę dopplerowską i w takich krytycznych sytuacjach należy posługiwać się oceną uproszczoną – rozpoznanie niewielkiej warstwy płynu z balotowaniem serca i zapadaniem się prawych jam serca, a zwłaszcza stwierdzenie skrzepliny w płynie upoważnia do rozpoznania tamponady (ryc. 11 i 12)3-5,9-12.
Rycina 11A-D. Tamponada serca z małą ilością płynu. Projekcje koniuszkowe czterojamowe. A, B. Pacjent pierwszy, na dwóch kolejnych zdjęciach różne położenie serca balotującego w małej ilości płynu (strzałki). C, D. Pacjent drugi, mała/umiarkowana ilość płynu w worku osierdziowym (strzałki). Na dwóch kolejnych zdjęciach różne rozprężenie jamy RV (strzałka przerywana wskazuje zapadanie się komory) oraz położenie komór zmieniających swą objętość. Taki obraz jest ekwiwalentem balotowania serca w płynie
Rycina 12A-D. Tamponada serca po pęknięciu serca. Projekcje podmostkowe. Skrzeplina w worku osierdziowym wskazana strzałką. A. Niewielka/umiarkowana ilość płynu ze skrzepliną, zapadanie się jamy RV (strzałka przerywana). B. Mała ilość płynu ze skrzepliną. C. Duża ilość płynu z szeroką skrzepliną. D. Projekcja podmostkowa modyfikowana, w niewielkiej ilości płynu za RV jest widoczna balotująca niewielka skrzeplina. Taką skrzeplinę łatwo przeoczyć