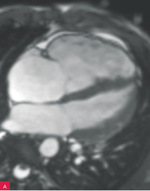
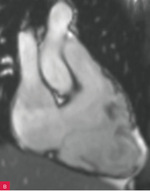
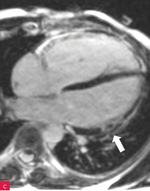
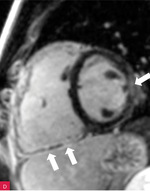
Rycina 8A-D. Rezonans magnetyczny serca u pacjenta z arytmogenną kardiomiopatią z zajęciem obu komór. Prawa komora powiększona z obniżoną funkcją skurczową i regionalnymi obszarami dyskinetycznymi – obrazy cine w fazie końcowoskurczowej (A, B). Tkanka włóknista w obrębie wolnej ściany prawej i lewej komory – obrazy opóźnionego wzmocnienia (C, D)
Obrazowanie mięśnia sercowego za pomocą rezonansu magnetycznego, uzupełnione badaniem z późnym wzmocnieniem gadolinowym (LGE – late gadolinium enhancement), jest preferowanym badaniem obrazowym u pacjentów z podejrzeniem ARVC. Poza typowymi pomiarami czynnościowymi możliwe jest ustalenie struktury tkankowej, w tym stwierdzenie obecności remodelingu włóknisto-tłuszczowego. Błędna interpretacja wyniku badania rezonansu magnetycznego, w tym obecności fizjologicznej tkanki tłuszczowej lub wariantu normy kurczliwości wolnej ściany prawej komory (zwłaszcza w pobliżu przyczepu moderator band), może prowadzić do pomyłek diagnostycznych48,49. Na rycinach 7 i 8 przedstawiono obraz ARVC w badaniu rezonansu magnetycznego. W przypadku przeciwwskazań, takich jak m.in. klaustrofobia, obecność niektórych implantów metalicznych, opiłek metalowy w gałce ocznej, alternatywą jest wielorzędowa tomografia komputerowa (MDCT – multidetector-row computed tomography)7.
Wariantem diagnozowania obrazowego jest mapowanie elektroanatomiczne. Wydaje się narzędziem precyzyjnym, pozwalającym ustalić endokardialne obszary uszkodzenia elektrycznego. Z uwagi na inwazyjność eksperci nie zalecają jednak jego rutynowego stosowania. Wyjątkiem jest rozszerzenie wykonywanego badania elektrofizjologicznego lub ablacji przezskórnej7.
Badania genetyczne
Badanie genetyczne powinno się przeprowadzać u chorych z rozpoznaną ARVC (klasa zaleceń IB)8. Określenie patogennej mutacji może nie tylko uprawdopodobnić rozpoznanie lub uzupełnić ocenę ryzyka wystąpienia groźnych arytmii komorowych, lecz także ukierunkować prowadzenie badań przesiewowych wśród krewnych pacjenta50. Należy jednak pamiętać, że mutacje odpowiadające za ARVC mogą występować nawet u co piątej osoby ze zdrowym strukturalnie sercem51. Ponieważ badania nad alternatywnymi formami genowymi wciąż trwają, wskazanie mutacji odpowiedzialnej za chorobę może okazać się niemożliwe, a ujemny wynik genotypowania nie wyklucza rozpoznania.
Biopsja endomiokardialna
Biopsja endomiokardialna nie jest podstawowym narzędziem diagnostycznym w ARVC. Badanie to w większości przypadków zastąpiły nieinwazyjne metody obrazowania, które pozwalają dokładnie ocenić strukturę tkankową, bez narażania chorego na powikłania związane z inwazyjnymi działaniami. Nierównomierne zajęcie miokardium przez proces chorobowy, najczęściej jedynie na etapie zaawansowanym schorzenia, w okolicy przegrody międzykomorowej, stanowi o niskiej przydatności tej metody diagnostycznej. Jej czułość można poprawić, pobierając materiał z miejsca wybranego na podstawie mapy elektroanatomicznej50.
Ewolucja zaleceń diagnostycznych

Tabela 2. Kryteria diagnostyczne arytmogennej kardiomiopatii prawokomorowej wg European Task Force, z wyróżnieniem kryteriów większych i mniejszych w różnych kategoriach
Ze względu na brak patognomonicznego dla ARVC objawu postawienie diagnozy opiera się na skalach punktowych oceniających całość obrazu klinicznego. Ich pierwszą wersję, skupiającą się przede wszystkim na morfologii prawego serca, opublikowano w 1994 r. Uwzględniono w nich wywiad rodzinny, nieprawidłowości zapisu EKG, obrazowanie oraz wynik badania patomorfologicznego – biopsji endomiokardialnej, będącej ówczesnym złotym standardem diagnostycznym37. Postęp w zakresie metod diagnostycznych oraz poznanie wcześniejszych stadiów choroby doprowadziły do aktualizacji zaleceń w 2010 r. W celu zwiększenia czułości diagnostycznej zalecano dokładniejszą diagnostykę obrazową, elektrofizjologiczną oraz genetyczną5. Kolejna wersja wytycznych pojawiła się w 2020 r. Wówczas zwrócono uwagę na możliwość zajęcia procesem chorobowym także lewej komory serca. Wyróżniono pojęcie arytmogennej kardiomiopatii dzielącej się pod względem fenotypu na: dominującą prawokomorową (ARVC), obukomorową oraz dominującą lewokomorową (ALVC). Stało się to możliwe dzięki powszechnemu zastosowaniu rezonansu magnetycznego serca w diagnostyce chorych z ARVC, co pozwoliło na precyzyjną ocenę morfologiczną tkanek mięśnia sercowego bez potrzeby wykonywania biopsji endomiokardialnej6. Kryteria diagnostyczne zawarte w zaleceniach z 2010 r., a także ich aktualizację z 2020 r. cytowano w najnowszych wytycznych Europejskiego Towarzystwa Kardiologicznego (ESC – European Society of Cardiology) z 2023 r., koncentrujących się na diagnostyce i leczeniu kardiomiopatii8. Na początku 2024 r., opierając się na wynikach kolejnych doniesień literaturowych, European Task Force opublikowało stanowisko ekspertów będące rozwinięciem kryteriów diagnostycznych z Padwy („Padua criteria”) z 2020 r.7 Na tej podstawie można postawić „pewną” diagnozę ARVC, gdy są spełnione: 2 kryteria większe lub 1 większe i 2 mniejsze, lub 4 mniejsze. Każde ze stwierdzanych kryteriów musi dotyczyć innej kategorii. Jeżeli postawienie pewnej diagnozy nie jest możliwe (non-define), chory powinien pozostać w regularnej obserwacji. Wynika to z faktu, że wraz z postępem schorzenia kolejne kryterium może zostać spełnione5-7. Fenotyp kardiomiopatii – dominująco prawokomorowy, lewokomorowy lub obukomorowy – określa się na podstawie kryteriów morfologiczno-funkcjonalnych i strukturalnych. Najnowsze kryteria diagnostyczne przedstawiono w tabeli 2.
Warto zauważyć, że spośród dostępnych skal diagnostycznych jedynie ta z 2010 r. została w pełni przebadana pod kątem czułości i swoistości. Co ciekawe, uniknięcie analizy późnych potencjałów oraz wywiadu rodzinnego zwiększyło szansę na postawienie trafnego rozpoznania do 97%, przy braku wpływu na czułość metody32. Zaproponowano także schemat diagnostyczny, w którym na etapie screeningu zastosowano 100% czułe i nieswoiste kryteria dotyczące zmian w zapisie EKG oraz monitorowania metodą holterowską. W kolejnym etapie rekomendowano przeprowadzanie badań bardziej swoistych, obejmujących echokardiografię przezklatkową, rezonans magnetyczny, badania genetyczne32.
Podsumowanie
ARVC to stosunkowo niedawno odkryta, rzadko występująca jednostka chorobowa, będąca przedmiotem zainteresowania wielu badaczy. Obraz kliniczny jest dynamiczny, co utrudnia, mimo prowadzonych badań, dokładne poznanie patofizjologii schorzenia. Niestety ARVC wiąże się ze zwiększonym ryzykiem występowania SCD. To obliguje lekarzy do zachowania czujności diagnostycznej oraz aktywnego poszukiwania chorych, u których ryzyko groźnych komorowych zaburzeń rytmu jest istotnie wyższe.