Przypadek kliniczny
„Ostry brzuch” i zapalenie nerek – czy można było uniknąć operacji?
prof. nadzw. dr hab. med. Magdalena Krajewska, dr n. med. Józef Penar, prof. dr hab. med. Marian Klinger
Opis przypadku
25-letni mężczyzna, po przebyciu wirusowego zapalenia wątroby typu B został skierowany z Kliniki Hematologii do Kliniki Nefrologii i Medycyny Transplantacyjnej.
Z wywiadu wiadomo, że mniej więcej miesiąc wcześniej wystąpiły u niego nasilone nudności, wymioty oraz ostry ból brzucha i z tego powodu był hospitalizowany na oddziale chorób wewnętrznych w szpitalu rejonowym. Z karty informacyjnej wynika, że bólowi brzucha towarzyszył obrzęk i ból stawów łokciowych oraz kolanowych, natomiast z wywiadu zebranego od pacjenta – że dodatkowo uniesiona wysypka na skórze. W 9. r.ż. przeprowadzono u niego plastykę moczowodu olbrzymiego po stronie lewej. Wyniki badań były następujące: stężenie hemoglobiny 18 g/dl, liczba leukocytów 9,3 g/l, granulocytów 88,7%, płytek krwi 254 tys./µl; stwierdzono prawidłowe parametry funkcji wątroby, trzustki i nerek, brak zaburzeń układu krzepnięcia (prawidłowe APTT, PT, INR, wskaźnik Quicka). W badaniu ogólnym moczu obserwowano śladowe ilości białka, bez zmian w osadzie moczu. Pacjenta skierowano na oddział chirurgiczny w szpitalu rejonowym, gdzie wykonano laparotomię zwiadowczą, dzięki której wykryto zmiany krwotoczne w obrębie ścian jelit oraz wynaczynienie krwi do jamy brzusznej. Po zabiegu pojawiła się krwista biegunka oraz nasiliły się obrzęki i bolesność stawów skokowych, kolanowych i łokciowych. W epikryzie z oddziału chirurgicznego odnotowano, że pojawiły się objawy skazy krwotocznej, z wywiadu natomiast wynika, że zmiany miały charakter drobnoplamistej uniesionej wysypki na zgięciowych powierzchniach przedramion i podudzi oraz podbiegnięć krwawych w okolicy krzyżowej, na mosznie i udach. Po zabiegu pacjent był leczony witaminą K, otrzymywał preparaty osocza i został przekazany do Kliniki Hematologii z podejrzeniem skazy krwotocznej.
Czy na podstawie obrazu klinicznego można było ustalić właściwe rozpoznanie?
1. Które z rozpoznań jest najbardziej prawdopodobne?
a. Ostre zapalenie trzustki
b. Nieswoiste zapalenie jelit
c. Choroba infekcyjna przewodu pokarmowego
d. Układowe zapalenie naczyń
e. Plamica Schönleina-Henocha
Ostre zapalenie trzustki objawia się zwykle silnymi bólami brzucha i wymiotami. Może być również przyczyną porażennej niedrożności jelit. W badaniach biochemicznych u większości chorych stwierdza się podwyższoną aktywność lipazy lub amylazy. W omawianym przypadku aktywność enzymów trzustkowych mieściła się w granicach normy.
Zapalenie stawów jest jednym z najczęstszych pozajelitowych objawów immunologicznych zapalenia jelit. W omawianym przypadku podczas laparotomii stwierdzono zmiany krwotoczne w ścianie jelita – obraz nie jest charakterystyczny ani dla choroby Leśniowskiego-Crohna, ani dla wrzodziejącego zapalenia jelita grubego.
Bóle brzucha, którym towarzyszy krwista biegunka, mogą być objawem wirusowych, bakteryjnych lub pierwotniakowych zakażeń przewodu pokarmowego. Zakażeniom tym sporadycznie może towarzyszyć skaza krwotoczna.
W rozpoznaniu pierwotnych i wtórnych układowych zapaleń małych naczyń, których symptomatologia może być podobna jak w omawianym przypadku, pomocne są badania immunologiczne; brak przeciwciał przeciwjądrowych, prawidłowe stężenia składowych dopełniacza i jego prawidłowa aktywność hemolityczna wykluczają rozpoznanie tocznia rumieniowatego układowego, natomiast brak przeciwciał przeciw granulocytom obojętnochłonnym (p-ANCA i c-ANCA) – ziarniniakowatości Wegenera i mikroskopowego zapalenia naczyń.
Wylewy krwawe w ścianie jelita, które wykryto podczas laparotomii, odpowiadają objawom skazy krwotocznej naczyniowej lub trombofilii. Zaburzenia krzepnięcia krwi wykluczono na początku, wykonując badania przesiewowe: czas protrombinowy, czas kaolinowo-kefalinowy (APTT – activated partial thromboplastin time). Poza tym dla skazy krwotocznej w przebiegu zaburzeń krzepnięcia charakterystyczne jest przedłużone krwawienie po zabiegu operacyjnym, którego nie obserwowano w opisywanym przypadku.
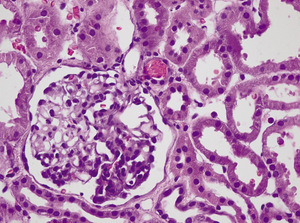
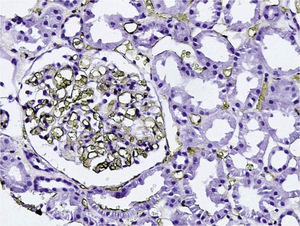
W trakcie 10-dniowego pobytu w klinice hematologii u pacjenta pojawiły się uogólnione obrzęki i obserwowano narastanie białkomoczu. Pacjent był leczony objawowo, otrzymywał koncentrat krwinek czerwonych oraz leki przeciwbakteryjne. Następnie, w 18. dobie po laparotomii zwiadowczej, przekazano go do Kliniki Nefrologii i Medycyny Transplantacyjnej z podejrzeniem plamicy Schönleina-Henocha.