Sympozjum: nefrologia
Leczenie statynami w chorobach nerek: szkodzi czy chroni?
Peter A. McCullough, MD, MPH Leslie R. Rocher, MD
W SKRÓCIE
Przewlekła choroba nerek jest jednym z najsilniejszych czynników ryzyka miażdżycy naczyń. Stosowanie inhibitorów reduktazy 3-hydroksy-3-metyloglutarylo koenzymu A (statyn), w celu obniżenia stężenia cholesterolu związanego z lipoproteinami o niskiej gęstości (LDL-C) i zmniejszania ryzyka zawału mięśnia sercowego, udaru mózgu oraz zgonów sercowo-naczyniowych w populacji ogólnej, zyskało powszechne uznanie. U osób z przewlekłą chorobą nerek korzyści z takiego leczenia wydają się równie duże, a nawet większe. Spadek stężenia LDL-C uzyskany dzięki stosowaniu statyn może być odpowiedzialny za opóźnienie postępu przewlekłej choroby nerek. Przeprowadzone ostatnio badania sugerują, że statyny zmniejszają ryzyko rozwoju ostrej niewydolności nerek po zabiegach wykonywanych w krążeniu pozaustrojowym oraz po zastosowaniu jodowych środków kontrastowych. Najnowsze dane wskazują, że u pacjentów w schyłkowym stadium przewlekłej choroby nerek obniżenie stężenia LDL-C może opóźnić postęp wapnienia naczyń wieńcowych. W dwóch dużych badaniach, które potwierdziły zmniejszenie stężenia LDL-C dzięki stosowaniu statyn, nie obserwowano zmniejszenia częstości powikłań naczyniowych u chorych w schyłkowym stadium przewlekłej choroby nerek pod wpływem tych leków. Z tego względu potencjalne korzyści z terapii statynami i obniżania stężenia LDL-C u osób z przewlekłą chorobą nerek należy rozważać w kontekście danych sugerujących jedynie niewielkie korzyści z takiego leczenia u chorych w schyłkowym stadium choroby. Z badań wynika również, że w przewlekłej chorobie nerek leczenie statynami daje więcej działań niepożądanych.
Wstęp
Wraz z zachodzącymi w społeczeństwach zachodnich zmianami demograficznymi: zwiększaniem się odsetka ludzi starszych, otyłych, bardziej narażonych na cukrzycę typu 2 i nadciśnienie tętnicze, wzrasta zainteresowanie wpływem przewlekłej choroby nerek na układ krążenia. Ocenia się, że w Stanach Zjednoczonych w czasie następnych kilku dziesięcioleci gwałtownie zwiększy się liczba osób spełniających kryteria przewlekłej choroby nerek w oparciu o zmniejszenie szacunkowego współczynnika filtracji kłębkowej (eGFR), wyniki badań obrazowych nerek lub oznaczeń biomarkerów. Ponieważ blisko połowa wszystkich zgonów osób z przewlekłą chorobą nerek jest spowodowana chorobami układu krążenia, badanie przewlekłej choroby nerek jako czynnika ryzyka sercowo-naczyniowego wydaje się jak najbardziej racjonalne. W pracy omówiono ryzyko i korzyści wynikające ze stosowania statyn w populacji chorych na przewlekłą chorobę nerek narażonych na powikłania sercowo-naczyniowe.
Przewlekła choroba nerek jako czynnik ryzyka chorób układu krążenia
Środowiska naukowców i klinicystów od dłuższego czasu próbują wyjaśnić, w jaki sposób przewlekła choroba nerek wpływa na rozwój miażdżycy oraz chorób serca. Cztery podstawowe teorie mówią o: 1) wpływie wielu różnych czynników ryzyka lub chorób współistniejących u pacjentów z przewlekłą chorobą nerek, zwłaszcza w podeszłym wieku; 2) nihilizmie terapeutycznym: pacjenci z przewlekłą chorobą nerek otrzymują mniej intensywne leczenie kardioprotekcyjne; 3) nadmiernej toksyczności farmakoterapii, jej nietolerancji lub zwiększonym ryzyku powodującym, że leczenie nie może być zastosowane, bo związane z nim ryzyko przewyższa korzyści; 4) specyficznej patobiologii naczyniowej występującej w przewlekłej chorobie nerek.1,2 Wraz ze zmniejszaniem się eGFR rozpoczyna się seria złożonych procesów biologicznych. Zmniejszenie klirensu nerkowego wielu związków azotowych może w różny sposób uszkadzać układ naczyniowy.1 Częściowo może to być wynikiem aktywacji różnorodnych szlaków neurohormonalnych, zapalnych i oksydacyjnych, które przyspieszają proces miażdżycowy, uszkadzając naczynia w całym ciele.3 Na poziomie kłębuszków proces ten do pewnego stopnia odzwierciedla mikroalbuminuria lub makroskopowy białkomocz.4 U chorych na przewlekłą chorobę nerek aktywacja neurohormonalna ewidentnie uszkadza mięsień serca i przyczynia się do niewydolności krążenia jako jednej z postaci choroby wieńcowej.5 Alternatywny tok rozumowania prowadzi z kolei do konkluzji, że spadek eGFR jest odzwierciedleniem zmniejszenia masy miąższu nerki.6 Zmniejszenie ilości tkanki nerkowej prowadzi do względnego niedoboru substancji ochronnych wytwarzanych przez ten narząd, m.in. erytropoetyny i prawdopodobnie innych białek.7 Wskaźnikiem wydolności osi sercowo-nerkowej wydaje się niedokrwistość i związane z nią powikłania. Dlatego należy pamiętać, że obniżony eGFR, mikroalbuminuria i anemia to ważne, mierzalne czynniki ryzyka chorób sercowo-naczyniowych u pacjentów badanych w kierunku przewlekłej choroby nerek. Z badań wynika, że 1/4 chorych, u których występowały wszystkie trzy wskaźniki przewlekłej choroby nerek, przebyła już klinicznie jawny epizod na podłożu naczyniowym (zawał mięśnia sercowego lub udar mózgu).8 Ze względu na te obserwacje epidemiologiczne ogromne uznanie zyskały klasyczne metody obniżania ryzyka sercowo-naczyniowego u chorych na przewlekłą chorobę nerek.
Zalecenia dotyczące leczenia dyslipidemii w przewlekłej chorobie nerek
The National Kidney Foundation (NKF) Kidney Disease Outcomes Quality Initiative (K/DOQI) opublikowało przegląd piśmiennictwa i zaleceń dotyczących postępowania w dyslipidemii w przebiegu przewlekłej choroby nerek.9 Według tych wytycznych należy przede wszystkim: 1) traktować przewlekłą chorobę nerek jako niezależny czynnik ryzyka choroby wieńcowej; 2) wziąć pod uwagę powikłania, które mogą wystąpić podczas leczenia obniżającego stężenie lipidów; 3) ustalić niekardiologiczne wskazania do terapii; 4) uwzględnić fakt, że leczenie białkomoczu wpływa korzystnie na profil lipidowy; 5) pamiętać, że obowiązują też inne algorytmy postępowania w celu obniżenia ryzyka sercowo-naczyniowego w populacji chorych na przewlekłą chorobę nerek, uwzględniające klasyczne czynniki ryzyka, takie jak nadciśnienie tętnicze, cukrzyca czy palenie tytoniu. Wytyczne te, opracowane w oparciu o dostępne piśmiennictwo, uznają za optymalne stężenie LDL-C<100 mg/dl. Najnowsze dane dotyczące populacji o wyjątkowo wysokim ryzyku chorób układu krążenia, szczególnie pacjentów z ostrymi objawami wieńcowymi sugerują, że optymalne stężenie LDL-C może wynosić <70 mg/dl.10 W tych zaleceniach nie wymienia się jednak explicite pacjentów z przewlekłą chorobą nerek, którzy często są wykluczani z badań nad ostrą lub przewlekłą chorobą sercowo-naczyniową. Uwzględnia to algorytm leczenia dyslipidemii w przebiegu przewlekłej choroby nerek, opublikowany przez K/DOQI i przedstawiony na rycinie 1. Za podstawową (po zmianach stylu życia) formę terapii pozwalającą osiągnąć stężenie LDL-C<100 mg/dl lub stężenie cholesterolu niezwiązanego z lipoproteinami wysokiej gęstości (nie-HDL-C) <130 mg/dl uznaje się inhibitory reduktazy 3-hydroksy-3-metyloglutarylo koenzymu A (HMG-CoA), czyli statyny. Lekami drugiego rzutu są substancje wiążące kwasy żółciowe, które stosuje się łącznie ze statynami w sytuacji, gdy nie można osiągnąć pożądanych wartości lipidów we krwi. U chorych, u których stężenie triglicerydów stale przekracza 500 mg/dl, za leki pierwszego rzutu uznaje się pochodne kwasu nikotynowego i fibraty. Należy jednak pamiętać, że podwyższone stężenia triglicerydów, zarówno w populacji ogólnej, jak i u chorych z przewlekłą chorobą nerek, są w głównej mierze wynikiem nadmiernego otłuszczenia ciała oraz nadmiernej konsumpcji cukrów, skrobi i nasyconych kwasów tłuszczowych. Drugie badanie United Kingdom Heart and Renal Protection (UK-HARP-II),11 obejmowało 203 chorych z przewlekłą chorobą nerek przydzielonych losowo do grup otrzymujących doustnie simwastatynę (20 mg/24h) lub simwastatynę (10 mg/24h) i ezetimib (10 mg/24h). Wykazało ono, że po 6 miesiącach w grupie otrzymującej leczenie skojarzone średnie stężenie LDL-C zmniejszyło się ze 121 mg/dl do 72 mg/dl (redukcja o 21% większa niż przy zastosowaniu samej simwastatyny; p<0,0001). Najczęściej zgłaszanym działaniem niepożądanym była biegunka, występująca u 27% osób otrzymujących leczenie skojarzone i u 12% leczonych samą simwastatyną (p=0,009).11 Powodem przyjęcia niższych docelowych stężeń lipidów, szczególnie LDL-C, jest oczekiwane zmniejszenie liczby powikłań sercowo-naczyniowych. U pacjentów z przewlekłą chorobą nerek dostrzega się jednak także inne możliwe korzyści.
Rozwój przewlekłej choroby nerek
Niezależnie od współistnienia cukrzycy, czynnikami ryzyka przewlekłej choroby nerek są też klasyczne czynniki ryzyka chorób sercowo-naczyniowych, takie jak nadciśnienie tętnicze, dyslipidemia, palenie i inne. Nerki jako najbardziej unaczyniony narząd mogą być dotknięte miażdżycą także poza samą tętnicą nerkową i jej głównymi odgałęzieniami. Rozsiana miażdżyca i dysfunkcja śródbłonka stanowią wspólne podłoże patofizjologiczne dla cukrzycowej i niecukrzycowej przewlekłej choroby nerek, zwłaszcza u osób starszych. Fried i wsp.12 przeprowadzili metaanalizę niewielkich badań obejmujących łącznie 362 pacjentów z przewlekłą chorobą nerek. Wykazała ona, że leczenie dyslipidemii daje względną korzyść w postaci większego o 1,9 ml/min eGFR w porównaniu z grupą kontrolną. W niedawno opublikowanym Rosuvastatin Clinical Development Program przeanalizowano wyniki 13 badań, w których uczestniczyło 3956 chorych otrzymujących rosuwastatynę lub placebo. U pacjentów z wyjściowym eGFR <60 ml/min, po 22 miesiącach leczenia zanotowano zwiększenie tego wskaźnika o 2,8 ml/min.13 Trwające obecnie Study of Heart and Renal Protection (SHARP) to prospektywne, otwarte badanie z randomizacją obejmujące 9 tys. pacjentów, sprawdzające skuteczność terapeutyczną obniżania stężenia LDL-C w przewlekłej chorobie nerek. Podstawowym celem tego badania jest ocena, czy obniżenie stężenia cholesterolu we krwi za pomocą simwastatyny w połączeniu z ezetimibem u chorych na przewlekłą chorobę nerek (ok. 6 tys. osób niedializowanych i ok. 3 tys. dializowanych) może zapobiegać zawałom mięśnia sercowego, zgonom sercowym, udarom mózgu i zmniejszać liczbę zabiegów rewaskularyzacji. Dodatkowo badanie ma przeanalizować łączny wpływ ezetimibu i simwastatyny na stężenie LDL-C w porównaniu z monoterapią simwastatyną. Dzięki danym z SHARP można też będzie przeanalizować wiele innych potencjalnych skutków obniżenia stężenia cholesterolu oraz określić, czy może ono opóźnić potrzebę dializy.
Statyny w zapobieganiu ostrej niewydolności nerek i przewlekłej chorobie nerek
Statyny mają wiele różnych działań, m.in. zmniejszają stężenia czynników zapalnych. Dlatego też oceniano je pod kątem możliwego działania ochronnego przy ostrej, jatrogennej (związanej z zabiegiem operacyjnym lub podaniem środków kontrastowych) niewydolności nerek. Patogeneza ostrej niewydolności nerek po operacji w krążeniu pozaustrojowym nie została dotychczas w pełni poznana. Mogą tu łączyć się różne mechanizmy. W trakcie zabiegu następuje krótki okres rozszerzenia naczyń, po którym dochodzi do utrzymującego się skurczu naczyń nerkowych wywołanego działaniem białek, takich jak angiotensyna, wazopresyna czy endotelina. Statyny obniżają próg pobudzenia receptorów angiotensynowych i zmniejszają syntezę endoteliny, mogą zatem zapobiegać wywołanej krążeniem pozaustrojowym ostrej niewydolności nerek dzięki skróceniu okresu hipoperfuzji i niedokrwienia nerek.14,15 Innym mechanizmem odpowiedzialnym za rozwój ostrej niewydolności nerek w przebiegu krążenia pozaustrojowego może być bezpośrednie uszkodzenie komórek kanalików wywołane działaniem wolnych rodników tlenowych, aktywacją cytokin prozapalnych i dopełniacza, martwicą komórek, zapaleniem śródmiąższowym i zatkaniem kanalików przez agregaty białek.16,17 Opisywano też zespół układowej odpowiedzi zapalnej z aktywacją neutrofili i zwiększeniem liczby cząsteczek adhezyjnych, takich jak CD11b i CD41 w śródbłonku w trakcie krążenia pozaustrojowego.16,17 Wykazano, że zwiększona ekspresja receptorów neutrofilowych CD11b i zwiększona liczba neutrofili w sposób istotny wiążą się z występowaniem pooperacyjnej ostrej niewydolności nerek.18 Statyny mogą zmniejszać zapalenie i poprawiać funkcje śródbłonka w wyniku hamowania czynnika jądrowego kappa-B (κB) – czynnika transkrypcyjnego, który wpływa na geny kodujące mediatory prozapalne, a także na skutek zmniejszenia ekspresji cząsteczek adhezyjnych w śródbłonku, zwiększenia dostępności tlenku azotu, obniżenia wytwarzania reaktywnych form tlenu i ochrony przed zniszczeniami wywołanymi aktywacją dopełniacza.19-21 Podanie atorwastatyny przed zabiegiem w krążeniu pozaustrojowym zmniejsza uwalnianie cytokin (IL-6 i IL-8) i przyleganie neutrofili do śródbłonka w okresie pooperacyjnym.20 Pierwsze niewielkie badanie z randomizacją, w którym przez 21 dni przed zabiegiem w krążeniu pozaustrojowym podawano atorwastatynę w dawce 40 mg/24h wykazało znaczące zmniejszenie częstości występowania pooperacyjnej, ostrej niewydolności nerek (6% leczonych w porównaniu z 24% chorych nieotrzymujących statyn; p=0,03).22 Patogeneza nefropatii wywołanej podaniem środków kontrastowych wykazuje podobieństwa do patogenezy ostrej niewydolności nerek po operacji w krążeniu pozaustrojowym: dochodzi do utrzymującego się skurczu naczyń i bezpośredniego uszkodzenia komórek, jednak w przypadku nefropatii pokontrastowej wywołane są one narażeniem na jodowe środki kontrastowe. Khanal i wsp.23 przeprowadzili duże badanie obserwacyjne, które wykazało znaczące zmniejszenie ryzyka rozwoju nefropatii wywołanej środkami kontrastowymi u chorych leczonych statynami przed zastosowaniem i po zastosowaniu tych środków. Dane te powinny stać się podstawą do przeprowadzenia dalszych badań nad stosowaniem statyn w celu zapobiegania nefropatii wywołanej podaniem środków kontrastowych.23
Opóźnianie wapnienia naczyń i zmniejszenie stężenia LDL-C w schyłkowej fazie przewlekłej choroby nerek
Zwapnienia miażdżycowe pojawiają się już w drugiej dekadzie życia, tuż po powstaniu nacieczeń lipidowych w błonie wewnętrznej tętnic.24 Zmiany w naczyniach wieńcowych u młodych dorosłych zawierają niewielkie skupiska kryształów wapnia położone wewnątrz lipidowego rdzenia blaszki.24 Fosforan wapnia (hydroksyapatyt: Ca3[-PO4]2- × Ca[OH]2), który zawiera >40% Ca w masie, wytrąca się w zaatakowanych przez miażdżycę naczyniach wieńcowych w mechanizmie podobnym do obserwowanego w osteogenezie i przebudowie kości.25 Dominująca w złogach wapnia krystaliczna postać hydroksyapatytu tworzy się głównie w pęcherzykach, które wybrzuszają się z komórek ściany naczynia podobnie jak pęcherzyki macierzy odrywające się od chondrocytów w tworzącej się kości.26,27 Wydaje się, że wapnienie zachodzi wyłącznie w naczyniach dotkniętych miażdżycą, nie występuje zatem w prawidłowej ścianie naczyń.28,29 Wiele badań bez randomizacji dotyczących statyn wykazało, że u pacjentów z prawidłową czynnością nerek30,31 zmniejszenie stężenia LDL-C wiąże się ze spowolnieniem postępu wapnienia naczyń wieńcowych. U 66 pacjentów obserwowanych najpierw w okresie, kiedy nie byli leczeni statynami, a następnie przez czas tarapii ceriwastatyną w doustnej dawce 0,3 mg/24h stwierdzono, że całkowita średnia zmiana względna w ujęciu rocznym była znamiennie większa w okresie bez leczenia (25% vs 8,8%; p<0,0001).30 U 32 chorych, którym udało się dzięki leczeniu osiągnąć stężenie LDL-C <100 mg/dl względny roczny współczynnik wapnienia naczyń wieńcowych zmniejszył się z 27% do -3,4% (p<0,0001). Callister i wsp.31 opisali przypadki 149 pacjentów z chorobą wieńcową, z których 105 przyjmowało statyny. Wszystkich poddano badaniu z zastosowaniem tomografii komputerowej wiązki elektronów (EBCT – electron beam computed tomography) przed rozpoczęciem badania oraz po 12-15 miesiącach jego trwania. Jak widać na rycinie 2, pacjenci, u których dzięki terapii statynami stężenie LDL-C obniżyło się do <120 mg/dl sytuowali się niemal wyłącznie w lewym dolnym kwadrancie wykresu, co odpowiada regresji zmian zwapnieniowych. Istnieje związek (r=0,50) między spadkiem stężenia LDL-C a zmianą uwapnienia naczyń wieńcowych stwierdzanego za pomocą tomografii komputerowej wiązki elektronów, przy czym cofanie się zmian zwapnieniowych obserwuje się przy stężeniach LDL-C<100 mg/dl. U niektórych uczestników badania doszło do zahamowania a nawet odwrócenia procesu kalcyfikacji; nie do końca wiadomo jednak, jakie czynniki, poza zmniejszeniem stężenia LDL-C, mają na to wpływ.28,32
Pacjenci w schyłkowej fazie przewlekłej choroby nerek wymagający dializ są w grupie najwyższego ryzyka powikłań sercowo-naczyniowych i przyspieszenia postępu chorób serca.33,34 Wcześniejsze badania wykazały, że w schyłkowej fazie przewlekłej choroby nerek wapnienie naczyń jest nasilone, zaś najnowsze dane uzyskane dzięki tomografii komputerowej wiązki elektronów potwierdzają słaby związek między wskaźnikiem uwapnienia a iloczynem stężenia wapnia i fosforu (Ca × P).35 Z kolei po przeprowadzeniu analizy wykazano, że zwapnienie naczyń jest trwale związane ze stwierdzaną w schyłkowej fazie przewlekłej choroby nerek dyslipidemią, w tym z nieznacznie zwiększonym stężeniem LDL-C, zmniejszonym stężeniem HDL-C i zwiększonym stężeniem triglicerydów.28
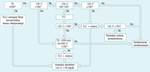
Rycina 1. Zalecany algorytm postępowania w dyslipidemii opracowany przez Kidney Disease Outcomes Quality Initiative

Rycina 2. Związek między stężeniem cholesterolu LDL (podczas stosowania statyn u 105 spośród 149 pacjentów) a szybkością postępu wapnienia naczyń wieńcowych w okresie 12-15 miesięcy u chorych z utrwaloną chorobą wieńcową (za Callister i wsp.31)
In vitro transformację fenotypową komórek mięśni gładkich naczyń w komórki podobne do osteoblastów z następową mineralizacją może wywołać lub zmieniać wiele czynników, takich jak fosforany, utleniony LDL-C, kalcytriol, parathormon (PTH) i peptyd o budowie podobnej do parathormonu.36 Badania kliniczne nad schyłkową fazą niewydolności nerek sugerują jednak, że proces ten w znacznie większym stopniu zależy od wieku pacjenta i tego, jak długo jest on poddawany dializom oraz od stężenia lipidów.37 Uznano więc, że celem terapii powinno być obniżenie stężenia LDL-C. W badaniu Treat to Goal prowadzonym przez Chertowa i wsp.38 200 chorych wymagających dializ podzielono losowo na grupy otrzymujących sewelamer (nowszy środek wiążący fosforany i kwasy żółciowe w przewodzie pokarmowym) lub węglan wapnia/octan wapnia (klasyczne środki wiążące fosforany w przewodzie pokarmowym). Każdy z pacjentów przed rozpoczęciem badania i po 52 tygodniach był poddany tomografii komputerowej wiązki elektronów. Badacze znali wyniki badań równowagi Ca-PO4 i mogli dostosowywać dawki środków wiążących fosforany, dializować nadmiar wapnia albo zastosować analogi witaminy D. Końcowe stężenie LDL-C różniło się znacznie między badanymi grupami (65 vs 103 mg/dl; p<0,0001), co potwierdza znane właściwości sewelameru (wiązanie kwasów żółciowych). U chorych z tej grupy zaobserwowano spowolnienie progresji wapnienia naczyń wieńcowych przy braku zmian iloczynu stężenia wapnia i fosforu czy PTH, co sugeruje, że zmiany wskaźnika uwapnienia naczyń wieńcowych są bardziej związane ze spadkiem stężenia LDL-C. Koncepcję tę rozszerzono na badanie Dialysis Clinical Outcomes Revisited (DCOR), największe dotychczas przeprowadzone badanie parametrów oceny końcowej w populacji poddawanej hemodializom. W tym 3-letnim badaniu, w którym uczestniczyło ponad 2100 pacjentów, porównywano różnice w chorobowości i umieralności w zależności od tego, czy badani otrzymywali sewelamer, czy zawierające wapń środki wiążące fosforany. Mimo obniżenia stężenia LDL-C w grupie leczonych sewelamerem, nie stwierdzono między badanymi grupami istotnych różnic pod względem umieralności (tylko 9% spadek ryzyka względnego w grupie z sewelamerem; p=0,30).39 Dlatego dzięki takim działaniom można liczyć najwyżej na spowolnienie postępu wapnienia naczyń wieńcowych. W schyłkowej fazie przewlekłej choroby nerek postęp ten raczej nie wpływa na umieralność. Najnowsze dane pochodzą z badania Deutsche Diabetes Dialyse Studie (4D),40 w którym 1255 pacjentów z cukrzycą typu 2 i świeżo rozpoznaną przewlekłą chorobą nerek w fazie schyłkowej podzielono losowo na dwie grupy: jedna otrzymywała codziennie średnio przez 4 lata atorwastatynę w dawce 20 mg/24h doustnie druga placebo. Statyna skutecznie obniżała stężenie LDL-C w surowicy, średnio o 42% w czasie trwania badania. Jej stosowanie zmniejszało jednak częstość występowania głównego parametru oceny końcowej zdefiniowanego jako łączna liczba zgonów sercowych, niezakończonych zgonem zawałów serca oraz udarów mózgu (zarówno zakończonych, jak i niezakończonych zgonem) zaledwie o 8% (p=0,37). Badacze stwierdzili, że negatywne wyniki mogły być skutkiem zaawansowanej choroby wieńcowej u pacjentów z przewlekłą chorobą serca oraz zbyt późnego rozpoczęcia leczenia statyną. Z badań DCOR i 4D wynika, że w schyłkowej fazie przewlekłej choroby nerek obniżenie stężenia LDL-C może nie mieć wpływu na liczbę powikłań sercowo-naczyniowych ani na umieralność, gdyż zanim dojdzie do niewydolności nerek, choroba naczyń jest już zaawansowana, równolegle rozwijają się krążeniowe mechanizmy prowadzące do zgonu (arytmie niezwiązane z niedokrwieniem, bradykardia), obserwuje się też wysoki odsetek chorób niezwiązanych z układem krążenia, będących przyczyną zgonu (takich jak sepsa, choroba zakrzepowo-zatorowa i inne).
