Badania laboratoryjne
W kilka godzin po ekspozycji obserwuje się przemijającą leukocytozę z neutrofilią i limfocytopenią, niekiedy także z eozynofilią.33 Choć często stwierdzane jest u chorych na alergiczne zapalenie pęcherzyków płucnych zwiększenie innych markerów zapalenia, takie jak OB, CRP, LDH, immunoglobuliny IgG lub IgM, to jednak nie są to zmiany swoiste. Zwykle w surowicy można wykryć precypityny z klasy IgG skierowane przeciwko antygenom, na które chory jest wrażliwy.34 Stwierdzenie tych przeciwciał jest jednym z głównych kryteriów choroby, ale obecne są także u osób jedynie narażonych na dany antygen, które nie zgłaszają żadnych objawów choroby.35 Precypityny można wykryć w surowicy przez wiele lat po zaprzestaniu ekspozycji i nie są patognomoniczne dla tej choroby. Tradycyjne techniki precypitacji coraz częściej zastępowane są bardziej wiarygodnymi, powtarzalnymi, swoistymi i prostszymi testami immunoenzymatycznymi.36 Są one jednak mniej czułe, a dostępne komercyjnie testy służące do badań przesiewowych w kierunku AZPP często dają fałszywie ujemne wyniki, gdyż wykrywają przeciwciała skierowane tylko przeciwko określonym antygenom. U chorych z potwierdzoną w próbie prowokacyjnej reakcją na dany antygen nie zawsze stwierdza się swoiste przeciwciała w surowicy, a wśród osób z rozpoznaniem ustalonym na podstawie oceny histologicznej materiału uzyskanego z biopsji płuca aż u 40% nie udaje się określić antygenu odpowiedzialnego za powstanie choroby.37 Choć opisywano dodatnie wyniki testów skórnych ze swoistymi antygenami (późna reakcja po 72 h), to z powodu braku komercyjnych zestawów nie są one wykorzystywane w praktyce klinicznej.2 Czułą i swoistą metodą jest oznaczanie przeciwciał skierowanych przeciwko immunoglobulinie IgA i składnikowi P2 antygenów gołębi techniką immunoelektrodyfuzji.38 Trudno przewidzieć, na ile przydatne w diagnostyce AZPP okażą się metody molekularne, które pozwalają wykryć materiał genetyczny mikroorganizmów powodujących chorobę, np. grzybów czy promieniowców.39
Badania obrazowe
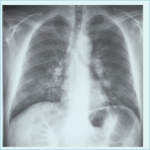
Rycina 1. Zdjęcie przeglądowe klatki piersiowej w projekcji tylno-przedniej chorego na płuco hodowców ptaków – postać podostra
Klasyczne zdjęcie radiologiczne płuc nie jest czułą metodą w diagnostyce alergicznego zapalenia pęcherzyków płucnych.40 W ostrych postaciach obserwuje się przemijające zagęszczenia miąższowe lub rozlane ogniska szkła mlecznego. Dla podostrych postaci najbardziej typowe są niewielkie guzki lub zmiany siateczkowo-guzkowe z obszarami szkła mlecznego (ryc. 1), a w przewlekłej dominują zmiany siateczkowe z obrazem plastra miodu.
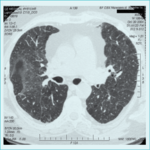
Rycina 2. Tomografia komputerowa o wysokiej rozdzielczości chorego na alergiczne zapalenie pęcherzyków płucnych (AZPP)
Znacznie większą czułość w wykrywaniu zmian typowych dla AZPP wykazuje tomografia komputerowa o wysokiej rozdzielczości (HRCT).41 Zmiany w obrazie HRCT, podobnie jak na zdjęciu klasycznym, są różne w zależności od postaci choroby i nie są one patognomoniczne dla AZPP. W ostrej postaci najbardziej typowe są ogniska szkła mlecznego, zlokalizowane głównie w środkowo-dolnych polach płuc. W postaci podostrej widoczny jest obraz mozaiki: małe, słabo odgraniczone guzki, ogniska szkła mlecznego i pułapka powietrza (szczególnie dobrze widoczna w fazie wydechu).42 Trudno odróżnić zmiany w ostrej i podostrej postaci od tych, jakie obserwuje się w złuszczającym śródmiąższowym zapaleniu płuc.43 Śródzrazikowe guzki, ogniska szkła mlecznego i pułapki powietrza są szczególnie charakterystyczne dla AZPP (ryc. 2).42
W przewlekłych postaciach mogą występować zmiany siateczkowe o typie włóknienia i ogniska plastra miodu.44 Nieregularne włóknienie płuc, rozstrzenie oskrzeli z pociągania i obraz plastra miodu przypominają zmiany w przebiegu samoistnego włóknienia płuc, choć u chorych na AZPP zwykle oszczędzone są przypodstawne obszary płuc.43 W płucu farmera obserwowano także zmiany rozedmowe.45 W przebiegu choroby stosunkowo często obraz radiologiczny (także HRCT) może być prawidłowy,46,47 a nasilenie zmian radiologicznych nie jest czynnikiem rokowniczym.45 Dla AZPP nietypowe jest powiększenie węzłów chłonnych wnęk lub śródpiersia oraz wysięk w jamie opłucnowej. Badania scyntygraficzne, rezonans magnetyczny i pozytonowa emisyjna tomografia nie znalazły zastosowania w diagnostyce tej choroby.
Badania czynnościowe
Wyniki badań czynnościowych układu oddechowego nie są charakterystyczne dla alergicznego zapalenia pęcherzyków płucnych i są podobne do tych, jakie stwierdza się w przebiegu innych chorób śródmiąższowych płuc. U wielu chorych, zwłaszcza z ostrą postacią, wyniki badań czynnościowych płuc poza okresem ekspozycji na alergen są prawidłowe. W postaci przewlekłej z narastającym włóknieniem płuc obserwuje się restrykcyjny typ zaburzeń wentylacji ze zmniejszeniem pojemności życiowej i całkowitej pojemności płuc.48 U niektórych chorych po ekspozycji na alergen stwierdzano obturację oskrzeli, ze zmniejszeniem wskaźnika FEV1/VC i zwiększeniem objętości zalegającej.49 Z tego względu u chorych na AZPP możliwe jest występowanie zaburzeń zarówno restrykcyjnych (u chorych z włóknieniem płuc), obturacyjnych (u chorych z rozedmą), jak i mieszanych. Często obserwuje się zmniejszenie zdolności dyfuzyjnej płuc dla tlenku węgla.48 Ocena wymiany gazowej wykazuje, początkowo po wysiłku i w miarę postępu choroby także w spoczynku, hipoksemię oraz zwiększony gradient pęcherzykowo-tętniczy tlenu.50 Narastające włóknienie płuc powoduje wzrost ich sprężystości mierzony zmniejszeniem podatności.51 Badanie wysiłkowe po ekspozycji wskazuje na zmniejszenie rezerwy oddechowej oraz zwiększenie czynnościowej przestrzeni martwej i gradientu pęcherzykowo-tętniczego tlenu.52
Płukanie oskrzelowo-pęcherzykowe
Dla alergicznego zapalenia pęcherzyków płucnych charakterystyczny jest znaczący wzrost odsetka limfocytów (>50%) w płynie z płukania oskrzelowo-pęcherzykowego (BALF).53 Skład komórkowy BALF zmienia się w zależności od czasu, jaki upłynął od ekspozycji na antygen, co wykorzystuje się w diagnostyce różnicowej. Zwiększony odsetek limfocytów w BALF obserwuje się u bezobjawowych osób narażonych na antygeny organiczne.54 Kilka godzin po ekspozycji na antygen w BALF przeważają neutrofile i obecne są także plazmocyty oraz mastocyty.55 Limfocyty wzrastają w BALF znacząco po 48 h od narażenia na antygen. Opisywane przed laty zmniejszenie stosunku limfocytów CD4+/CD8+ <156 nie jest już uważane za charakterystyczne dla AZPP.57 Wykazano, że w przewlekłych postaciach choroby, u palaczy, w przypadkach spowodowanych ekspozycją na Mycobacterium avium dochodzi do zwiększenia stosunku CD4+/CD8+.57,58 Nie obserwowano też zmian stosunku CD4+/CD8+ u dzieci chorych na AZPP.59 W zaawansowanych postaciach przewlekłych z dużym włóknieniem płuc zwiększa się odsetek neutrofilów w BALF.60
Podejmowane są próby zastąpienia BAL mniej inwazyjną oceną składu komórkowego w indukowanej plwocinie. Wykazano wprawdzie dużą korelację wyników uzyskanych z BALF i plwociny indukowanej,61 ale metoda ta nie jest jeszcze zalecana w rutynowej diagnostyce chorób śródmiąższowych płuc.
Obraz histopatologiczny
Niewiele jest danych dotyczących zmian morfologicznych w ostrej postaci choroby, która charakteryzuje się naciekiem śródmiąższa głównie przez neutrofile, limfocyty, plazmocyty, wypełnieniem przestrzeni pęcherzykowych i dystalnych dróg oddechowych bezpostaciowym białkowym wysiękiem, obrzękiem lub krwawieniem.62 W postaciach podostrych i przewlekłych typowe jest ziarniniakowe zapalenie pęcherzyków płucnych z charakterystyczną triadą zmian: zapalenie oskrzelików, limfocytarny naciek śródmiąższowy i nieserowaciejące ziarniniaki.63 Podostrą fazę charakteryzuje śródmiąższowy naciek limfocytarny ze słabo odgraniczonymi ziarniniakami oraz naciek z komórek jednojądrowych. W przewlekłej postaci widoczne są ziarniniaki, limfocytarne śródmiąższowe zapalenie pęcherzyków płucnych, zarostowe zapalenie oskrzelików, włóknienie i obraz plastra miodu.64 Stopień włóknienia w śródmiąższu jest bardzo zróżnicowany. Poszczególne typy mogą nieco różnić się morfologicznie. Przykładowo w płucu hodowców gołębi dominują małe, słabo zróżnicowane guzki w śródmiąższu, podczas gdy w płucu farmera widoczne są zmiany proliferacyjne o typie zarostowego zapalenia oskrzelików, zapalenie okołooskrzelikowe i włóknienie płuc.65 Niekiedy widoczne są obszary zmian typowych dla skrytopochodnego organizującego się zapalenia płuc (COP – cryptogenic organizing pneumonia)65 lub nieswoistego śródmiąższowego zapalenia płuc (NSIP – non-specific interstitial pneumonia).66 Tak wielka różnorodność zmian morfologicznych powoduje, że biopsje płuc przezoskrzelowe lub przez ścianę klatki piersiowej nie są dobrą metodą diagnostyczną i konieczne jest wykonywanie otwartej biopsji, z pobraniem kilku wycinków.
Kryteria rozpoznania

Tabela 2. Rozpoznawanie alergicznego zapalenia pęcherzyków płucnych (AZPP) na podstawie kryteriów klinicznych (Schuyler i wsp.70)
Ustalenie rozpoznania alergicznego zapalenia pęcherzyków płucnych jest trudne, gdyż nie określono precyzyjnych kryteriów diagnostycznych. Konieczna jest kompleksowa ocena kliniczna, laboratoryjna, radiologiczna, czynnościowa, środowiskowa i morfologiczna.67 Bardzo istotny jest wywiad określający szczegółowo potencjalne narażenie w pracy lub w domu na organiczne antygeny. Swoiste przeciwciała czy limfocytoza w BALF u bezobjawowych osób narażonych na kontakt z antygenem nie powodują niekorzystnych odległych skutków, a tym bardziej nie są wystarczającymi przesłankami do rozpoznania choroby.68,69 Rozpoznanie opiera się na stwierdzeniu określonych kryteriów dla poszczególnych postaci choroby. W ostrej postaci kluczowe są: stwierdzenie ekspozycji na alergen, występowanie grypopodobnych objawów w kilka godzin po ekspozycji, wykrycie swoistych przeciwciał, zwiększenie odsetka limfocytów i neutrofilów w BALF, poprawa po zaprzestaniu ekspozycji oraz pogorszenie po ponownych kontaktach z antygenem.70 Podostrą postać rozpoznajemy na podstawie wykazania przyczynowo-skutkowych związków występowania objawów z ekspozycją na alergen organiczny, wykrycia swoistych precypityn w surowicy, znacznego odsetka limfocytów w BALF, stwierdzenia rozlanych mikroguzków, pułapek powietrza i ognisk „szkła mlecznego” w obrazie HRCT. Przewlekła postać może przypominać samoistne włóknienie płuc (IPF) lub zaawansowane stadia innych śródmiąższowych chorób płuc. W tych przypadkach ustalenie rozpoznania jest najtrudniejsze. Oprócz kryteriów stosowanych w rozpoznaniu podostrej postaci choroby wykorzystuje się jeszcze otwartą biopsję płuca71 oraz środowiskowy lub laboratoryjny test prowokacji z podejrzanym antygenem.72 Za rozpoznaniem AZPP przemawia gorączka i pogorszenie czynnościowe płuc w kilka godzin po prowokacji. Można również stwierdzić zmiany radiologiczne i zaburzenia w składzie komórkowym w BALF. Najbardziej charakterystyczne dla AZPP jest: narażenie na antygen wywołujący chorobę, wykrycie swoistych przeciwciał precypitujących, występowanie objawów 4-8 h po ekspozycji, chudnięcie i trzeszczenia wdechowe.67 Chorobę można rozpoznać również, jeśli spełnione są cztery duże i dwa małe kryteria diagnostyczne (tab. 2).70
Diagnostyka różnicowa
Alergiczne zapalenie pęcherzyków płucnych może upodabniać się do wielu schorzeń układu oddechowego, szczególnie chorób śródmiąższowych płuc, zakażeń i innych chorób oskrzeli. Trudne jest różnicowanie podostrej postaci z sarkoidozą, a przewlekłej z IPF, NSIP, COP i limfoidalnym śródmiąższowym zapaleniem płuc (LIP).73 Uwzględnić trzeba również inne śródmiąższowe choroby płuc, szczególnie zmiany polekowe, pylice, zmiany płucne w przebiegu chorób tkanki łącznej, a także ziarniniakowe choroby zakaźne (np. gruźlica, histoplazmoza).74 W ostrej postaci często rozpoznaje się błędnie zakażenie układu oddechowego, a ustępowanie objawów po zaprzestaniu ekspozycji na antygen przypisuje się antybiotykoterapii. Trudność może sprawić odróżnienie reakcji alergicznej na pyły organiczne od toksycznej spowodowanej działaniem bakteryjnych endotoksyn lub toksyn grzybiczych.75 W reakcjach toksycznych nie stwierdza się swoistych przeciwciał, zwykle nie są widoczne zmiany radiologiczne w płucach.11