Ostateczne rozpoznanie zarażenia E. histolytica, E. dispar i E. moshkovskii
Tylko w przypadku E. histolytica wykazano, że pełzak ten jest ludzkim patogenem, dlatego z klinicznego punktu widzenia konieczne jest ostateczne odróżnienie go od E. dispar i E. moshkovskii.17 Rozpoznanie inwazyjnej pełzakowicy ustalane jest zwykle na podstawie objawów zgłaszanych przez pacjenta, danych z wywiadu sugerujących możliwość zarażenia oraz objawów radiologicznych. Diagnoza powinna zostać potwierdzona badaniami mikrobiologicznymi. W celu identyfikacji E. histolytica, E. dispar czy E. moshkovskii stosuje się różne metody laboratoryjne. Lekarze powinni wiedzieć, że różnią się one znacznie pod względem ceny, czułości, swoistości i możliwości ostatecznego różnicowania trzech gatunków pełzaka.
Pierwszym krokiem do ustalenia rozpoznania jest często badanie mikroskopowe próbek kału (na obecność form rozwojowych pasożytów).3 Trofozoity i cysty można identyfikować przez bezpośrednie, zagęszczone lub trwale barwione rozmazy (ryc. 2). Próbki kału rzadko zawierają pełzaki, dlatego aktualne wytyczne wymagają trzykrotnego pobrania próbek stolca z różnych dni w okresie 10 dni.3 Próbki stolca pochodzące od pacjenta z rozsianą chorobą mogą nie zawierać cyst i trofozoitów, pomimo powtórnych badań.3
Badanie na obecność ruchliwych trofozoitów w stolcu powinno zostać przeprowadzone w ciągu 15 min od pobrania materiału; jeśli nie jest to możliwe próbkę powinno się natychmiast umieścić w odpowiednim utrwalaczu, aby zapobiec degradacji pełzaków.3 Samo badanie mikroskopowe nie pozwala niestety na odróżnienie E. histolytica od E. dispar i E. moshkovskii; konieczne są w tym celu dodatkowe testy. Wyjątkiem jest sytuacja, gdy uda się zidentyfikować trofozoity zawierające sfagocytowane erytrocyty. Przemawia to zdecydowanie (ale nie ostatecznie) za rozpoznaniem inwazyjnej pełzakowicy.1 Przy zajęciu błony śluzowej i obecności owrzodzeń, trofozoity mogą być identyfikowane w próbkach jelita uzyskiwanych podczas biopsji czy aspiracji, co umożliwia ustalenie rozpoznania pełzakowicy.21
Gdy dostępne jest tylko badanie próbek kału, wytyczne WHO/PAHO zalecają, aby w przypadku obecności morfologicznie identycznych cyst i trofozoitów ustalać niesprecyzowane ostatecznie rozpoznanie zarażenia E. histolytica/E. dispar,1 które obecnie powinno również obejmować E. moshkovskii. Wynik taki powinno się interpretować indywidualnie dla każdego pacjenta i na tej podstawie określać czy należy włączyć leczenie.
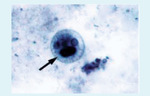
Rycina 2. Morfologia klasycznych cyst Entamoeba histolytica/dispar/moshkovskii (barwienie złożone żelazo-hematoksylina rozmazu kału, oryginalne powiększenie × 1000). Średnica cyst wynosi 10-16 μm (średnio 12,5 μm), każda zawiera do 4 jąder z centralnym kariosomem i obwódką chromatyny. Jak widać powyżej wszystkie 4 jądra są rzadko widoczne w tej płaszczyźnie ogniska. Często widoczne są ciałka chromatoidalne (krystalizowane rybosomy). Morfologia ta pozwala wprawdzie na identyfikację trzech pierwotniaków, precyzyjne rozróżnienie gatunków wymaga jednak dalszych badań.
Jeśli istnieje taka możliwość, E histolytica powinien być ostatecznie zidentyfikowany.1 Metody identyfikacji obejmują biopsję, badania serologiczne, wykrycie antygenu i próby molekularne. Hodowla pełzaka może być wykonana przez niektóre duże, specjalistyczne laboratoria, ale jest to technicznie trudne i czasochłonne. Negatywny wynik hodowli z próbek jelitowych nie wyklucza ponadto obecności E. histolytica,1 ponieważ czułość tego badania jest mniejsza niż 100%. Hodowla pełzaka z następową analizą izoenzymów jest obecnie standardowym kryterium w diagnostyce, jednakże w niedalekiej przyszłości metoda ta zostanie prawdopodobnie zastąpiona przez próby molekularne.3,11
Testy serologiczne wykrywają w surowicy pacjenta zarażonego pełzakiem przeciwciała swoiste dla każdego gatunku pasożyta. Są szczególnie pomocne w krajach nieendemicznych, gdzie zarażenie pełzakiem występuje rzadko. Charakteryzują je wysoka czułość i swoistość w wykrywaniu inwazyjnej choroby jelit. Są także badaniem z wyboru w przypadkach podejrzenia ropnia pełzakowego wątroby, ponieważ miano przeciwciał jest wówczas typowo wysokie, a czułość i swoistość testu w większości prób przekracza 95%.3,21 Główną wadą testów serologicznych jest to, że nie różnicują pomiędzy przebytym w przeszłości a świeżym zarażeniem, chyba że zostaną wykryte przeciwciała klasy IgM. Związane z E. histolytica przeciwciała klasy IgM krótko utrzymują się w surowicy i są rzadko wykrywane. Z kolei przeciwciała klasy IgG długo utrzymują się we krwi, ale są bardzo rozpowszechnione w populacjach zamieszkujących rejony endemiczne, z powodu wcześniejszej ekspozycji.3 Oznaczenia serologiczne, które są mniej czułe w bezobjawowych zarażeniach, stają się dodatnie dopiero po 7-10 dniach od momentu inwazji (tzw. okienko serologiczne), co w początkowym okresie choroby skutkuje wynikami fałszywie ujemnymi.3 Najpopularniejszym testem stosowanym w laboratoriach diagnostycznych jest test immunoenzymatyczny (enzyme-linked immunosorbent assay, ELISA); jego zalety to szybkość i łatwość wykonania.3
Testy wykrywające antygen E. histolytica w kale wykorzystują specyficzne przeciwciała monoklonalne lub poliklonalne. Są szybkie, wysoce czułe i szeroko stosowane w laboratoriach diagnostycznych.11 Testy na obecność antygenów są pomocne w potwierdzeniu rozpoznania mikroskopowego i ustaleniu diagnozy u pacjentów z negatywnymi wynikami badania parazytologicznego kału. Są także przydatne w interpretacji dodatnich wyników testów na obecność przeciwciał u pacjentów z krajów endemicznych, ponieważ dodatnie wyniki testu na obecność antygenu pełzaka wskazują raczej na świeżą a nie przebytą inwazję.11,21 W badaniu surowicy i materiału uzyskiwanego podczas aspiracji ropnia można zastosować pewne metody diagnostyczne wykrywające antygen, co w chorobie pozajelitowej bardziej zwiększa czułość testu niż badanie mikroskopwe.18 Nie wszystkie dostępne zestawy odczynników pozwalają na różnicowanie gatunków pełzaka. Niektóre wywołują reakcję krzyżową pomiędzy E. histolytica a E. dispar. Metody wykrywania antygenu nie są tak czułe jak technika PCR (reakcja łańcuchowa polimerazy)3,11 i mogą mieć niską swoistość w regionach nieendemicznych.24 Klinicyści powinni być dobrze zorientowani odnośnie odczynników stosownych w ich laboratoriach i, jeśli to jest konieczne, potwierdzać rozpoznanie za pomocą technik referencyjnych. Najwyższą czułością i swoistością w diagnostyce E. histolytica charakteryzują się metody oparte na analizie DNA. Dostępnych jest wiele takich testów, zarówno tradycyjnych jak i zmodyfikowanych, np. real-time PCR.3 Obecnie stosuje się je głównie w laboratoriach badawczych i referencyjnych. Jak większość metod amplifikacji molekularnej wymagają one odpowiednio wyposażonego laboratorium oraz przeszkolonego personelu.
Diagnostyka różnicowa
Diagnostyka różnicowa pełzakowego zapalenia okrężnicy musi obejmować powodujące czerwonkę choroby jelit o podłożu bakteryjnym (np. Salmonella, Shigella spp., Mycobacterium tuberculosis), pasożytniczym (Schistosoma mansoni, Balantidium coli) i niebakteryjnym (np. nieswoiste zapalenia jelit, nowotwory, niedokrwienne zapalenie okrężnicy, uchyłkowatość).3,18 Obecność ziarniniaków pełzakowych (amoeboma) może imitować nowotwór, gruźlicę czy naciek okołowyrostkowy.18 Testy diagnostyczne u pacjentów z czerwonką obejmują hodowlę stolca w kierunku obecności bakterii, pasożytów (innych niż E. histolytica) i ich jaj oraz testy na obecność toksyn bakteryjnych.3 Próbki z owrzodzenia jelita uzyskane podczas biopsji są pomocne dla potwierdzenia obecności trofozoitów i wykluczenia innej etiologii zmian.
Biorąc pod uwagę różnorodność obrazu klinicznego i możliwe opóźnienie początku wystąpienia objawów diagnostyka ropni pełzakowych wątroby może być trudna. Diagnostyka różnicowa obejmuje ropnie bakteryjne, torbiele bąblowcowe, gruźlicę, guzy wątroby pierwotne i przerzutowe,18 czyli choroby wymagające odmiennego leczenia niż ropnie pełzakowe. Badania radiologiczne mogą być pomocne w różnicowaniu pomiędzy wieloma zmianami o etiologii zakaźnej i niezakaźnej, jednak ropnie bakteryjne i pełzakowe mogą być bardzo podobne. Ropnie pełzakowe częściej niż ropnie bakteryjne występują pojedynczo, są zlokalizowane podtorebkowo, głównie w prawym płacie wątroby, ale opieranie się na tych cechach nie zawsze jest wiarygodne.4,18 Czasami ropnie pełzakowe mogą powodować stan podobny do zapalenia płuc, przebiegający z bólem opłucnowym, kaszlem i dusznością.18 Dla potwierdzenia lub wykluczenia rozpoznania pełzakowego ropnia wątroby niezbędne są wyniki badań radiologicznych, charakterystyczne objawy podmiotowe i przedmiotowe oraz wyniki badań serologicznych.
Leczenie
Według zaleceń WHO/PAHO, należy w miarę możliwości różnicować E. histolytica z morfologicznie podobnymi gatunkami pełzaka, a następnie wdrożyć właściwe leczenie. Biorąc pod uwagę małe, ale istotne ryzyko wystąpienia choroby inwazyjnej i możliwości przeniesienia jej na inne osoby WHO/PAHO zalecają leczenie wszystkich przypadków potwierdzonego zarażenia E. histolytica, niezależnie od objawów.1 Jeśli E. dispar jest jedynym zidentyfikowanym u pacjenta gatunkiem, nie powinno się włączać żadnego leczenia i należy poszukiwać innych przyczyn dolegliwości.1,11
W krajach ubogich standardowym podejściem jest leczenie wszystkich pacjentów, u których potwierdzono w kale obecność cyst i trofozoitów, bez przeprowadzenia dodatkowych testów pozwalających określić gatunek pełzaka.3 Skutkuje to częstym włączaniem leczenia, gdy jest ono niepotrzebne, co może przyspieszać rozwój lekooporności u E. histolytica.3 Z tego względu WHO/PAHO nie zalecają leczenia bezobjawowych pacjentów, jeśli dostępne są tylko wyniki badania morfologicznego kału wskazujące na zarażenie pełzakiem (E. histolytica/E. dispar/E. moshkovskii), chyba że podejrzenie zarażenia E. histolytica jest uzasadnione.1 Nawet jeśli wyniki badania potwierdziły zarażenie E. histolytica/E. dispar/E. moshkovskii, a u pacjenta występują objawy zarażenia, należy brać pod uwagę również inne choroby, np. bakteryjne zapalenie okrężnicy, aż do czasu przeprowadzenia dalszych badań.1 Profilaktyczne stosowanie leków przeciwpierwotniaczych nie jest w takiej sytuacji zalecane. 1
W zależności od obrazu klinicznego pełzakowicy zaleca się stosowanie różnych leków. W przypadku gdy zarażenie E. histolytica ogranicza się do jelit i przebiega bezobjawowo, stosuje się dojelitowe leki przeciwpierwotniacze, takie jak paromomycyna i diloksanid.18 Leki te niszczą pełzaki znajdujące się w świetle jelita i zapobiegają późniejszemu zajęciu tkanek i rozprzestrzenianiu się zarażenia przez cysty.18,21 Paromomycyna, szerzej dostępna w Stanach Zjednoczonych, nie jest wchłaniana z jelita, co jest jej zaletą.21 Najczęściej zgłaszanymi działaniami niepożądanymi tego leku są skurcze w jamie brzusznej i nudności. Standardowa terapia trwa 10 dni, podaje się 30 mg/kg/24h leku (w trzech podzielonych dawkach). Niekiedy zaleca się, aby w okresie obserwacji wykonać badanie stolca w celu potwierdzenia skuteczności eradykacji cyst.21
W odróżnieniu od zarażenia bezobjawowego, inwazyjna choroba jelitowa i pozajelitowa przebiegają z wykorzystaniem procesów tlenowych. Leczenie wymaga zastosowania tkankowych leków przeciwpierwotniaczych, takich jak metronidazol, które są łatwo wchłaniane z przewodu pokarmowego.1 W Stanach Zjednoczonych w leczeniu inwazyjnej pełzakowicy najczęściej stosuje się metronidazol w dawce 750 mg/24h 3 x dziennie przez okres 5-10 dni.21 Do światła okrężnicy dociera tylko niewielka ilość metronidazolu, dlatego leczenie powinno być kontynuowane przez dołączenie leków działających w świetle jelita, w celu eradykacji potencjalnego rezerwuaru jelitowego.21 W łagodnych przypadkach zarażenia pełzakiem wystarcza 5-dniowe leczenie metronidazolem, ciężkie przypadki wymagają 10-dniowej terapii.18 W przypadku krytycznie chorych pacjentów metronidazol może być także stosowany pozajelitowo. Konieczne może okazać się dołączenie leku przeciwbakteryjnego, aby zapobiec wtórnemu nadkażeniu florą jelitową. Najczęstszymi działaniami niepożądanymi metronidazolu są dyskomfort w jamie brzusznej i nudności, jednak u większości pacjentów możliwe jest przeprowadzenie terapii trwającej 5-10 dni. Poważne niepożądane reakcje po przyjęciu leku obejmują splątanie, ataksję i napady padaczkowe.4
Obiecującą nową metodą postępowania w przypadkach inwazyjnej pełzakowicy jest 3-dniowe leczenie nitazoksanidem. Lek ten jest skuteczny zarówno przeciwko formom znajdującym się w świetle jelita, jak i przeciwko postaciom inwazyjnymi, a dodatkowa korzyść z jego stosowania polega na wyeliminowaniu innych pasożytów jelitowych, włączając w to pasożytujące w jelicie robaki.21 W przypadkach perforacji, ropnia, niedrożności, zwężenia czy megacolon toxicum konieczna może być interwencja chirurgiczna. Należy jednak uwzględnić, że stan zapalny błony śluzowej powoduje jej uszkodzenie, przez co operacja jest ryzykowna i jeśli to możliwe, powinno się jej unikać.18,21
Podobnie jak w pełzakowym zapaleniu okrężnicy, w przypadku pełzakowych ropni wątroby 5-10-dniowa terapia metronidazolem jest zwykle skuteczna; zazwyczaj stosuje się po niej leczenie przeciwpierwotniacze, za pomocą leków działających w świetle jelita.21 Przy takim rozpoznaniu metronidazol jest lekiem z wyboru, biorąc pod uwagę jego szybkie wchłanianie jelitowe, doskonałą biodostępność w tkankach i dobrą penetrację do ropni.4 Chirurgiczny lub przezskórny drenaż pełzakowych ropni wątroby nie jest powszechnie zalecany z powodu ryzyka wylania się ropnej treści do jamy otrzewnowej i ryzyka zakażenia bakteryjnego; wyjątkiem jest ryzyko pęknięcia ropnia, brak odpowiedzi na leczenie po upływie 4-5 dni i wtórna infekcja bakteryjna.4,24 Po zakończeniu leczenia można za pomocą badania USG obserwować ustępowanie zmian w wątrobie; proces ten trwa od 3 do 12 miesięcy.4 Pozostałościami mogą być długo utrzymujące się, małe, torbielowate ubytki.18
Pełzak rzadko rozprzestrzenia się poza krążenie wrotne. Biorąc pod uwagę małą liczbę przypadków pozajelitowej, pozawątrobowej postaci pełzakowicy, nie stworzono wytycznych postępowania w takich sytuacjach. Jak wcześniej zauważono, zarażenie E. dispar nie wymaga leczenia. Dysponujemy mniejszą liczbą danych na temat E. moshkovskii, ale prawdopodobnie zarażenie tym pełzakiem w większości przypadków również nie wymaga leczenia.