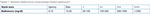Nefrologia
Zespół nerczycowy – co lekarz POZ powinien wiedzieć
dr n. med. Aleksandra Sobieszczańska-Droździel
- Przyczyny rozwoju zespołu nerczycowego i objawy wskazujące na jego występowanie
- Sposoby prowadzenia terapii – jakie leki stosować, w jakich dawkach i jak długo
- Rola szczepień ochronnych u dzieci chorych na zespół nerczycowy i mieszkających z nimi członków rodziny
Zespół nerczycowy (ZN) jest jedną z najczęstszych manifestacji chorób kłębuszków nerkowych (glomerulopatii), w których na skutek uszkodzenia bariery filtracyjnej nerek dochodzi do masywnej utraty białek osocza z moczem. Następstwem tego zjawiska są nasilone, zagrażające życiu chorego zaburzenia biochemiczne oraz obrzęki. Zachorowania na ZN występują w każdym wieku, a pacjenci w pierwszej kolejności zgłaszają się do lekarza POZ. Niestety początkowo nierzadko ustalane jest błędne rozpoznanie, a chorzy są kierowani do szpitala późno, co utrudnia leczenie i pogarsza rokowanie1.
Definicje związane z zespołem nerczycowym
Zespół nerczycowy jest stanem klinicznym charakteryzującym się występowaniem białkomoczu o nasileniu przekraczającym możliwości kompensacyjne ustroju, współistniejącym z hipoalbuminemią <3,0 g/dl (przy braku możliwości oznaczenia stężenia albumin, z obecnością obrzęków), której towarzyszą zaburzenia lipidowe2.
Za białkomocz przekraczający możliwości kompensacyjne ustroju uważa się:
- białkomocz dobowy >3,5 g u dorosłych lub >50 mg/kg masy ciała u dzieci
- wskaźnik białko/kreatynina w moczu (uPCR – urine protein to creatinine ratio) ≥2 mg białka/1 mg kreatyniny (≥200 mg białka/1 mmol kreatyniny)
- obecność w teście paskowym białka w moczu na +++2,3.
Interpretację wyniku testów paskowych do oznaczania stężenia białka w moczu przedstawiono w tabeli 12.
Zespół nerczycowy może być manifestacją pierwotnej glomerulopatii lub występować wtórnie do innych chorób, jak również w następstwie zatruć oraz stosowania niektórych leków.
Pierwotny zespół nerczycowy
Przyczyną pierwotnego ZN są glomerulopatie, którym nie towarzyszą objawy ze strony innych układów i narządów. Do grupy tej należą idiopatyczny ZN (IZN), najczęstsza przyczyna ZN u dzieci, oraz pierwotne kłębuszkowe zapalenia nerek (KZN), takie jak nefropatia błoniasta, mezangiokapilarne KZN i mezangialne KZN3.
U dorosłych glomerulopatie pierwotne są przyczyną ok. 60% przypadków ZN. Najczęstsze z nich to nefropatia błoniasta oraz ogniskowe i segmentalne stwardnienie kłębuszków nerkowych (FSGS – focal segmental glomerulosclerosis)4. Około 70% pacjentów z pierwotną nefropatią błoniastą ma autoprzeciwciała przeciwko receptorowi dla fosfolipazy A2 (PLA2R – phospholipase A2 receptor) obecnemu na powierzchni podocytów. Co więcej, istnieje silna korelacja między stężeniem tych przeciwciał a kliniczną aktywnością choroby5.
Idiopatyczny zespół nerczycowy
Idiopatyczny zespół nerczycowy stanowi dominującą postać ZN u dzieci – w grupie do 10 r.ż. stanowi do 90% przypadków. Najwięcej zachorowań występuje ok. 3 r.ż., a po 12 r.ż. IZN jest rozpoznawany znacznie rzadziej. Częstość IZN z uwzględnieniem nawrotów jest szacowana w populacji dziecięcej na 1,15-16,9/100 000, w tym 1,2-6,5/100 000 nowych zachorowań rocznie w zależności od regionu geograficznego i przynależności narodowo-etnicznej. Chłopcy chorują częściej, zwłaszcza w najmłodszych grupach wiekowych, w których ich stosunek do dziewcząt wynosi 3 : 11.
Podłożem histopatologicznym IZN są zazwyczaj zmiany minimalne (MCD – minimal change disease), zwane też nefropatią submikroskopową. Obraz kłębuszków nerkowych w MCD jest w mikroskopie świetlnym prawidłowy, poza niewielkim przybytkiem macierzy mezangium i ogniskowym rozplemem komórek mezangialnych. Nie stwierdza się też nieprawidłowości w mikroskopie immunofluorescencyjnym. Natomiast w mikroskopie elektronowym jest widoczny obrzęk podocytów i stopienie ich wyrostków stopowatych3,4. W dalszej kolejności u podłoża IZN leży rozplem mezangium (MPGN – mesangial proliferative glomerulonephritis) oraz FSGS3.
Etiopatogeneza IZN

Tabela 2. Substancje, którym przypisuje się rolę czynników uszkadzających barierę filtracyjną kłębuszków nerkowych3,6,7
Przyczyną wystąpienia białkomoczu nerczycowego w IZN jest uszkodzenie w mechanizmie immunologicznym mikrostruktury bariery filtracyjnej kłębuszków nerkowych. Uważa się, że prowadzą do tego dysfunkcja limfocytów B i T oraz krążące w osoczu cytokiny, tzw. czynniki przepuszczalności białka (tab. 2)6,7.