Spis treści
U kobiet ryzyko wystąpienia udaru w ciągu całego życia jest większe niż u mężczyzn, częściej też obserwuje się u nich niepomyślne następstwa udaru (niepełnosprawność i zgon). Istnieją czynniki ryzyka udaru ściśle związane z płcią, które wymagają specjalnego podejścia terapeutycznego i które należy brać pod uwagę w przypadku profilaktyki udaru u kobiet. Warunkiem skutecznej prewencji udaru u kobiet jest także znajomość różnic w zakresie oddziaływania czynników ryzyka wspólnych dla obu płci.
Wp
rowadzenie
Czynniki ryzyka udaru u kobiet można podzielić na związane z płcią oraz wspólne dla obu płci. Wśród tych ostatnich najważniejsze są:
- nadciśnienie tętnicze
- aktualne palenie papierosów
- podwyższony stosunek obwodu talii do obwodu bioder (WHR – waist-hip ratio)
- nieprawidłowa dieta – ze zwiększoną zawartością kwasów tłuszczowych nasyconych
- brak regularnej aktywności fizycznej
- cukrzyca
- nadmierne spożywanie alkoholu
- czynniki psychosocjalne
- zaburzenia sercowe
- zaburzenia gospodarki lipidowej [podwyższony stosunek apolipoproteiny B do apolipoproteiny A1 (wskaźnik ApoB/ApoA1)].
Poza tym istnieje wiele czynników ryzyka udaru o mniejszym rozpowszechnieniu (np. migrena z aurą, niedobór witaminy D3, choroby autoimmunologiczne). Mimo że wiele czynników ryzyka jest wspólnych dla kobiet i mężczyzn, ich rozpowszechnienie i oddziaływanie mogą być różne u obu płci.
Ryzyko udaru i prognozy epidemiologiczne
Udar stanowi główną przyczynę inwalidztwa u dorosłych oraz częstą przyczynę zgonu (piątą w przypadku mężczyzn, trzecią u kobiet). 1, 2, 3 Wprawdzie na udar częściej zapadają mężczyźni, jednak chorobowość (rozpowszechnienie) w ciągu całego życia jest większa u kobiet. Ryzyko dla wieku 55-75 lat wynosi 20% w przypadku kobiet, a u mężczyzn – 17%. Jest to spowodowane w dużej mierze faktem, że kobiety żyją dłużej. 4 Badania epidemiologiczne wykazały, że u starszych kobiet (>80 lat) udar niedokrwienny występuje istotnie częściej niż u mężczyzn. 5
Wiele badań epidemiologicznych dowodzi, że ryzyko zgonu w wyniku udaru i niepełnosprawności po udarze jest większe u kobiet niż mężczyzn. 6, 7, 8 Gall i wsp. po przeanalizowaniu pełnych publikacji umieszczonych w bazach PubMed, EBSCO/CINAHL i Embase do sierpnia 2011 r. znaleźli cztery badania, w których kobiety 3 miesiące po udarze były bardziej niesprawne niż mężczyźni, w pięciu znaczących badaniach śmiertelność i duża niesprawność [4-6 pkt w zmodyfikowanej skali Rankina (mRS – modified Rankin Scale)] po udarze częściej występowały u kobiet niż u mężczyzn, ale inne badania tego nie potwierdziły. 7 Z danych statystycznych wynika, że w USA ok. 60% zgonów z powodu udaru dotyczy kobiet. 3 Trzeba jednak podkreślić, że dużą rolę odgrywa w tym przypadku wiek. Jedynie w grupie najstarszej (≥85 r.ż.) śmiertelność w przebiegu udaru jest większa u kobiet, natomiast w młodszych grupach wiekowych nadal częściej umierają mężczyźni. 3
Badania prognostyczne wskazują, że w 2030 r. ok. 72 mln ludzi będzie w wieku >65 lat (19%), z przewagą kobiet. Część z nich dozna udaru, a u ponad połowy chorych po udarze wystąpią trwałe deficyty ruchowe i/lub poznawcze. Szacuje się, że niesprawnych będzie o 200 tys. więcej kobiet niż mężczyzn. 3 Większe ryzyko udaru dotyczy nie tylko starszej grupy wiekowej (>80 r.ż.), lecz także grup w przedziałach 20-35 lat oraz 44-55 lat. 9 Może to wynikać ze stosowania środków antykoncepcyjnych, migreny w grupie młodszej, a w średnim wieku – ze zmian w okresie menopauzy i hormonalnej terapii zastępczej (HTZ).
Czynniki ryzyka udaru u kobiet
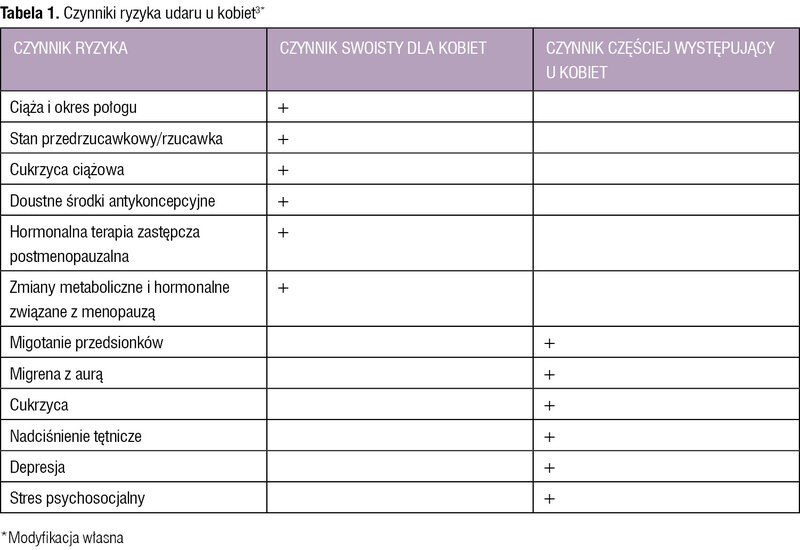
Tabela 1. Czynniki ryzyka udaru u kobiet3*
Ryzyko udaru w ciąży i połogu
U kobiet w okresie rozrodczym 35% udarów związanych jest z ciążą i połogiem. Ciąża zwiększa ryzyko udaru ok. 13 razy w porównaniu z okresem pozaciążowym. 10 Ryzyko wzrasta z wielu powodów: podwyższonego stężenia czynników krzepnięcia przy jednoczesnym obniżeniu stężenia antytrombiny i białka S, czynników sercowo-naczyniowych (zwiększony wskaźnik arytmii, nadciśnienie i kurcz naczyniowy, rozszerzenie naczyń, utrudniony powrót żylny, znaczny wzrost pojemności minutowej serca), czynników endokrynnych (cukrzyca ciążowa i wzrost stężenia cholesterolu) i chirurgicznych (cięcie cesarskie, inne zabiegi chirurgiczne wykonywane w tym okresie). 3
Nadciśnienie tętnicze w ciąży zwiększa ryzyko udaru i rzucawki, która także powoduje wzrost ryzyka udaru nie tylko w ciąży, lecz także w kolejnych latach życia kobiety. 10, 11 W rzucawce najczęściej dochodzi do udaru krwotocznego, niemniej jednak może też rozwinąć się udar niedokrwienny – samodzielnie lub razem z udarem krwotocznym.
Nadciśnienie w ciąży należy bezzwłocznie leczyć. W terapii trzeba unikać: inhibitorów konwertazy angiotensyny I w II, sartanów oraz bezpośrednich antagonistów reniny (aliskiren) z powodu ich teratogenności oraz atenololu, który hamuje wzrost płodu. 3, 10 Dozwolone są natomiast następujące grupy leków: antagoniści wapnia (nifedypina), leki moczopędne – zwłaszcza tiazydowe (hydrochlorotiazyd), α-adrenolityki (doksazosyna), α2-adrenergiczny agonista o działaniu ośrodkowym (metylodopa). Przydatny w leczeniu nadciśnienia w ciąży okazał się wapń przyjmowany doustnie w dawce ≥1 g/24 h. 12 Z kolei w rzucawce oprócz wapnia pomocne są wlewy dożylne magnezu, które stabilizują ciśnienie tętnicze i zmniejszają ryzyko udaru. 13 Kobietom z nadciśnieniem pierwotnym lub wtórnym w ramach prewencji udaru w ciąży zaleca się małą dawkę kwasu acetylosalicylowego (ASA – acetylsalicylic acid), tj. 75-150 mg/24 h, począwszy od 12 tygodnia ciąży do porodu (klasa zalecenia I, poziom dowodu A). 3 Kobiety, które w czasie ciąży przeszły rzucawkę, wymagają kontroli ciśnienia tętniczego oraz innych czynników ryzyka udaru przez 6-12 miesięcy po porodzie. 14
Najczęściej do udarów – zarówno tętniczych, jak i żylnych – dochodzi w III trymestrze ciąży. Połóg także stanowi czynnik ryzyka udaru tętniczego i mózgowej zakrzepicy żylnej. W ciąży w leczeniu zakrzepicy żylnej preferowana jest heparyna drobnocząsteczkowa (LMWH – low molecular weight heparin) w dawkach leczniczych 1 mg/kg 2 × dziennie, natomiast w połogu stosuje się zamiennie heparynę niefrakcjonowaną (UFH – unfractionated heparin) pod kontrolą czasu kaolinowo-kefalinowego (APTT – activated partial thromboplastin time), tak aby był wydłużony 1,5-2,5 × w stosunku do wartości wyjściowej. Jeżeli przyczyną zakrzepicy jest tylko połóg, to po tygodniu leczenia heparyną przechodzi się na doustny lek przeciwzakrzepowy – warfarynę, którą stosuje się pod kontrolą międzynarodowego znormalizowanego współczynnika czasu protrombinowego (INR – international normalized ratio) przez 3 miesiące. 3, 15 INR należy utrzymywać na poziomie 2-3. W ciąży warfaryna jest przeciwwskazana z powodu teratogennego działania. W połogu, najczęściej w pierwszym tygodniu, może rozwinąć się waskulopatia połogowa, która sprzyja udarom krwotocznym i niedokrwiennym w tyłomózgowiu (oba typy mogą występować jednocześnie u jednej pacjentki). 3, 16 Jeżeli kobieta przyjmuje warfarynę przed ciążą, to ze względu na teratogenność leku najlepiej odstawić go 6 tygodni przed ciążą i przejść na preparat heparyny. 3
Zespół antyfosfolipidowy a udar
Z ciążą związany jest zespół antyfosfolipidowy (APS – antiphospholipid syndrome), ponieważ w tym czasie często się on ujawnia. APS polega na produkcji autoprzeciwciał antyfosfolipidowych (APA – antiphospholipid antibodies) skierowanych przeciwko kompleksom: fosfatydyloseryna z β2 glikoproteiną I, które znajdują się na powierzchni błon komórkowych. Ta reakcja immunologiczna in vivo powoduje tworzenie się skrzeplin m.in. w naczyniach mózgowych, co może wywołać udar tętniczy i żylny. 17 Udar w APS występuje częściej u kobiet niż u mężczyzn (3,5:1). 17, 18 Z tego powodu kobiety z rozpoznanym APS od samego początku ciąży w ramach prewencji udaru powinny zażywać małą dawkę ASA (75 mg/24 h) wraz z UFH (2 × dziennie) lub LMWH (1 × dziennie). 3
Środki antykoncepcyjne a ryzyko udaru
Środki antykoncepcyjne zwiększają ryzyko udaru niezależnie od drogi podania (doustna, transdermalna, dopochwowa). 19 Ryzyko udaru nie wzrasta, jeśli w składzie znajduje się tylko progestogen. 20 Zanim wdroży się antykoncepcję, trzeba dokonać pomiaru ciśnienia tętniczego. W przypadku gdy jest ono podwyższone, nie należy włączać antykoncepcji (klasa zalecenia I, poziom dowodu B). Podczas stosowania antykoncepcji powinno się eliminować wszystkie inne czynniki ryzyka (klasa zalecenia I, poziom dowodu C), natomiast badania w kierunku trombofilii przeprowadza się jedynie w uzasadnionych przypadkach – u kobiet z dodatkowymi obciążeniami, takimi jak trombofilia w rodzinie czy niewyjaśnione poronienia. 3
Menopauza, HTZ a ryzyko chorób sercowo-naczyniowych
Menopauza to ostatnie krwawienie miesiączkowe, po którym w ciągu 12 miesięcy miesiączka już nie występuje i nie stwierdza się żadnych patologicznych przyczyn tego stanu. 21 Okres okołomenopauzalny (perimenopauza) obejmuje 2-8 lat poprzedzających menopauzę oraz rok po menopauzie, a charakteryzuje się przemianą rytmu miesiączkowania i obecnością objawów wegetatywnych. 21 W tym czasie obserwuje się następujące zmiany:
- wzrost wskaźnika masy ciała (BMI – body mass index)
- zwiększenie obwodu talii (>80 cm)
- zmiana rozkładu tkanki tłuszczowej (pojawia się otyłość brzuszna)
- wzrost stężenia cholesterolu frakcji lipoprotein o niskiej gęstości (LDL – low density lipoprotein) i triglicerydów (TG), a spadek stężenia cholesterolu frakcji lipoprotein o dużej gęstości (HDL – high density lipoprotein)
- wzrost ciśnienia tętniczego
- zmiana metabolizmu glukozy i insuliny (sprzyjająca podwyższonemu stężeniu glukozy i rozwojowi cukrzycy).
W porównaniu z okresem przed perimenopauzą ryzyko chorób naczyniowych mózgu i serca jest czterokrotnie większe. 3, 22 Badania epidemiologiczne wykazały, że u kobiet, które przechodzą naturalną menopauzę po 42 r.ż., nie obserwuje się zwiększonego ryzyka udaru, natomiast u pacjentek stosujących HTZ – zarówno w okresie perimenopauzalnym, jak i postmenopauzalnym – ryzyko to rośnie. Nie ma przy tym znaczenia, czy jest to terapia estrogenowa (E) czy też skojarzona: estrogeny z progestagenami (EP), ani jaką drogą jest podawana (doustna, dopochwowa, transdermalna). 23, 24 W badaniu Women’s Health Initiative (WHI) wykazano, że zwiększone ryzyko chorób sercowo-naczyniowych po menopauzie u kobiet stosujących E czy EP dotyczyło także tych, które przyjmowały codziennie ASA i/lub statynę. 24
Najbardziej niekorzystny wpływ HTZ obserwuje się u kobiet starszych z objawami ruchowo-naczyniowymi, uważanymi za czynnik predykcyjny chorób sercowo-naczyniowych. U tych pacjentek bezwzględnie nie należy stosować HTZ. 3, 24 U młodszych kobiet i tych, które niedawno przeszły menopauzę, ryzyko choroby wieńcowej i zawału mięśnia sercowego było mniejsze podczas HTZ, ale ryzyko udaru pozostawało niezmienne. 24 Jednak HTZ skojarzona (estrogeny z noretysteronem), stosowana u kobiet młodszych (średnia wieku 49,7 roku) przez 2 lata po ostatniej miesiączce, nie zwiększała ryzyka udaru w porównaniu z grupą bez HTZ – ryzyko udaru w ciągu 11 lat wynosiło 0,77 [iloraz ryzyka (HR – hazard ratio) 0,35-1,7]. 25 Kobiety, u których menopauza pojawia się wcześnie, przed 42 r.ż., też są obciążone zwiększonym ryzykiem udaru i dlatego HTZ jest u nich uzasadniona. Terapia ta może być stosowana również po histerektomii, jednak w najmniejszej możliwej dawce i przez krótki czas. W innych przypadkach nie zaleca się HTZ jako prewencji chorób sercowo-naczyniowych. 3, 26 W niektórych pracach podkreśla się, że po przerwaniu HTZ u kobiet ją przyjmujących istnieje zwiększone ryzyko choroby niedokrwiennej serca oraz udaru. 27
Migrena z aurą
Migrena z aurą stanowi uznany czynnik ryzyka udaru niedokrwiennego zwłaszcza u kobiet młodych, przed 45 r.ż. 28, 29, 30 Badania przeprowadzone w ostatnich latach wykazały, że jest to także czynnik ryzyka innych chorób niedokrwiennych, takich jak: choroba niedokrwienna serca, zawał mięśnia sercowego, chromanie przestankowe, zgon sercowo-naczyniowy i retinopatia. 28, 29 W migrenie z aurą zaobserwowano częstsze występowanie tzw. klasycznych czynników ryzyka, jak: nadciśnienie tętnicze, cukrzyca i hiperlipidemia, które niezależnie zwiększają ryzyko udaru niedokrwiennego. 31 U 50% chorych stwierdzono ponadto przetrwały otwór owalny, który predysponuje do zatorów paradoksalnych, m.in. do mózgu, zwłaszcza przy zwiększonej agregacji płytek, co następuje podczas ataku migreny. 32 Ryzyko niedokrwiennego uszkodzenia mózgu rośnie wraz ze zwiększoną częstotliwością ataków migreny. 33 Należy więc redukować częstotliwość ataków, ponieważ tym samym spada ryzyko udaru (klasa zalecenia IIb, poziom dowodu C). 3
Tryptany, które zazwyczaj wykorzystuje się w leczeniu napadów bólów migrenowych, nie powinny być przyjmowane przez osoby z chorobami naczyniowymi serca i mózgu. 3, 28, 29 Ryzyko udaru niedokrwiennego u kobiet z migreną z aurą jest jeszcze większe, jeśli dodatkowo stosują one środki antykoncepcyjne, palą lub jednocześnie palą i przyjmują antykoncepcję. Iloraz szans (OR – odds ratio) rośnie odpowiednio 2,3, 2,1 i 7,0 razy. 34 Kobietom cierpiącym na migrenę z aurą zaleca się bezwzględne zaprzestanie palenia (klasa zalecenia IIa, poziom dowodu B). 3, 28 U tych pacjentek nie są wskazane doustne środki antykoncepcyjne, a czynniki ryzyka, takie jak nadciśnienie tętnicze, hiperlipidemia i cukrzyca, należy leczyć zgodnie z obowiązującymi zasadami. Podkreśla się celowość przeprowadzenia badań poświęconych kwestii, czy leki przeciwzakrzepowe w prewencji pierwotnej u tych kobiet zmniejszyłyby ryzyko udaru. 29
Czynniki ryzyka udaru wspólne dla obu płci
Najważniejszym, dobrze udokumentowanym czynnikiem ryzyka udaru zarówno u kobiet, jak i mężczyzn jest nadciśnienie tętnicze. 1, 9, 35 Wiele badań wykazuje, że to kobiety częściej dotyka nadciśnienie. 3 Ponadto kobiety z nadciśnieniem są obciążone większym ryzykiem pierwszego i kolejnego udaru. Przykładowo w badaniu INTERSTROKE wykazano, że ryzyko udaru u kobiet z nadciśnieniem ≥160/90 mmHg było większe niż u mężczyzn; OR wynosił odpowiednio 4,89 u kobiet [95% przedział ufności (CI – confidence interval) 3,79-6,32] i 3,88 u mężczyzn (95% CI 3,22-4,68). 35
Z metaanalizy 31 dużych randomizowanych badań jednoznacznie wynika, że leczenie i normalizacja ciśnienia tętniczego u kobiet >55 r.ż. spowodowały spadek ryzyka chorób sercowo-naczyniowych, w tym udaru (95% CI 27-47), o 38%. 36 Do leczenia nadciśnienia używane są takie same leki u obu płci, ale u kobiet częściej występują działania niepożądane i trzeba mieć to na uwadze podczas terapii. 3 Ograniczenie spożycia soli z 9-12 g/24 h do 3 g/24 h przez 4 tygodnie lub dłużej istotnie obniża ciśnienie tętnicze. Należy przypominać o tym kobietom, ale jest to rekomendowane w leczeniu nadciśnienia u obu płci. 37
Migotanie przedsionków – istotny czynnik ryzyka zatoru mózgowego u starszych kobiet
Migotanie przedsionków (AF – atrial fibrillation) jest głównym zaburzeniem rytmu serca powodującym zator mózgowy. AF częściej występuje u kobiet niż u mężczyzn, a zachorowalność rośnie wraz z wiekiem. 3, 7, 8, 38, 39, 40 W przypadku AF u kobiet ryzyko udaru jest dwukrotnie większe [ryzyko względne (RR – relative risk) 1,99; 95% CI 1,46-2,71], a ryzyko zgonu większe o 12%. 39 Dlatego też – jeżeli nie ma przeciwwskazań – w prewencji wtórnej udaru zawsze należy stosować doustne leki przeciwkrzepliwe: antagonistów witaminy K lub nowe doustne leki przeciwzakrzepowe. 3, 40 Natomiast prewencja pierwotna zależy od współistniejących czynników ryzyka. U młodszych kobiet (≤65 lat) z izolowanym AF i bez innych czynników ryzyka doustne leki przeciwkrzepliwe nie są rekomendowane (klasa zalecenia III, poziom dowodu B), ponieważ ryzyko udaru jest małe (0,5%). Jeśli jednak występuje chociaż jeden dodatkowy czynnik ryzyka (oprócz płci), stanowi to wskazanie do przyjmowania takiego leku.
U osób >65 r.ż. ryzyko udaru wzrasta (u kobiet wynosi ono 2,01/100/r., u mężczyzn – 1,61/100/r.), dlatego już w prewencji pierwotnej proponowany jest doustny lek przeciwzakrzepowy. W typowaniu pacjentek do przyjmowania tych leków pomocne (i zalecane) są dwie skale: skala oceny ryzyka udaru niedokrwiennego u chorych z AF (CHA2DS2-VASc) oraz skala oceny ryzyka krwawienia (HAS-BLED). U chorych obciążonych zwiększonym ryzykiem udaru i z przeciwwskazaniami do przewlekłego doustnego leczenia przeciwkrzepliwego można wykonać zabieg przezskórnego zamknięcia uszka lewego przedsionka. 41 Pomimo że prewencja udaru w AF za pomocą doustnych leków przeciwkrzepliwych pozostaje metodą najskuteczniejszą, to wiele badań wykazało, że u kobiet jest ona rzadziej stosowana niż u mężczyzn. 3, 35 Pacjentki z AF wymagają zatem zwiększonej troski i nadzoru lekarskiego, aby dobrać optymalne leczenie.
Zwężenie tętnic szyjnych u kobiet
Zwężenie tętnicy szyjnej znacznie częściej jest przyczyną udaru niedokrwiennego u mężczyzn, jednak nierzadko występuje też u kobiet. 3, 7, 8, 35, 42 Objawowe zwężenia tętnicy 50-99%, podobnie jak u mężczyzn, leczy się za pomocą endarterektomii w ośrodku, w którym ryzyko powikłań nie przekracza 3% (klasa zalecenia II, poziom dowodu B), pomimo że skuteczność tego postępowania u kobiet jest mniejsza. Alternatywę stanowi stentowanie (klasa zalecenia II, poziom dowodu C). 42 Zabieg powinien zostać przeprowadzony do 2 tygodni od początku incydentu naczyniowego – jeśli wykona się go później, wyniki są gorsze.
W zwężeniu bezobjawowym 60-99% u kobiet należy zawsze intensywnie leczyć inne czynniki ryzyka udaru, wprowadzić zdrowy styl życia (klasa zalecenia I, poziom dowodu C), ponieważ skuteczność zabiegów na tętnicy szyjnej jest w tym przypadku wątpliwa. 3 Profilaktyczną endarterektomię można wykonać jedynie w wybranej grupie pacjentek w ośrodku, w którym ryzyko powikłań nie przekracza 3%, a bezobjawowe zwężenie nie jest mniejsze niż 60% w badaniu angiograficznym lub 70% w ultrasonografii dopplerowskiej (klasa zalecenia IIa, poziom dowodu A). 3, 42 We wszystkich przypadkach zwężenia tętnicy szyjnej zaleca się podawanie leku przeciwpłytkowego i statyny, a stężenie cholesterolu frakcji LDL nie powinno przekraczać 100 mg/dl (<2,6 mmol/l). 42 Właściwe leczenie farmakologiczne jest bardzo ważne, ponieważ ryzyko endarterektomii i stentowania zwiększało się, gdy czynniki ryzyka były leczone niewłaściwie, a zabieg wykonano po 14 dniach od udaru. 42
Rzadsze przyczyny udaru u kobiet
Niedobór witaminy D3 zwiększa ryzyko udaru u kobiet po menopauzie. 43 Kobiety z niedoborem witaminy D3 są obciążone większą liczbą czynników ryzyka niż kobiety z prawidłowym stężeniem 25-hydroksywitaminy D [25(OH)D]. Te czynniki to: większy BMI, podwyższone stężenie TG, niższe stężenie HDL, niższy poziom edukacji. U kobiet z niedoborem witaminy D3 większe jest także ryzyko niepomyślnego finału chorób sercowo-naczyniowych oraz zgonu. 43 Warto zatem oznaczać stężenie tego związku w surowicy i uzupełniać braki – zwłaszcza u kobiet w okresie około- i postmenopauzalnym.
Depresja
Depresja dwukrotnie częściej występuje u kobiet i wykazuje związek z chorobami sercowo-naczyniowymi, w tym z udarem. Ponadto okazało się, że selektywne inhibitory wychwytu zwrotnego serotoniny (SSRI – selective serotonin reuptake inhibitor) także mogą zwiększać ryzyko udaru. 44
Używki
Z badania INTERSTROKE wynika, że jedną z głównych używek pozostaje alkohol. 35 Kobiety wykazują większą wrażliwość na alkohol niż mężczyźni i jedynie mała porcja alkoholu (mniej niż jeden drink dziennie) u kobiet niebędących w ciąży nie zwiększa ryzyka udaru niedokrwiennego, a nawet jest dopuszczalna w prewencji udaru niedokrwiennego (klasa zalecenia I, poziom dowodu B). 3, 45 Kawa nie stanowi istotnego zagrożenia, ostatnie badania wykazały bowiem, że dopiero po piątej filiżance w ciągu dnia obserwuje się tendencję do wzrostu ryzyka udaru. 46 Herbata spożywana w ilości do trzech filiżanek dziennie wykazuje działanie prewencyjne. 47 Kobietom lubiącym słodycze można zaproponować do 100 g gorzkiej czekolady dziennie, ponieważ w takiej ilości nawet ogranicza ona ryzyko chorób serca i udaru. 48
Podsumowanie
W prewencji udaru bardzo ważną rolę odgrywa zdrowy styl życia, który wspomaga leczenie farmakologiczne i zabiegi na tętnicach szyjnych. Składają się na niego regularna aktywność fizyczna (najlepiej codziennie przez co najmniej pół godziny), niepalenie papierosów, stosowanie diety bogatej w warzywa, owoce, oliwę z oliwek, orzechy i ziarna zbóż, z małą zawartością tłuszczów wielonasyconych. Taki styl życia zalecany jest u kobiet obciążonych czynnikami ryzyka w prewencji pierwotnej chorób sercowo-naczyniowych, w tym udaru. Zmiana stylu życia powinna dotyczyć nie jednego, ale wielu czynników ryzyka, aby skutecznie ograniczyć ryzyko udaru. Jednak długoterminową modyfikację stylu życia trudno utrzymać i często potrzebne są różne interwencje medyczne i behawioralne. 3
Warto pamiętać, że u kobiet istnieją czynniki ryzyka udaru ściśle związane z płcią. Wymagają one specjalnego podejścia terapeutycznego i należy brać to pod uwagę w przypadku profilaktyki udaru u kobiet. Ważna jest także znajomość różnic dotyczących czynników ryzyka u kobiet i mężczyzn. Pozwala to na najskuteczniejszą prewencję udaru (zarówno pierwotną, jak i wtórną) u kobiet.
Abstract
Stroke in women – risk factors and prevention: selected issues
Stroke is the most common cause of disability in adults and a frequent cause of death (the 5th in men and the 3rd in women). The lifetime risk of stroke is higher in women, reaching 20%, while in men it is 17%. Most studies have found that disadvantageous consequences of stroke (disability and death) are more frequent in women.
The risk factors for stroke in women may be classified into those closely related to gender (such as pregnancy, puerperium, hormonal birth control, menopause, and hormone replacement therapy) and those present in both men and women, the most important among the latter being: hypertension, current smoking, increased waist-hip ratio, poor diet, lack of physical activity, diabetes mellitus, excessive alcohol consumption, psychological and social factors, cardiac causes and increased apolipoprotein B-to-A1 ratio. Moreover, there are numerous other stroke risk factors which are less common, such as migraine with aura, vitamin D3 deficiency, and autoimmune diseases. Although many of the risk factors occur in both men and women, their prevalence and impact may be different depending on the gender.
- 1. Lunberg GP, Volgman AS. Burden of stroke in women. Trends Cardiovasc Med 2016;26:81-8.
- 2. Howe MD, Mc Cullough LD. Prevention and management of stroke in women. Expert Rev Cardiovasc Ther 2015;13:403-15.
- 3. Bushnell C, Mc Cullough LD, Awad IA, et al. Guidelines for the prevention of stroke in women: a statement for health care professionals from the American Heart Association/American Stroke Association. Stroke 2014;45:1545-88.
- 4. Seshandri S, Beiser A, Kelly-Hayes M, et al. The lifetime of stroke: estimates from the Framingham Study. Stroke 2006;37:345-50.
- 5. Seshandri S, Wolf PA. Lifetime risk of stroke and dementia: current concepts, and estimates from the Framingham Study. Lancet Neurol 2007;6: 1106-14.
- 6. Appelros P, Stegmayer B, Terént A. Sex differences in stroke epidemiology: a systematic review. Stroke 2009;40:1082-90.
- 7. Gall SL, Tran PL, Martin K, et al. Sex differences in long-term outcomes after stroke: functional outcomes, handicap, and quality of life. Stroke 2012;43: 1982-7.
- 8. Fryze W, Wiśniewska A, Wiszniewska M i wsp. Gender-related differences in polish acute stroke patients treated with intravenous thrombolysis. EOS Barcelona 2016 (materiały ze zjazdu).
- 9. Turzo LC. Risk of stroke by age and sex. Future Neurol 2010;5:47-59.
- 10. Weissgerber TL, Turner ST, Mosley TH, et al. Hypertension in pregnancy and future cardiovascular event risk in siblings. J Am Soc Nephrol 2016;27: 894-902.
- 11. Mounier-Vehier C, Madika Al, Boudghène-Stambouli F, et al. [Hypertension in pregnancy and future maternal health]. Presse Med 2016;45:659-66.
- 12. Hofmeyr GJ, Lawrie TA, Atallah AN, et al. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database Syst Rev 2010;8:CD001059.
- 13. Duley L, Gulmezoglu AM, Henderson-Smart DJ, et al. Magnesium sulphate and other anticonvulsants for women with pre-eclampsia. Cochrane Database Syst Rev 2010;11:CD000025.
- 14. Mehta PK, Minissian M, Bairey Merz CN. Adverse pregnancy outcomes and cardiovascular risk factor management. Semin Perinatol 2015;39:268-7.
- 15. Einhäupl K, Stam J, Bousser MG, et al. EFNS guideline on the treatment of cerebral venous and sinus thrombosis in adult patients. Eur J Neurol 2010;17:1229-35.
- 16. Wiszniewska M, Bytowska A. Ischemic stroke due to postpartum angiopathy complicated by pulmonary embolism with favorable outcome. Acta Clin Croat 2013;52:267-9.
- 17. Miyakis S, Lockshin MD, Atsumi T, et al. International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). J Thromb Haemost 2006;4:295-306.
- 18. Khan S. Antiphospholipid syndrome is an important modifiable risk factor of stroke in the young. Ann Indian Acad Neurol 2015;18:359-60.
- 19. Lidegaard Ø, Løkkegaard E, Jensen A, et al. Thrombotic stroke and myocardial infarction with hormonal contraception. N Engl J Med 2012;367:1264-5.
- 20. Chakhtoura Z, Canonico M, Gompel A, et al. Progestogen-only contraceptives and the risk of stroke: a meta-analysis. Stroke 2009;40:1059-62.
- 21. Skałba P. Zaburzenia okresu okołomenopauzalnego i pomenopauzalnego. W: Interna Szczeklika. Kraków: Medycyna Praktyczna, 2015: 1368-70.
- 22. He L, Tang X, Hu YH. [Relationship of menopause with cardiovascular disease and related metabolic disorders]. Beijing Da Xue Bao 2016;48:448-53.
- 23. Rocca WA, Grossardt BR, Miller VM, et al. Premature menopause or early menopause and risk of ischemic stroke. Menopause 2012;19:272-7.
- 24. Howard BV, Rossouw JE. Estrogens and cardiovascular disease revisited: the Women’s Health Initiative. Curr Opin Lipidol 2013;24:493-9.
- 25. Schierbeck LL, Rejnmark L, Tofteng CHL, et al. Effect of hormone replacement therapy on cardiovascular events in recently postmenopausal women: randomized trial. BMJ 2012;345:e6409.
- 26. Postępowanie w udarze mózgu. Wytyczne Grupy Ekspertów Sekcji Chorób Naczyniowych Polskiego Towarzystwa Neurologicznego. Neurol Neurochir Pol 2012;46;1.
- 27. Pines A. Withdrawal of hormone therapy and increased risk of cardiovascular disease. Climacteric 2016;14:1-3.
- 28. Sacco S, Kurth T. Migraine and the risk for stroke and cardiovascular disease. Curr Cardiol Rep 2014;16:524.
- 29. Bigal ME, Lipton RB, Biondi DM, et al. Migraine and cardiovascular disease. Neurology 2009;72:1864-71.
- 30. Peng KP, Chen YT, Fuh JL, et al. Migraine and incidence of ischemic stroke: a nationwide population-based study. Cephalalgia 2016.
- 31. Scher AI, Terwindt GM, Picavet HSJ, et al. Cardiovascular risk factors and migraine. The GEM population-based study. Neurology 2005;64:614-20.
- 32. Borgdorff P, Tangelder GJ. Migraine: possible role of shear-induced platelet aggregation with serotonin release. Headache 2012;52:1298-318.
- 33. Kruit MC, van Buchem MA, Launer LJ, et al. Migraine is associated with an increased risk of deep white matter lesions, subclinical posterior circulation infarcts and brain iron accumulation: the population-based MRI CAMERA study. Cephalalgia 2010;30:129-36.
- 34. MacClellan LR, Giles W, Cole J, et al. Probable migraine with visual aura and risk of ischemic stroke: the stroke prevention in young women study. Stroke 2007;38:2438-45.
- 35. O’Donnell MJ, Chin SL, Rangarajan S, et al. Global and regional effects of potentially modifiable risk factors associated with acute stroke in 32 countries (INTERSTROKE): a case-control study. Lancet 2016;388:761-75.
- 36. Turnbull F, Woodward M, Neal B, et al. Do men and women respond differently to blood pressure-lowering treatment? Results of prospectively designed overviews of randomized trials. Eur Heart J 2008;29:2669-80.
- 37. Caldeira D, Vaz-Cameiro A, Costa J. [What is the benefit of salt reduction on blood pressure? Assessment of the Cochrane Review: Effect of longer-term modest salt reduction on blood pressure. He FJ, Li J, Macgregor GA. Cochrane Database Syst Rev. 2013 Apr 30;4:CD004937]. Acta Med Port 2013;26:490-2.
- 38. Shantsila E, Wolff A, Lip GY, et al. Gender differences in stroke prevention in atrial fibrillation in general practice: using the GRASP-AF audit tool. Int J Clin Pract 2015;69:840-5.
- 39. Emdin CA, Wong CX, Hsiao AJ, et al. Atrial fibrillation as risk factor for cardiovascular disease and death in women compared with men: systematic review and meta-analysis of cohort studies. MBJ 2016;532:7013.
- 40. Camm AL, Lip GY, De Caterina R, et al. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation: an update of the 2010 ESC Guidelines for the management of atrial fibrillation. Developed with the special contribution of the European Heart Rhythm Association. Eur Heart J 2012;33:2719-47.
- 41. Trusz-Gluza M. Zaburzenia rytmu serca i przewodzenia. W: Interna Szczeklika. Kraków: Medycyna Praktyczna, 2015:238-47.
- 42. Rango P, Brown MM, Leys D, et al. Management of carotid stenosis in women: consensus document. Neurology 2013;80:2258-68.
- 43. Schierbeck LL, Rejnmark L, Tofteng CL, et al. Vitamin D deficiency in postmenopausal, healthy women predicts increased cardiovascular events: a 16-year follow-up study. Eur J Endocrinol 2012;167:553-60.
- 44. Pan A, Okereke OI, Sun Q, et al. Depression and incident stroke in women. Stroke 2011;42:2770-5.
- 45. Jones SB, Loehr L, Avery CL, et al. Midlife Alcohol Consumption and the Risk of Stroke in the Atherosclerosis Risk in Communities Study. Stroke 2015;46:3124-30.
- 46. Ding M, Bhupathiraju SN, Satija A, et al. Long-term coffee consumption and risk of cardiovascular disease: a systematic review and a dose-response meta-analysis of prospective cohort studies. Circulation 2014;129:643-59.
- 47. Zhang C, Qin YY, Wei X, et al. Tea consumption and risk of cardiovascular outcomes and total mortality: a systematic review and meta-analysis of prospective observational studies. Eur J Epidemiol 2015;30:103-13.
- 48. Kwok ChS, Boekholdt MS, Lentjes MAH, et al. Habitual chocolate consumption and risk of cardiovascular disease among healthy men and women. Heart 2015;101:1279-87.
Następny artykuł:

