Okulistyczne przyczyny bólów głowy
dr n. med. Joanna Jakubaszko-Jabłońska1
dr n. med. Goutam Chourasia2
prof. dr hab. n. med. Juliusz Jakubaszko3
Częstym powodem zgłaszania się pacjentów do szpitalnych oddziałów ratunkowych są bóle głowy. Ich wstępna ocena i diagnostyka różnicowa wymagają znacznego doświadczenia klinicznego. Lekarze za rzadko biorą pod uwagę okulistyczne przyczyny bólów głowy, co być może wynika z dyskretnej, niedostrzeganej manifestacji objawów ze strony narządu wzroku wobec dominacji bólu głowy.
Wprowadzenie
Przeoczenia w zakresie okulistycznych przyczyn bólów głowy zdarzają się nie tylko lekarzom ratunkowym, ale również okulistom przeprowadzającym wywiad i badanie fizykalne pacjenta zbyt pobieżnie. Z powierzchownej oceny stanu pacjenta wynika również sytuacja przeciwna: nieuzasadnione łączenie bólu głowy z zaburzeniami narządu wzroku. Do najczęstszych nieokulistycznych przyczyn bólu głowy z towarzyszącymi zaburzeniami widzenia lub bólem oczu należą: migrena, przewlekłe zapalenie zatok, zaburzenia krążenia w ośrodkowym układzie nerwowym (OUN) oraz zmiany zwyrodnieniowe kręgosłupa szyjnego z upośledzeniem przepływu w tętnicach dogłowowych.
Niezwykle ważne jest zatem, żeby lekarz oddziału ratunkowego wnikliwie zebrał wywiad i wypytał pacjenta o ogólny stan zdrowia, okoliczności występowania bólów głowy i wszystkie niepokojące go objawy, nawet jeśli wydają się one mało istotne. Znaczenie ma również rodzaj pracy wykonywanej przez pacjenta. We wstępnym ustaleniu przyczyny bólu głowy pomocne mogą okazać się informacje, czy pacjent ma pracę wymagającą długotrwałego skupiania wzroku do bliży (np. manicurzystka, jubiler, praca przy komputerze), czy przyjmuje podczas pracy niewygodną pozycję z wymuszonym ustawieniem głowy itp.
Jeśli wywiad i badanie wskazują, że ból głowy nie jest powiązany z żadną przyczyną okulistyczną, to lekarz powinien skierować chorego do odpowiedniego specjalisty.
Istnieje pilna potrzeba przypomnienia możliwych zależności między bólami głowy a zaburzeniami ze strony narządu wzroku. Najczęściej przyczyną takich zespołów są: nawracające i ostre zamknięcie kąta przesączania, skurcz akomodacji, nieskorygowane wady wzroku, starczowzroczność, zaburzenia konwergencji, zez ukryty oraz zapalenie nerwu wzrokowego.
Nawracające zamknięcie kąta przesączania
Nawracające zamknięcie kąta przesączania prowadzi do zwyżek ciśnienia wewnątrzgałkowego, a to jedna z najbardziej podstępnych przyczyn bólów głowy. Czynnikami mogącymi prowokować zamknięcie kąta przesączania są:
- długotrwała akomodacja, tzn. fizjologiczne dostosowywanie soczewki do widzenia z bliska; następuje wtedy skurcz i pogrubienie mięśni ciała rzęskowego, szczególnie silne u osób młodych oraz nieużywających okularów do pracy z bliska
- długotrwałe rozszerzenie źrenicy, występujące podczas przebywania w ciemnym pomieszczeniu (np. w kinie); dochodzi wówczas do sfałdowania nasady tęczówki i zamknięcia kąta przesączania.
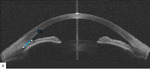
Rycina 1. AS-OCT, przekrój przez odcinek przedni oka. A. Widoczny bardzo wąski kąt przesączania. B. Kąt przesączania szerszy po wykonaniu irydotomii
Wymienionym sytuacjom towarzyszą przejściowe bóle głowy i oczu oraz zamglenie widzenia. Objawy te wycofują się samoistnie, gdy ustanie działanie czynnika wywołującego, np. po przerwaniu pracy wzrokowej z bliskiej odległości lub po wyjściu z ciemnego pomieszczenia do jasnego miejsca. Ciśnienie wewnątrzgałkowe spada i dolegliwości ustępują, a pacjent tłumaczy je „zmęczeniem oczu”. Należy pamiętać, że nawracające zwyżki ciśnienia wewnątrzgałkowego prowadzą z czasem do rozwoju jaskry pierwotnie zamkniętego kąta.1
Podstawą rozpoznania nawracającego zamknięcia kąta przesączania jest szczegółowy wywiad oraz badanie okulistyczne, które oprócz badania podstawowego powinno obejmować również ocenę kąta przesączania (gonioskopię) i badanie obrazowe: optyczną koherentną tomografię przedniego odcinka oka (AS-OCT – anterior segment optical coherence tomography; ryc. 1).
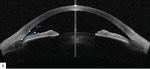
Jeśli kąt jest wąski, to trzeba wykonać otwór na obwodzie tęczówki (irydotomię). Zapewnia to dodatkowy odpływ cieczy wodnistej w sytuacjach, gdy kąt przesączania zostaje zamknięty. Irydotomię przeprowadza się laserem Nd:YAG. Drobny zabieg laserowej irydotomii obwodowej (LPI – laser peripheral iridotomy) zwykle zabezpiecza oko przed zwyżkami ciśnienia i uwalnia pacjenta od bólów głowy (ryc. 2).
W niektórych przypadkach konieczny jest inny rodzaj zabiegu laserowego, mianowicie laserowa irydoplastyka obwodowa (spłaszczenie nadmiernie grubej nasady tęczówki).