Temat numetu
ORTOPTYKA
Zastosowanie toksyny botulinowej i bupiwakainy w leczeniu różnych typów zeza
lek. Małgorzata Kochana1
dr n. med. Agnieszka Rosa2,3 ortoptysta, pedagog, terapeuta zajęciowa, redaktor merytoryczna działu Ortoptyka

dr n. med. Agnieszka Rosa ortoptysta, pedagog, terapeuta zajęciowa, redaktor merytoryczna działu Ortoptyka
- W artykule omówiono profil działania toksyny botulinowej (BTX – botulinum toxin) i bupiwakainy, zastosowanie kliniczne leków z uwzględnieniem rodzajów zeza oraz skuteczności procedury jako metody leczniczej choroby zezowej
Farmakologiczne leczenie choroby zezowej zostało zapoczątkowane przez Alana Scotta w latach 80. XX w.1 Toksyna botulinowa podawana do mięśni okołogałkowych szybko zyskała popularność w środowisku strabologicznym dzięki małej inwazyjności, skuteczności i dobremu profilowi bezpieczeństwa. Dlatego już w 1989 r. procedura ta została zatwierdzona przez amerykańską Food and Drug Administration (FDA) jako forma leczenia zeza2.
Prawie 20 lat później Scott opublikował wyniki badań nad zastosowaniem bupiwakainy jako kolejnego leku wpływającego trwale na kąt zeza3. Niestety, ze względu na dużo mniejszy efekt kliniczny w porównaniu z BTX iniekcje domięśniowe bupiwakainy nie są powszechnie stosowane jako samodzielna metoda leczenia zeza. Niemniej efekt tej substancji można spotęgować synergistycznym użyciem toksyny botulinowej z podaniem do antagonistycznego mięśnia, zwiększając tym samym jej skuteczność kliniczną4.
Profil działania toksyny botulinowej oraz technika iniekcji
Toksyna botulinowa typu A jest egzotoksyną wytwarzaną przez laseczki Clostridium botulinum. Jest to stosunkowo duża cząsteczka białka, która po wstrzyknięciu do mięśnia łączy się trwale z płytką nerwowo-mięśniową, hamując uwalnianie acetylocholiny (AChL) z zakończeń presynaptycznych, co powoduje blokadę przewodzenia nerwowo-mięśniowego5,6. Skutkuje to spadkiem napięcia w mięśniu, do którego został podany lek, oraz wtórnym skróceniem włókien w mięśniu antagonistycznym (powstaniem przykurczu), ponieważ brak jest zwrotnego hamowania (co wyjaśnia prawo Sherringtona).
Działanie BTX jest widoczne po 1-3 dniach, rozwija się stopniowo ze szczytem obserwowanym zazwyczaj po 5-7 dniach1. Efekt ustępuje średnio po 3-6 miesiącach, częściowa korekcja kąta zeza może jednak utrzymywać się dłużej lub mieć trwały charakter7,8. Zjawisko to jest analogiczne do zastosowania szwów trakcyjnych w chirurgii zeza, których efekt częściowo utrzymuje się mimo ich usunięcia.
Warto nadmienić, że wraz z kolejnymi procedurami wydłuża się czas działania BTX, a kąt resztkowy pozostający po iniekcjach jest często coraz mniejszy, co może częściowo uzasadniać wielokrotne powtarzanie procedury u pacjentów bez potencjału widzenia obuocznego9,10. Należy podkreślić, że takie postępowanie można stosować u dorosłych, u których iniekcje przeprowadza się w znieczuleniu miejscowym. Natomiast w populacji pediatrycznej brak jest wystarczającej wiedzy o wpływie wielokrotnych znieczuleń ogólnych na rozwój dziecka. Badanie The Mayo Anesthesia Safety in Kids (MASK) wykazało, że wielokrotne znieczulenia ogólne we wczesnym okresie życia mogą być związane z zaburzeniami behawioralnymi i trudnościami w uczeniu się11.
Natomiast u chorych, u których zez ma charakter nagły i występuje po okresie niemowlęctwa, kiedy rozwój widzenia obuocznego jest już zakończony, jednokrotna iniekcja BTX może całkowicie skorygować odchylenie oczu12-14. Warte zaznaczenia jest, że ma to miejsce zazwyczaj w nabytej ezotropii, w sytuacji klinicznej, w której u pacjenta nie występuje dodatkowo skośna komponenta zeza. W tych przypadkach przywrócenie ortotropii pozwala na odtworzenie widzenia obuocznego i poprawę zakresu fuzji, co skutkuje trwałym efektem leczenia12-14.
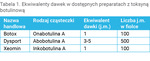
Na rynku dostępnych jest kilka preparatów toksyny botulinowej typu A, z których najbardziej popularnymi są: Botox, Dysport oraz Xeomin (tab. 1). Natomiast toksyna botulinowa typu B (Myobloc z rimabotulinum) znalazła zastosowanie u pacjentów, u których rozwinęła się oporność na formę A.
Najpowszechniej stosowanym preparatem jest Botox, dostępny w opakowaniach zawierających 100 j.m., przechowanych w zamrażarce do czasu użycia. W praktyce klinicznej przygotowany lek podaje się w ciągu kilku godzin od rozmrożenia. Badania dowiodły, że ponowne zamrożenie i przygotowanie leku nie ma znaczącego wpływu na jego farmakokinetykę15-17. Nie dotyczyły one jednak iniekcji BTX do mięśni okołogałkowych. Co ważne, BTX jest wrażliwa na wstrząśnięcia, dlatego zaleca się bardzo ostrożne przygotowanie preparatu do iniekcji.
W celu przygotowania leku toksyna botulinowa zostaje rozcieńczona roztworem 0,9% NaCl do pożądanego stężenia. Standardowo do mięśnia podaje się 0,1 ml roztworu. W większości ośrodków stosuje się dawkę 2,5-5 j.m. niezależnie od kąta zeza7,18. Decyzja o powtórnych iniekcjach często wiąże się ze zwiększeniem dawki do 5 j.m. Alternatywnym postępowaniem jest dostosowanie dawki BTX, tak by uzyskać oczekiwaną zmianę kąta zeza19,20.
Trzeba zauważyć, że efekt działania BTX jest osobniczo zmienny. Dowiedziono, że dawka między 0,5 a 4 j.m. może wywołać od 0 do 90% paraliżu mięśnia21. Dodatkowo mięśnie ze zmianami atroficznymi lub zwłóknieniem reagują na toksynę słabiej lub w ogóle, mimo zwiększonych dawek22,23.
Poza konkretnymi sytuacjami klinicznymi (jak zez w orbitopatii tarczycowej) zwiększanie dawki >10 j.m. wiąże się często z wyższym odsetkiem rozwoju działań niepożądanych związanych z wpływem na pozostałe mięśnie okoruchowe oraz na mięsień dźwigacz powieki, bez pozytywnego wpływu na efektywność iniekcji20.
W praktyce klinicznej obserwuje się, że kolejne iniekcje mogą prowadzić do rozwoju oporności na BTX, choć ma to miejsce u małego odsetka pacjentów, u których można podjąć próbę zwiększenia dawki tego środka24.
Techniki iniekcji są różne w zależności od grupy wiekowej, do której przynależy chory. U dorosłych możliwe jest przeprowadzenie zabiegu w znieczuleniu miejscowym, np. preparatem proksymetakainy. W niektórych ośrodkach dodatkowo podaje się miejscowo adrenalinę w celu uzyskania wazokonstrykcji i ograniczenia dyfundowania leku do otaczających tkanek. Chirurgiczne rozpreparowanie i wizualizacja mięśnia mogą być uzasadnione u dorosłych osób, gdy spodziewany jest duży stopień zbliznowacenia tkanek wokół wcześniej operowanego mięśnia – może to ułatwić jego lokalizację. Natomiast standardowo mięsień lokalizuje się dzięki uchwyceniu przezspojówkowo brzuśca pęsetą lub użyciu igły do iniekcji połączonej z elektromiografem. Przy iniekcji z użyciem pęsety miejsce za przyczepem mięśnia można znieczulić dodatkowo pakułką nasączoną 2% lidokainą. Nie ma takiej konieczności, gdy igła połączona z elektromiografią (EMG – electromyography) używana jest do lokalizacji mięśnia. W iniekcji pod kontrolą EMG standardowo używana jest igła 27 G, która pokryta jest teflonem. Dodatkowo na skórze okolicy oczu umieszczane są dwie elektrody odbiorcze do elektromiografu.