Komentarz
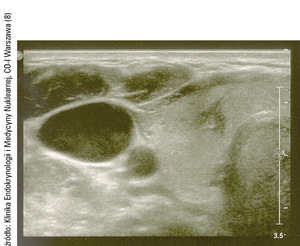
Fot. 1. Zdjęcie wykonane podczas biopsji cienkoigłowej pod kontrolą USG hipoechogenicznej zmiany ogniskowej o nieregularnych zarysach w płacie prawym tarczycy. Widoczne mikrozwapnienie.
Nowotwory tarczycy występują stosunkowo rzadko, natomiast chorzy na autoimmunologiczne zapalenie tarczycy stanowią większość pacjentów poradni endokrynologicznych. Obraz ultrasonograficzny choroby Hashimoto sprawia, że odróżnienie hipoechogenicznych zmian ogniskowych od nacieków zapalnych może nastręczać trudności, zwłaszcza mniej doświadczonemu ultrasonografiście. Cechy ultrasonograficzne przemawiające za złośliwym charakterem zmiany to:
- obecność mikrozwapnień (pozytywna wartość predykcyjna wynosi 70 proc.) (fot. 1),
- wymiar poprzeczny zmiany mniejszy od przednio-tylnego (cecha o największej wartości predykcyjnej w większości badań).
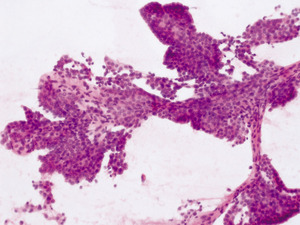
Fot. 2. W materiale z biopsji aspiracyjnej cienkoigłowej zmiany ogniskowej w tarczycy stwierdzono płaty komórek raka brodawkowatego tarczycy – kat. 6. Powiększenie 100 x.
W razie wątpliwości zalecenie biopsji cienkoigłowej tarczycy jest postępowaniem bezpieczniejszym dla chorego niż obserwacja, gdyż pozwala na wcześniejsze rozpoznanie nowotworu. (fot. 2). Zgodnie z wytycznymi postępowania diagnostycznego obowiązującymi aktualnie w Polsce, wykonanie BACC zmiany ogniskowej w tarczycy zaleca się już w przypadku stwierdzenia zmiany 5 mm we wszystkich wymiarach, zwłaszcza jeśli jej obraz ultrasonograficzny pozwala podejrzewać, że jest to ognisko nowotworu. Stopień zaawansowania pT3 oznacza w tym przypadku, że utkanie nowotworu nieznacznie przekraczało torebkę narządową tarczycy (tab. 1).
Przypadek drugi

Tabela 2. Terminologia rozpoznań w BACC proponowana w zaleceniach polskich, na podstawie rekomendacji NCI 2008 oraz materiałów Papanikolaou Society z drobnymi modyfikacjami
Pięćdziesięciopięcioletnia pacjentka zgłasza się do poradni z wynikiem biopsji cienkoigłowej guza w płacie lewym tarczycy, w której stwierdzono cechy nasuwające podejrzenie nowotworu pęcherzykowego (kategoria 4, tab. 2). Przed ośmiu laty chora przeszła całkowite wycięcie płata prawego tarczycy i prawie całkowite wycięcie płata lewego z powodu wola guzkowego. Od tego czasu przyjmowała L-T4 w dawce 75 mcg dziennie. Badanie USG tarczycy zalecił endokrynolog od niedawna przyjmujący w poradni, do której chodzi chora. Pacjentka nie przypomina sobie, aby od czasu operacji wykonywano takie badanie. W USG uwidoczniono zmianę ogniskową w kikucie płata lewego gruczołu tarczowego o wymiarach 30 × 45 × 40 mm, pacjentce zalecono zgłosić się na BACC. Chora została skierowana na leczenie operacyjne. Na podstawie pooperacyjnego badania histopatologicznego rozpoznano raka pęcherzykowego tarczycy o największym wymiarze 45 mm, zajmującego przeważającą część kikuta płata lewego, z rozległym naciekaniem okolicznych tkanek. Utkanie nowotworu odcięto na ostro od przełyku i tchawicy. W badaniu scyntygraficznym całego ciała z zastosowaniem jodu 131I uwidoczniono przerzuty do płuc, prawej kości ramiennej i do kości krzyżowej.
Błędne przekonanie
U chorych po operacji gruczołu tarczowego wykonywanie USG tarczycy jest niecelowe.
Skutek
Wykrycie raka tarczycy w IV stadium klinicznym u pacjentki, która przez wiele lat pozostawała pod opieką endokrynologa.
Komentarz
Prowadząc ambulatoryjną obserwację i leczenie chorych, pierwsze USG szyi warto zalecić po około trzech miesiącach po operacji tarczycy, gdy wycofuje się już na ogół obrzęk pooperacyjny. Pozwoli to na ocenę, ile utkania gruczołu tarczowego pozostało po operacji i jaka jest jego echostruktura. W miarę postępowania procesu gojenia i powstawania zmian bliznowatych, obraz ten może się zmieniać.
Zgodnie z danymi z piśmiennictwa, guzki pojawiają się w pozostałościach utkania tarczycy nawet u 40 proc. osób po nieradykalnym wycięciu tarczycy z powodu wola guzkowego. Prawdopodobnie ze względu na mniejszą objętość tarczycy po operacji, nowotwory rozwijające się w kikutach częściej zajmują tkanki okołotarczycowe niż w przypadkach, gdy do mutacji nowotworowej dochodzi w tarczycy wcześniej nieoperowanej. Czynnikiem ryzyka rozwoju wola guzkowego jest niedobór jodu, który stanowi również czynnik ryzyka rozwoju raka pęcherzykowego, rozprzestrzeniającego się drogą krwi i rokującego gorzej niż rak brodawkowaty.
Przypadek trzeci
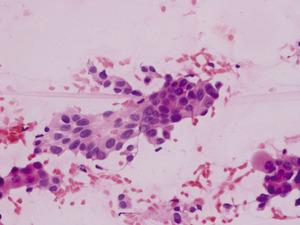
Fot. 3. Obraz mikroskopowy materiału cytologicznego pobranego ze zmiany ogniskowej w płacie prawym tarczycy w powiększeniu 200 x – komórki raka brodawkowatego tarczycy. Kat. 6.
Dwudziestoczteroletnia kobieta po operacji tarczycy zgłasza się po raz pierwszy do Poradni Endokrynologicznej Centrum Onkologii. Od dwóch lat była leczona z powodu niedoczynności tarczycy na tle choroby autoimmunologicznej (choroba Hashimoto). Przed trzema miesiącami na podstawie biopsji aspiracyjnej cienkoigłowej pięciomilimetrowej zmiany ogniskowej w płacie prawym stwierdzono cechy cytologiczne raka brodawkowatego (kategoria 6 – rozpoznanie pewne) (fot. 3). Uznając, że jest to mikrorak brodawkowaty w stopniu zaawansowania pT1a, przeprowadzono operację wycięcia płata prawego tarczycy z cieśnią.
Pacjentka została skierowana na badania diagnostyczne, w których: stężenie TSH wynosiło 18,7 IU/l, stężenie tyreoglobuliny 0,4 ng/ml, stężenie przeciwciał anty-TG 566 IU/l (n < 60,0). Wobec niewystarczającego stężenia TSH wykonanie scyntygrafii szyi i całego ciała uznano za niecelowe. Wysoki poziom przeciwciał przeciwko tyreoglobulinie sprawia, że oznaczenie jej stężenia jest niemiarodajne. W wykonanym badaniu USG stwierdzono hipoechogeniczne ognisko w pozostawionym płacie lewym tarczycy o średnicy 4 mm (zmiana ogniskowa do różnicowania z obrazem nacieku zapalnego) oraz dwa powiększone węzły chłonne przedziału środkowego szyi po stronie prawej. W materiale biopsyjnym zmiany ogniskowej w tarczycy stwierdzono rozproszone tyreocyty, niektóre z cechami metaplazji oksyfilnej oraz liczne limfocyty, natomiast w badaniu cytologicznym węzłów chłonnych stwierdzono komórki raka brodawkowatego tarczycy. Pacjentka została poddana reoperacji, polegającej na całkowitym wycięciu gruczołu tarczowego oraz węzłów chłonnych szyi grupy VI. Rozpoznanie pooperacyjne: rak brodawkowaty tarczycy pT1aN1a.
