Rokowania
Chłoniaki u dzieci
Prof. dr hab. med. Danuta Perek1
Prof. nadzw. dr hab. med. Bożenna Dembowska-Bagińska2
Wprowadzenie
Chłoniaki stanowią różnorodną grupę chorób nowotworowych wywodzących się z układu chłonnego. Chłoniaki po białaczkach i guzach ośrodkowego układu nerwowego (OUN) są trzecią co do częstości występowania chorobą nowotworową, stanowiąc ponad 12 proc. wszystkich nowotworów w populacji dziecięcej.
Wśród chłoniaków wyróżnia się postać ziarniczą (chłoniak Hodgkina) oraz nieziarniczą (non-Hodgkin lymphoma, NHL).
Czynniki ryzyka
Do czynników ryzyka występowania chłoniaków zalicza się:
1. Wrodzone bądź nabyte zaburzenia immunologiczne
- wrodzone zespoły niedoborów odporności – ataksja-teleangiektazja, agammaglobulinema Bruttona sprzężona z płcią, zespół autoproliferacyjny Canale’a-Smitha, ciężki złożony niedobór odporności, zespół Wiskotta-Aldricha, zespół Nijmegen, zespół Chediaka-Higashiego,
- AIDS – u tych chorych najczęściej stwierdza się zaawansowaną chorobę w momencie rozpoznania,
- immunosupresję po przeszczepach narządowych.
2. Czynniki zakaźne
- wirus Epsteina-Barr (EBV) jest związany z występowaniem chłoniaka Burkitta, innych nieziarniczych chłoniaków u chorych z zaburzeniami odporności oraz chłoniaka Hodgkina. U 26-40 proc. chorych z chłoniakiem Hodgkina stwierdza się DNA wirusa EBV. U osób, które chorowały na mononukleozę zakaźną, obserwuje się trzykrotnie zwiększone ryzyko zachorowania na chłoniaka Hodgkina,
- ludzki wirus niedoboru odporności (HIV) – chłoniak Burkitta, chłoniak z rozlanych olbrzymich komórek B (DLBCL) – ma udział w patogenezie endemicznych chłoniaków T (Azja, Afryka, Ameryka Południowa),
- wirus hepatotropowy wirusowego zapalenia wątroby C (HCV),
- Helicobacter pylori – chłoniak typu MALT (mucosa-associated lymphoid tissue).
3. Choroby autoimmunologiczne
- reumatoidalne zapalenie stawów, wole Hashimoto, choroba Leśniowskiego-Crohna, zespół Sjörgena.
4. Promieniowanie jonizujące
- u pacjentów po przebytym leczeniu nieziarniczego chłoniaka ryzyko zachorowania na chłoniaka Hodgkina jest 16-krotnie większe w porównaniu z populacją ogólną,
- u pacjentów po leczeniu chłoniaka Hodgkina poddanych radioterapii stwierdza się zwiększone ryzyko występowania chłoniaka nieziarniczego,
- istnieją doniesienia dokumentujące rolę złych warunków socjoekonomicznych jako czynnika ryzyka wystąpienia chłoniaka Hodgkina u dzieci, co najprawdopodobniej związane jest z częstymi zakażeniami u tych chorych.
Chłoniak Hodgkina – ziarnica
Choroba stanowi ok. 5 proc. wszystkich nowotworów u dzieci i młodzieży. Częściej występuje u starszych dzieci i nastolatków, z niewielką przewagą dziewcząt. U młodszych dzieci do 10. roku życia występuje częściej u chłopców. Jest to choroba, w której dochodzi do powiększenia węzłów chłonnych, najczęściej w okolicy szyi. Przebieg choroby może być długi i skąpoobjawowy. W miarę rozwoju obejmuje kolejne grupy węzłów chłonnych klatki piersiowej i jamy brzusznej, a następnie narządy pozalimfatyczne (wątroba, szpik, płuca).
Obraz kliniczny
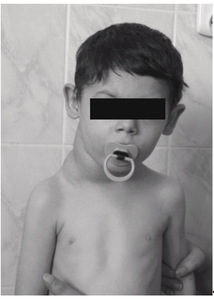
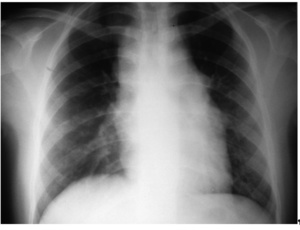
U większości pacjentów (około 80 proc.) choroba rozpoczyna się od jednostronnego powiększenia węzłów chłonnych w okolicy szyi (fot. 1). W 60 proc. przypadków stwierdza się powiększenie węzłów chłonnych śródpiersia, które u części chorych towarzyszy powiększeniu węzłów chłonnych szyi (fot. 2). Rzadziej zajęte są węzły chłonne pachowe i pachwinowe (30 proc.). Zmiany pozawęzłowe zlokalizowane są najczęściej w śledzionie (10-45 proc.), wątrobie (10-48 proc.), płucach (5-15 proc., najczęściej jako wynik szerzenia się ze zmian w śródpiersiu), kościach i szpiku (poniżej 5 proc.) i są objawem znacznego zaawansowania choroby.
W początkowej fazie powiększone węzły chłonne są zwykle niezbyt duże, twarde, niebolesne przy ucisku, bez odczynów zapalnych. W miarę rozwoju choroby zwiększa się ich liczba i wielkość oraz tendencja do przerastania i łączenia się w pakiety. Choroba szerzy się najpierw w układzie limfatycznym w sposób anatomiczny, zajmując kolejne grupy węzłów chłonnych, a następnie narządy pozalimfatyczne. Zajęcie węzłów chłonnych, śródpiersia i wnęk może powodować zajęcie płuc z następowym wysiękiem w opłucnej i osierdziu. Przy powiększeniu węzłów chłonnych przyaortalnych może dochodzić do nacieczenia śledziony, a następnie wątroby.