Ostry dyŻur pediatryczny
dr hab. n. med. Ewa Toporowska-Kowalska
Dziecko z wybroczynami w izbie przyjęć
Edyta Niewiadomska, Alicja Siwicka, Anna Klukowska
Opis przypadku
Do izby przyjęć został skierowany 7-letni chłopiec ze skórnymi objawami skazy krwotocznej.
Wywiad
Rodzice zauważyli siniaki na skórze dziecka dwa dni wcześniej. Występowały one głównie na podudziach, dlatego początkowo opiekunowie tłumaczyli ich obecność dużą ruchliwością dziecka i jazdą na rowerze. W dniu przyjęcia matka zauważyła dodatkowo na skórze tułowia i kończyn drobne wybroczyny i wylewy podskórne. Na śluzówkach jamy ustnej pojawiły się także zmiany krwotoczne powodujące niewielkie krwawienie z dziąseł. Według matki stan dziecka był cały czas dobry, bez gorączki, apatii, miało dobry apetyt i prawidłową aktywność życiową. Chłopiec nie zgłaszał żadnych dolegliwości.
Dziecko dotychczas chorowało sporadycznie, głównie na zakażenia górnych dróg oddechowych. Ostatnią infekcję kataralną z temperaturą do 38,5ºC przebył dwa tygodnie wcześniej i był leczony objawowo. W ciągu trzech miesięcy poprzedzających hospitalizację dziecko nie było szczepione, nie przyjmowało na stałe żadnych leków. Matka poinformowała także, że dziecko nie miało kontaktu z chorobami zakaźnymi, a wśród domowników nikt nie wykazywał podobnych objawów.
Badanie przedmiotowe
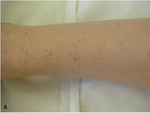
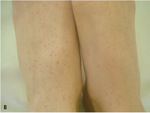
Chłopiec w stanie ogólnym dobrym, z prawidłowym kontaktem, bez gorączki, bez objawów zakażenia. Parametry życiowe w normie. Na skórze całego ciała liczne wybroczyny i wylewy podskórne o największym nasileniu na kończynach dolnych (ryc. 1). W miejscu ucisku koszulki wybroczyny układały się linijnie. Na błonach śluz owych jamy ustnej nasilone zmiany krwotoczne z drobnym sączeniem z okolicy dziąseł. Obwodowe węzły chłonne, poza drobnymi w okolicy kątów żuchwy, nie były powiększone. Nad polami płucnymi i sercem bez patologicznych zmian. Brzuch był niebolesny, narządy wewnętrzne niewyczuwalne, objawy oponowe ujemne.
Rozpoznanie wstępne
Skaza krwotoczna.
Postępowanie w izbie przyjęć
Wykonano podstawowe badania laboratoryjne. W morfologii: prawidłowe wartości leukocytów, hemoglobiny i krwinek czerwonych oraz znacznie obniżone wartości płytek – 3000/mm3. Wykładniki stanu zapalnego, badania biochemiczne i układ krzepnięcia były w normie. Obraz krwinek białych oceniany w aparacie był prawidłowy. Badanie ogólne moczu – bez zmian.
Rozpoznanie ostateczne i postępowanie w omawianym przypadku
Na podstawie wywiadu, badania przedmiotowego i wykonanych badań dodatkowych rozpoznano u chłopca pierwotną małopłytkowość immunologiczną (immune thrombocytopenic purpura, ITP). Dziecko przyjęto na oddział. Wykonano rozmaz krwi obwodowej z oceną mikroskopową krwinek białych, który był prawidłowy. Oznaczono także grupę krwi dziecka. Ze względu na typowy wywiad, brak odchyleń w badaniu przedmiotowym poza objawami skazy oraz brak odchyleń w badaniach laboratoryjnych poza małopłytkowością odstąpiono od wykonania biopsji szpiku. Do leczenia włączono lek uszczelniający naczynia – cyklonaminę oraz podawano preparat immunoglobulin dożylnie w dawce 0,4 g/kg/24 h przez trzy doby. Uzyskano zwiększenie liczby płytek do 105 000/mm3 i wypisano chłopca do domu z zaleceniem wykonania morfologii w przychodni rejonowej za dwa tygodnie lub wcześniej w razie nawrotu objawów skazy i ochrony przed zakażeniami. Wstrzymano też wykonywanie szczepień ochronnych na rok. Ustalono także termin wizyty w poradni hematologicznej za miesiąc z aktualnym wynikiem morfologii.
Postępowanie diagnostyczne i terapeutyczne w pierwotnej małopłytkowości immunologicznej u dzieci
Małopłytkowości są najczęstszą przyczyną skaz krwotocznych u dzieci. Prawidłowa liczba płytek wynosi 150 000-400 000/mm3. Objawy skazy można zaobserwować zwykle przy wartościach płytek poniżej 30 000/mm3, ale nawet skrajne małopłytkowości mogą występować bez objawów skazy lub z bardzo niewielkim jej nasileniem. Małopłytkowość rozpoznaje się wtedy, gdy liczba płytek osiągnie wartości poniżej 100 000/mm3.
Najczęstszą przyczyną małopłytkowości u dzieci jest pierwotna małopłytkowość immunologiczna (ITP). Nazwa tej jednostki chorobowej powstała niedawno na podstawie wiedzy o immunologicznym podłożu choroby. Historyczna już nazwa choroby spotykana w starszym piśmiennictwie to idiopatyczna plamica małopłytkowa. W zależności od czasu trwania ITP klasyfikuje się jako nowo rozpoznaną, przetrwałą (3-12 miesięcy) oraz przewlekłą (powyżej 12 miesięcy).
ITP u dzieci w większości przypadków ma ostry przebieg z tendencją do samoistnej remisji. U około 75% chorych dzieci obserwuje się samoistny powrót do zdrowia w ciągu 6 miesięcy od zachorowania. W 60-80% przypadków chorobę poprzedza zakażenie górnych dróg oddechowych lub szczepienie, na ogół około 2-4 tygodnie przed wystąpieniem objawów skazy. Istota choroby jest złożona. Odgrywają w niej rolę nie tylko procesy autoimmunologiczne, ale także złożone reakcje niszczenia płytek i zjawiska cytotoksyczności zależne od limfocytów T.
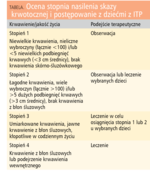
Początek choroby jest zwykle nagły, a małopłytkowość w momencie rozpoznania osiąga skrajne wartości, tj. poniżej 10 000/mm3. Tylko 3% dzieci z ITP ma kliniczne istotne objawy: masywne krwawienia z nosa lub krwawienia z przewodu pokarmowego. Częstość występowania krwawienia śródczaszkowego u dzieci z ITP wynosi 0,1-0,5%. Do oceny stopnia nasilenia skazy i postępowania z dziećmi z ITP służy załączona tabela.