W piguŁce
Domowe żywienie dojelitowe dzieci
Małgorzata Matuszczyk, Michał Szczepański, Anna Janowska, Anna Rybak, Jarosław Kierkuś
Słowa kluczowe
żywienie dojelitowe w warunkach domowych, wskazania, powikłania, organizacja, monitorowanie
Wprowadzenie
Wysoka jakość i poziom bezpieczeństwa, jakim może poszczycić się nowoczesne leczenie żywieniowe, to efekt pracy i doświadczeń wielu specjalistów z całego świata. Rozwój tej metody terapii ma bardzo długą historię i, choć trudno w to uwierzyć, jej początki sięgają już czasów antycznych – w starożytnym Egipcie i Grecji u chorych z zaburzeniami połykania stosowano żywienie doodbytnicze z wykorzystaniem pokarmów płynnych (tj. wina, mleka, bulionów i zup zbożowych). Przełom w zakresie żywienia dojelitowego przyniósł rok 1598 i pierwsze próby podaży płynnych posiłków bezpośrednio do przewodu pokarmowego przez specjalnie skonstruowane, puste w środku rurki.1,2
Wiedza zdobyta w ciągu wielu lat badań i doświadczeń w poszukiwaniu optymalnej metody podaży, ewolucja składu i rodzaju pokarmów podawanych bezpośrednio do przewodu pokarmowego oraz dynamiczny postęp technologiczny w zakresie sprzętu stosowanego w żywieniu dojelitowym pozwoliły uczynić tę metodę terapii łatwiejszą i bezpieczniejszą. Obecnie dostępność szerokiej gamy diet przemysłowych i wyspecjalizowanego sprzętu oraz wzrastająca liczba odpowiednio wyszkolonego personelu pozwalają efektywnie żywić drogą dojelitową chorych w różnym wieku, z różnymi problemami.3
Ostatnie dekady to także czas znacznego postępu w zakresie żywienia dojelitowego w warunkach domowych (home enteral nutrition, HEN) – terapii przewidzianej dla chorych wymagających żywienia dojelitowego i niewymagających jednocześnie stałej hospitalizacji. Pierwsze przypadki leczonych w ten sposób chorych odnotowano już we wczesnych latach 70. XX wieku w Stanach Zjednoczonych i Kanadzie – od tego momentu HEN zaczęto rozwijać stopniowo także w innych częściach świata, głównie w Europie Zachodniej.4 Zdecydowany wzrost popularności HEN to jednak ostatnie 20 lat, tj. od momentu zapoczątkowania w wielu krajach całkowitej refundacji kosztów żywienia dojelitowego w warunkach domowych.5
W Polsce, w związku z wysokimi kosztami leczenia, jeszcze do niedawna stosunkowo rzadko podejmowano decyzję o żywieniu dojelitowym chorych w warunkach domowych. Od 2007 roku procedura ta jest refundowana przez Narodowy Fundusz Zdrowia, co pozwoliło na znaczy postęp w prowadzeniu tego rodzaju leczenia.6 W związku z tym oraz biorąc pod uwagę doniesienia z ośrodków zagranicznych opisujące liczne pozytywne rezultaty wynikające z wdrożenia tego rodzaju terapii,7-10 można zadać sobie pytanie: dlaczego na taki krok zdecydowano się w Polsce tak późno? Nie ulega wątpliwości, iż w ciągu minionych 5 lat stale i dynamicznie wzrasta w naszym kraju liczba osób żywionych w programie HEN, a także liczba ośrodków oferujących ten rodzaj świadczenia. Trzeba tu podkreślić, że znaczną część w tej grupie stanowią dzieci. Wciąż jednak istnieją w Polsce regiony, w których brakuje ośrodków wyspecjalizowanych w prowadzeniu tego typu terapii u dzieci. Obecnie całkowita liczba dzieci objętych w Polsce HEN nie jest znana. Ostatni zbiorczy raport pochodzi z 31 grudnia 2010 roku, kiedy żywienie dojelitowe w warunkach domowych stosowano u 525 dzieci – w tymże roku od stycznia do końca grudnia odnotowano 21% wzrost liczby dzieci objętych HEN, w przeliczeniu liczba ta wzrosła z 11,34 do 13,75 chorych/1 000 000 mieszkańców.4 Wskaźnik ten wciąż jest jednak znacząco niższy niż w innych krajach: na przykład 48,23/1 000 000 mieszkańców w niektórych regionach Włoch8 czy 95,6/1 000 000 w Wielkiej Brytanii,9 co wskazuje na ciągłą potrzebę szerzenia w naszym kraju wiedzy na temat przebiegu tego rodzaju terapii u dzieci.
W związku z tym w pracy przedstawiono aspekty związane z opieką nad dziećmi leczonymi w programie żywienia dojelitowego w warunkach domowych, z uwzględnieniem zasad kwalifikacji chorych oraz organizacji, przebiegu i monitorowania tego rodzaju terapii.
Kwalifikacja, wskazania
Według ESPGHAN Committee on Nutrition termin żywienie dojelitowe obejmuje zarówno żywienie przez zgłębnik bezpośrednio do żołądka lub jelita, jak i podawanie specjalistycznych suplementów diety drogą doustną.11 W Polsce, zgodnie z definicją zawartą w „Standardach żywienia pozajelitowego i dojelitowego”, za żywienie dojelitowe uznaje się podawanie diet przemysłowych do przewodu pokarmowego wyłącznie drogą inną niż doustna.12 Żywienie dojelitowe wskazane jest u chorych z co najmniej częściowo sprawnym przewodem pokarmowym, u których nie ma możliwości pokrycia zapotrzebowania na energię i składniki odżywcze drogą doustną. U dzieci taki sposób żywienia stosowany jest także jako jedna z form leczenia niektórych schorzeń, takich jak mukowiscydoza, choroba Leśniowskiego-Crohna czy nietolerancje pokarmowe.11

Tabela 1. Schorzenia, w przebiegu których należy rozważyć włączenie leczenia żywieniowego u dzieci11
Znaczna część dzieci żywionych dojelitowo w warunkach szpitalnych może z powodzeniem kontynuować terapię w domu. Zgodnie z definicją zawartą w załączniku nr 4F do Zarządzenia 68/2011/DSOZ Prezesa Narodowego Funduszu Zdrowia z dn. 18.11.2011 r. żywienie dojelitowe w warunkach domowych polega na podawaniu białka lub źródeł białka, tłuszczów, węglowodanów, elektrolitów, witamin, pierwiastków śladowych i wody przy użyciu diet innych niż naturalne, w sposób inny niż doustnie (przetoka odżywcza, zgłębnik wprowadzony do żołądka, dwunastnicy lub jelita cienkiego), wykonywane w domu chorego wraz z kompleksową opieką nad chorym wynikającą z choroby podstawowej i prowadzonego leczenia.13 Główną zaletą HEN w stosunku do leczenia w warunkach szpitalnych jest zapewnienie choremu większej niezależności oraz normalnego funkcjonowania w życiu rodzinnym i często także społecznym.11 Nie bez znaczenia jest tutaj aspekt ekonomiczny – całkowity koszt utrzymania chorego wymagającego żywienia dojelitowego w warunkach domowych jest o 70-80% niższy niż w szpitalu.13 Aby prowadzić żywienie dojelitowe w warunkach domowych w sposób bezpieczny i skuteczny, kluczowe jest jednak spełnienie kilku istotnych kryteriów, które opisano szerzej w kolejnych podrozdziałach.12
Kwalifikacja do HEN zawsze odbywa się w warunkach szpitalnych. Zanim chory zostanie objęty programem żywienia dojelitowego w warunkach domowych, w pierwszej kolejności należy odpowiedzieć na pytanie: czy wymaga on w ogóle takiej terapii? W pediatrii decyzja o konieczności włączenia żywienia dojelitowego dyktowana jest przede wszystkim stanem klinicznym dziecka. Istnieje jednak grupa schorzeń, w przebiegu których rozpoczęcie żywienia dojelitowego może być konieczne (tab. 1).
W Polsce, zgodnie z opublikowanym w 2010 roku rejestrem dzieci żywionych dojelitowo w warunkach domowych, najczęstszym wskazaniem do rozpoczęcia takiej terapii są: wady o podłożu neurologicznym (64,2%), w tym mózgowe porażenie dziecięce (31,2%), encefalopatia niedokrwienno-niedotlenienieniowa (9,9%), rdzeniowy zanik mięśni (8,4%), dystrofia mięśni (1,1%) oraz inne schorzenia neurologiczne (13,5%).4 Pozostaje to w zgodzie z doniesieniami z innych krajów, gdzie schorzenia neurologiczne także stanowią najczęstszą przyczynę wdrożenia żywienia dojelitowego u dzieci objętych programem HEN: 35% we Francji,7 50% we Włoszech,8 28,23% chorych w Hiszpanii.10 Wśród pozostałych wskazań wymienionych w raporcie z 2010 r. znalazły się: wady wrodzone o podłożu genetycznym (17,7%), zespół krótkiego jelita (0,2%), choroby zapalne jelit (0,6%), inne schorzenia gastroenterologiczne (5%), mukowiscydoza (3,8%), przewlekła niewydolność nerek (2,9%), przewlekła niewydolność wątroby (0,2%), choroby nowotworowe (1%), zespoły wad wrodzonych (2,1%), wrodzone wady serca (0,8%) oraz zaburzenia metaboliczne (1,7%).4
Niezależnie od choroby podstawowej przed zakwalifikowaniem dziecka do żywienia dojelitowego zawsze należy się upewnić, czy nie ma możliwości skutecznego i bezpiecznego odżywiania drogą doustną.12 Trzeba w tym miejscu podkreślić, iż niedożywienie jest częstym wskazaniem lub jednym ze współwystępujących problemów (jako wynik choroby podstawowej) u chorych kwalifikowanych do HEN.14 Co więcej, analizy pokazują, że koszty terapii niedożywienia są bardzo wysokie i dlatego, niezależnie od wielu korzyści dla zdrowia chorego, znacznie taniej jest zapobiegać, niż leczyć niedożywienie i jego następstwa.2 Wśród przyczyn niedożywienia u dzieci wyróżnia się: zwiększone zapotrzebowanie energetyczne wynikające z niektórych schorzeń (tj mukowiscydozy, marskości wątroby, cholestazy, nadczynności tarczycy czy chorób nowotworowych), zmniejszone spożycie składników odżywczych z dietą (spowodowane nieprawidłowościami w budowie/funkcjonowaniu przewodu pokarmowego, zaburzeniami natury psychologicznej skutkującymi osłabieniem/brakiem apetytu, częstymi hospitalizacjami, nawracającymi zakażeniami oraz nieprawidłowym zbilansowaniem diety czy brakiem akceptacji sensorycznej diet leczniczych) oraz zaburzenia trawienia i wchłaniania składników odżywczych u dzieci cierpiących na schorzenia przewodu pokarmowego.15
Co więcej, w związku z szybkim tempem wzrastania i co za tym idzie zwiększonym zapotrzebowaniem na energię w przeliczeniu na kilogram masy ciała, dzieci stanowią grupę najbardziej narażoną na ryzyko rozwoju niedożywienia w sytuacjach, kiedy zostaje zachwiana równowaga między zdolnością do wykorzystania składników odżywczych a zapotrzebowaniem organizmu. Wykazano, że przewlekłe niedożywienie u dzieci może prowadzić do wielu poważnych konsekwencji, w tym zaburzeń rozwoju psychosomatycznego, odbudowy komórek i tkanek, rozwoju ośrodkowego układu nerwowego oraz funkcjonowania systemu immunologicznego. Znaczenie ma tutaj także okres rozwoju dziecka, w którym zostaje rozpoznane niedożywienie – w wieku noworodkowym i niemowlęcym tempo rozwoju jest bowiem najszybsze, ponad to jest to okres kształtowania ośrodkowego układu nerwowego. W związku z tym im młodsze dziecko, tym poważniejsze są skutki niedożywienia. Z tych względów u dzieci szczególne znaczenie ma wczesne rozpoznanie niedożywienia oraz wdrożenie dobranej odpowiednio do potrzeb dziecka interwencji żywieniowej.15
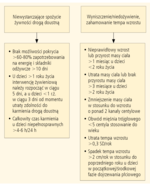
Decyzja o konieczności rozpoczęcia żywienia dojelitowego często nie jest łatwa i jednoznaczna, szczególnie w pediatrii. Dlatego w jej podejmowanie powinni być zaangażowani specjaliści z kilku różnych dziedzin, w tym lekarz, dietetyk, neurologopeda, nierzadko także psycholog.11 Kluczowym zadaniem wielodyscyplinarnego zespołu jest identyfikacja chorych niedożywionych/z grupy ryzyka rozwoju niedożywienia oraz w dalszej kolejności wdrożenie dostosowanego do potrzeb postępowania – modyfikacji żywienia drogą doustną/leczenia żywieniowego.11,12 Rozpoznawanie niedożywienia u dzieci wymaga dokładnej oceny stanu odżywienia. Ocena ta powinna obejmować pomiary antropometryczne oraz badania biochemiczne. Do podstawowych wskaźników antropometrycznych należą: masa ciała, wzrost, grubość fałdów skórnych oraz wartość wskaźnika masy ciała (body mass index, BMI). Należy tu podkreślić, że u dzieci wartości te zawsze należy odnieść do siatek centylowych15 – obecnie dzięki siatkom opracowanym przez ekspertów WHO istnieje możliwość odniesienia BMI do siatek centylowych u dzieci już od pierwszych miesięcy życia. Uzupełnieniem oceny stanu odżywania są wskaźniki biochemiczne, a do najbardziej miarodajnych parametrów u dzieci zalicza się oznaczenia: albumin, prealbumin, transferyny, witamin i pierwiastków śladowych, białka wiążącego retinol oraz czynnika IGF1.15
Do oceny możliwości przyjmowania pokarmu drogą doustną niezbędny jest dietetyk, który przeprowadzi analizę aktualnie stosowanej diety, w tym analizę ilościową (podaż energii i składników odżywczych w diecie oraz odniesienie tych wartości do właściwych dla wieku i płci zalecanych norm i wartości) i jakościową (ocenę wielkości porcji, doboru produktów, składu posiłków oraz ich rozkładu w ciągu dnia).15 Celem takiego postępowania jest przede wszystkim udzielenie odpowiedzi na pytanie: jaki odsetek dziennego zapotrzebowania chory pokrywa z posiłkami spożywanymi doustnie oraz czy istnieje możliwość modyfikacji diety tak, aby podnieść jej wartość odżywczą do poziomu pokrywającego minimum 75% zapotrzebowania na energię i składniki odżywcze. W sytuacji stwierdzenia braku takiej możliwości i podjęcia decyzji o konieczności włączenia terapii żywieniowej analiza aktualnie stosowanej diety będzie także podstawą do opracowania wstępnego planu żywienia dojelitowego pod kątem doboru diety, jej ilości, metody podaży oraz wielkości podawanych porcji. W niektórych przypadkach (np. u chorych ze schorzeniami neurologicznymi lub u dzieci urodzonych przedwcześnie) nieoceniona jest także pomoc neurologopedy, który odpowie na pytanie, czy karmienie drogą doustną jest bezpieczne (wideofluoroskopowa ocena aktu połykania) i w przypadku odpowiedzi twierdzącej, oceni także, czy technika karmienia i możliwości dziecka są na tyle dobrze rozwinięte, że istnieje możliwość efektywnego karmienia wyłącznie drogą doustną (obecnie lub w niedalekiej przyszłości).