IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Wady postawy – obserwować czy leczyć? Część 1
dr n. med. Tomasz Guszczyn
prof. dr hab. n. med. Janusz Popko
Wprowadzenie
Postawa ciała jest to sposób utrzymywania poszczególnych jego elementów względem siebie i głównej osi. Jest ona zależna od układu kostno-stawowego, mięśniowego i nerwowego. Wystąpienie patologii w tych układach będzie prowadziło do powstania wady postawy, czyli zaburzenia przestrzennego ukształtowania ciała, niekorzystnego dla organizmu. Zmiany w układzie kostno-stawowym są przyczyną trwałych deformacji. Patologie tkanki mięśniowej i nerwowej mogą wtórnie doprowadzać do zniekształceń kostno-stawowych.1
Pojęcie postawa ciała ma charakter funkcjonalny, zaś budowa ciała jest elementem strukturalnym. Mimo różnych definicji nie można analizować postawy z pominięciem budowy ciała; postawa jest ściśle uzależniona od budowy ciała. Ta zależność rodzi poważne konsekwencje terapeutyczne. Przyjęło się przekonanie, że prawidłową postawę można wyrobić przez oddziaływania poprawiające napięcie układu mięśniowego zapewniającego wyprostowaną sylwetkę. To postępowanie może być skuteczne tylko pod warunkiem prawidłowej budowy ciała. Dlatego też analizę wad postawy należy rozpoczynać od badania budowy ciała.1
Problem wad postawy, często występujący w praktyce lekarza rodzinnego i pediatry, jest kontrowersyjny i nie do końca zdefiniowany. Często deformacje, które są wariantem fizjologicznym dla wieku, myli się z patologią i niepotrzebnie leczy. Z drugiej strony malejąca aktywność sportowa dzieci wpływająca negatywnie na rozwój narządu ruchu może zwiększyć częstość występowania wad postawy. Wpływ aktywności fizycznej jest szczególnie istotny w przypadku wad zależnych od układu mięśniowego. Zaburzenia napięcia mięśniowego, a szczególnie jego asymetria, mogą w ciągu kilku miesięcy doprowadzić do powstania przykurczów więzadeł, ścięgien i mięśni, które po kilku latach doprowadzą do trwałych zmian strukturalnych w układzie kostno-stawowym.
Wady postawy nie są jednorodną grupą chorób. Pod tym pojęciem kryje się wiele różnych schorzeń, których jednym z objawów może być wadliwa sylwetka. Do najczęstszych chorób powodujących wadę postawy zaliczamy: kręcz szyi, klatkę piersiową kurzą i lejkowatą, zaburzenia krzywizn kręgosłupa (w tym skoliozę), deformacje osi kończyn dolnych, asymetrię długości kończyn dolnych oraz wady stóp. W części pierwszej artykułu zostaną omówione wady kończyn dolnych, w drugiej deformacje kręgosłupa oraz klatki piersiowej.
Zaburzenia osi kończyn dolnych
Do zaburzeń osi kończyn dolnych należą deformacje w płaszczyźnie czołowej i horyzontalnej. Aby prawidłowo rozpoznać deformację, należy znać normy dla poszczególnych przedziałów wieku.
Zaburzenia osi kończyn dolnych w płaszczyźnie czołowej
Do deformacji w płaszczyźnie czołowej zaliczamy dwa przeciwstawne zaburzenia: koślawość i szpotawość kolan.
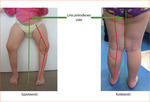
Koślawość to odchylenie kątowe, w którym dystalne ramię ustawione jest bocznie od linii pośrodkowej ciała (w przypadku kolan deformacja typu X). Szpotawość zaś to odchylenie kątowe, w którym dystalne ramię ustawia się przyśrodkowo w kierunku linii pośrodkowej ciała (ryc. 1).
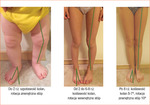
Prawidłowo do 18-24 miesiąca życia obserwujemy fizjologiczną szpotawość kolan, która około 2 roku życia ulega pełnej korekcji i przechodzi w koślawość mającą swój szczyt około 4 roku życia. Około 7 roku życia dochodzi do ostatecznego wykształcenia się osi kończyn w płaszczyźnie czołowej (ryc. 2). Za fizjologiczną szpotawość uważa się deformację symetryczną, dotyczącą zarówno kości udowej, jak i piszczelowej, występującą do 2 roku życia. Wskazane są obserwacja pacjenta i badanie kliniczne co 4-6 miesięcy.2