Chirurgia trzustki
Postępy w chirurgicznym leczeniu raka trzustki
dr hab. n. med. prof. IMDiK PAN Marek Durlik, lek. Magdalena Derejska
Podstawową metodą leczenia chorych na raka trzustki jest operacja polegająca na doszczętnym usunięciu nowotworu. Coraz większe doświadczenie chirurgów i doskonalsze możliwości techniczne pozwalają na wykonywanie rozległych resekcji bez zwiększania odsetka powikłań.
Rak trzustki stanowi w Polsce około 4% wszystkich nowotworów złośliwych u mężczyzn oraz około 5% u kobiet i jest odpowiednio siódmą i ósmą przyczyną ich zgonów z powodu nowotworów złośliwych. Wśród guzów części egzokrynnej 80-90% to raki gruczołowe. Pozostałe nowotwory złośliwe trzustki rozpoznaje się stosunkowo rzadko.
Rak trzustki nadal jest nowotworem o wyjątkowo złym rokowaniu. Standaryzowane współczynniki zachorowalności na raka trzustki są w populacji światowej praktycznie równe współczynnikom umieralności, co w piśmiennictwie jest określane mianem zespołu lustrzanego odbicia (mirror syndrome). Duży odsetek zgonów jest spowodowany późnym występowaniem objawów raka trzustki, a zatem późnym ustaleniem rozpoznania, jak również szybkim powstawaniem przerzutów i słabą odpowiedzią nowotworu na radio- i chemioterapię, co wynika z jego biologii. Leczenie operacyjne jest wprawdzie jedyną zaakceptowaną metodą postępowania stwarzającą szansę na 5-letnie przeżycie, ale resekcyjnych jest nadal mniej niż 20% raków trzustki. Około 65% raków gruczołowych lokalizuje się w głowie lub wyrostku haczykowatym trzustki, 15% w obrębie trzonu lub ogona, a w 20% proces zajmuje rozlegle narząd. Standardową metodą leczenia chorych na raka głowy lub wyrostka haczykowatego trzustki pozostaje pankreatoduodenektomia sposobem Whipple’a. Modyfikacje tej metody pozwalające na zachowanie odźwiernika nie wpływają na odległe wyniki onkologiczne. Sposób przeprowadzenia pankreatoduodenektomii zależy od operującego chirurga, a także od miejscowego zaawansowania nowotworu. Wyniki wielu analiz retrospektywnych potwierdzają, że najważniejszym czynnikiem pozwalającym przewidzieć przeżycie jest osiągnięcie marginesów resekcji wolnych od nacieku raka. Odsetek 5-letnich przeżyć wśród chorych operowanych z powodu tego bardzo agresywnego nowotworu sięga zaledwie około 4%.
Wyzwania czekające obecnie na chirurgów to:
1. Leczenie chorych na zaawansowane nowotwory trzustki, wykorzystanie przy tym technik rekonstrukcji naczyniowych.
2. Zastosowanie neoadiuwantowej chemioterapii u chorych na nowotwory uznane za pierwotnie nieresekcyjne.
3. Ocena znaczenia poszerzonej limfadenektomii.
4. Całkowite wycięcie zaotrzewnowej tkanki położonej poza trzustką jako postępowanie standardowe w leczeniu chorych na raka głowy trzustki.
5. Leczenie chorych na nowotwory trzustki z przerzutami do wątroby.
6. Wykorzystanie technik małoinwazyjnych w chirurgii nowotworów trzustki.
Leczenie chorych na zaawansowane nowotwory trzustki z wykorzystaniem technik rekonstrukcji naczyniowych
Najważniejszym celem w leczeniu chorych na raka gruczołowego trzustki zawsze było jego doszczętne usunięcie. Od dawna guzy trzustki dzielono na resekcyjne i nieresekcyjne. W ostatnim dwudziestoleciu wzrosło znaczenie chemioterapii lub chemioradioterapii poprzedzającej operację. W połączeniu z wykorzystaniem technik rekonstrukcji naczyniowych pozwoliło to na doszczętne usuwanie nowotworów uznawanych dawniej za nieresekcyjne. W MD Anderson Cancer Center wprowadzono pojęcie nowotworów o granicznej resekcyjności (borderline tumors). Rak trzustki we wczesnym stadium zaawansowania jest z reguły nowotworem klinicznie niemym, a objawy pojawiają się dopiero z chwilą naciekania okolicznych tkanek lub powstania przerzutów odległych. U większości chorych zgłaszających się z powodu objawów raka trzustki jest on już w zaawansowanym stadium w chwili ustalenia rozpoznania. W chirurgii raka trzustki największą wagę przywiązuje się obecnie do opracowania działań zmierzających do osiągnięcia doszczętności resekcji (R0) guzów mimo ich miejscowego zaawansowania.
Definicja guzów o granicznej resekcyjności stale ewoluuje. Obecne wytyczne chirurgicznego leczenia chorych na miejscowo zaawansowane nowotwory trzustki opierają się na opublikowanych w 2013 r. zaleceniach National Comprehensive Cancer Network (NCCN) (tab. 1) oraz wytycznych MD Anderson Cancer Center w Teksasie. Są one zbliżone, ale definicja z MD Anderson Cancer Center wydaje się precyzyjniejsza. Za granicznie resekcyjny uznaje się nowotwór trzustki, który w badaniach obrazowych spełnia co najmniej jedno z następujących kryteriów:
- przylega do żyły krezkowej górnej i (lub) żyły wrotnej, zajmując co najmniej 180° ich obwodu
- zaciska światło żyły wrotnej i (lub) żyły krezkowej na takim odcinku, że nadal jest możliwa rekonstrukcja tych naczyń
- przylega do tętnicy krezkowej górnej, zajmując mniej niż 180° jej obwodu
- przylega do tętnicy wątrobowej wspólnej na odcinku tak krótkim, że możliwa jest jej rekonstrukcja
- przylega do pnia trzewnego, zajmując 180° jego obwodu.
Obecnie obowiązujące zasady postępowania diagnostyczno-terapeutycznego z uwzględnieniem resekcyjności guza powinno się ustalać na podstawie wyników konsultacji wielodyscyplinarnych w ośrodkach najwyższej referencyjności, z dużym doświadczeniem w leczeniu chorych na raka trzustki. Zespół specjalistów pracujących w takich ośrodkach, złożony nie tylko z chirurgów, lecz również radiologów, onkologów, radioterapeutów i patomorfologów, zapewnia dobór postępowania odpowiedni dla każdego pacjenta. Tylko takie podejście do leczenia chorych na raka trzustki pozwala na osiągnięcie zadowalających wyników odległych, nawet jeśli nowotwór jest zaawansowany miejscowo.
Istotne znaczenie ma także dostęp do nowoczesnych technik obrazowania umożliwiających właściwą ocenę zmiany przed operacją. Trójfazowa tomografia komputerowa jamy brzusznej pozostaje najlepszym narzędziem we wstępnej diagnostyce raka trzustki oraz ocenie stopnia jego zaawansowania. Dokładność wielorzędowej tomografii komputerowej wykorzystującej techniki rekonstrukcji trójwymiarowych w ocenie resekcyjności nowotworu przekracza 80%. Najlepszą ocenę uzyskuje się dzięki połączeniu kilku nowoczesnych metod obrazowania narządów, takich jak wielorzędowa TK, ultrasonografia endoskopowa, rezonans magnetyczny, a zwłaszcza cholangiopankreatografia MR. Podczas endoskopowego badania ultrasonograficznego można też pobrać wycinki tkankowe lub wykonać biopsję aspiracyjną cienkoigłową. Wielorzędowa TK i MR pozwalają na ocenę naciekania naczyń, stanu węzłów chłonnych i wykrycie nawet niewielkich przerzutów (o średnicy 3-5 mm).
Wyzwaniem dla współczesnej chirurgii są przede wszystkim guzy o granicznej resekcyjności według kryteriów NCCN. Dotychczas nie ustalono jednoznacznie optymalnego sposobu postępowania z chorymi na nowotwory tego typu. Należy wybrać między neoadiuwantową chemioradioterapią a pierwotnym leczeniem chirurgicznym, polegającym na wykonaniu tzw. rozszerzonej resekcji. Obejmuje ona resekcje naczyń, wycięcie przerzutów, poszerzoną limfadenektomię, a w razie konieczności resekcje wielonarządowe.
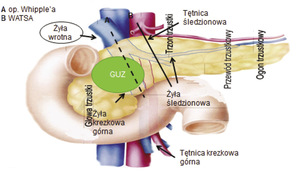
Brakuje wprawdzie badań z randomizacją, ale wyniki kolejnych badań dowodzą, że u chorych na zaawansowane nowotwory trzustki naciekające żyłę wrotną, żyłę krezkową górną i końcowy odcinek żyły śledzionowej leczenie operacyjne może zwiększyć odsetek 5-letnich przeżyć do 23%, pod warunkiem osiągnięcia całkowitej doszczętności – resekcji R0. Coraz większe doświadczenie chirurgów oraz doskonalsze możliwości techniczne pozwalają na wykonywanie rozległych resekcji bez znamiennego statystycznie zwiększenia częstości występowania powikłań okołooperacyjnych, co potwierdzono w licznych analizach retrospektywnych. W trakcie klasycznej operacji Whipple’a trudność techniczną sprawia usunięcie guza głowy trzustki naciekającego żyłę krezkową górną, żyłę wrotną i końcowy odcinek żyły śledzionowej, ponieważ nie można przeciąć trzustki typowo, czyli na granicy głowy i trzonu. Zaleca się wówczas wykonanie zmodyfikowanej pankreatoduodenektomii zwanej procedurą WATSA (Whipple at the Splenic Artery) (ryc. 1).