Akromegalia i gigantyzm
Nadmiar hormonu wzrostu u osób dorosłych jest przyczyną akromegalii. Najczęściej (> 90 proc. przypadków) związany jest on z obecnością guza przysadki wydzielającego hormon wzrostu (GH). Nadmiar GH przed zarośnięciem chrząstek przynasadowych (przed ukończeniem wzrastania) powoduje gigantyzm.[9]
U pacjentów z akromegalią dochodzi do przerostu i deformacji struktur kostnych oraz tkanek miękkich. Powiększenie narządów wewnętrznych i związane z tym powikłania (nadciśnienie tętnicze, choroba niedokrwienna serca, cukrzyca, choroba zwyrodnieniowa stawów, zespół bezdechu sennego, zwiększone ryzyko zachorowania na nowotwory złośliwe i in.) w głównej mierze decydują o rokowaniu.
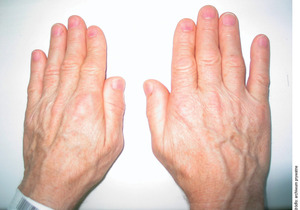
Pacjenci zgłaszają się do lekarza jednak najczęściej z powodu zmian w wyglądzie zewnętrznym. Sygnalizują powiększenie dłoni i stóp (za małe buty, rękawiczki, pacjenci nie potrafią zacisnąć pięści, fot. 9).[1,9]
W badaniu głowy zwraca uwagę uwydatnienie guzów czołowych, a także powiększenie i wysunięcie do przodu żuchwy, co z kolei powoduje poszerzenie szpar międzyzębowych i nieprawidłowy zgryz.[9] Skóra pacjentów z akromegalią jest pogrubiała i mało elastyczna, często tworzy fałdy. Powiększeniu ulegają również nos, łuki brwiowe, powieki, warga dolna i język. Pogłębiają się zmarszczki czołowe i bruzdy nosowo-wargowe. Zmiany te sprawiają, że twarz pacjentów z akromegalią przybiera typowy, surowy wyraz.[1,3]
Wzmożona czynność gruczołów skórnych często jest przyczyną zmian łojotokowych (w tym powstawania brodawek łojotokowych) oraz bardzo charakterystycznej zwiększonej potliwości.[1] Rozrost tkanki łącznej włóknistej przyczynia się do częstszego występowania włókniaków skóry.[3] Paznokcie stają się grube i twarde.[3]
W przypadku rozwijającej się insulinooporności u pacjentów z akromegalią można obserwować rogowacenie ciemne.[3] U chorych z cukrzycą może dochodzić do rozwoju typowych dla tej choroby zmian skórnych.
Leczenie przyczynowe akromegalii i gigantyzmu polega na usunięciu operacyjnym guza przysadki. Często wymagane jest również leczenie farmakologiczne (np. analogi somatostatyny), a niekiedy także radioterapia.
Hiperprolaktynemia
Zwiększone stężenie prolaktyny (PRL) w surowicy krwi powoduje zaburzenia w wydzielaniu LH i FSH, a w konsekwencji także hormonów płciowych. Hiperprolaktynemia może wystąpić na skutek nadmiernej produkcji PRL przez guza przysadki, ucisku na szypułę przysadki, ale także na skutek stosowanych leków, m.in. leków przeciwdepresyjnych, neuroleptyków.[10]
Skutkiem zwiększonego stężenia prolaktyny może być pojawienie się wydzieliny z brodawek sutkowych (mlekotoku).
U mężczyzn hiperprolaktynemia i związane z nią zmniejszenie stosunku stężenia testosteronu do estradiolu może spowodować utratę owłosienia płciowego i rozrost tkanki gruczołowej gruczołów piersiowych (ginekomastia).[10] Ginekomastię należy różnicować ze steatomastią, która związana jest ze zwiększeniem objętości tkanki tłuszczowej w okolicy gruczołów piersiowych.
Leczenie: leki dopaminergiczne (bromokryptyna, chinagolid, kabergolina).
GUZY NEUROENDOKRYNNE
Guz glukagonowy (glukagonoma)
Na skutek nadmiaru glukagonu u pacjentów obserwuje się redukcję masy ciała, biegunki. Dochodzi do rozwoju cukrzycy. Typowym objawem skórnym jest pełzający rumień nekrotyczny charakteryzujący się bolesną i polimorficzną osutką skórną.[3,11] W pierwszym etapie występują rumieniowe zmiany plamkowo-grudkowe, które następnie ulegają wyraźnemu ograniczeniu i złuszczaniu. Następnie dochodzi do powstawania pęcherzyków i krost, które po pęknięciu pozostawiają blizny. Choroba przebiega z okresami remisji i zaostrzeń. Pierwsze objawy najczęściej pojawiają się w okolicach pachwin, krocza, pośladków, a następnie rozszerzają się na skórę kończyn dolnych. Ewolucja zmian skórnych trwa zazwyczaj ok. 7 dni. Często ulegają one zakażeniu Candida albicans lub Staphylococcus aureus.[3]
Dodatkowo niekiedy obserwuje się zapalenie kącików ust, języka i błony śluzowej.
Leczenie: Operacyjne usunięcie guza. Pełzający rumień nekrotyczny najczęściej ustępuje w ciągu kilku dni po zabiegu.