IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Epidemiologia
Ostre zapalenie nosa i zatok przynosowych jest jedną z najczęstszych przyczyn wizyt lekarskich w praktyce ogólnej. Szacuje się, że u dorosłych występuje 2-5 epizodów wirusowego OZNZP rocznie, a u dzieci w wieku szkolnym nawet 7-10 epizodów rocznie. Jeśli przyjmiemy, że przypadki ostrego zapalenia zatok w Europie występują u 1-2% populacji, to dla Polski otrzymamy liczbę 4-8 mln chorych rocznie.6
Zasadniczą rolę w ostrym zapaleniu nosa i zatok przynosowych odgrywają wirusy. Są one dominującym czynnikiem wywołującym zakażenia górnych dróg oddechowych, określane powszechnie jako przeziębienia. Opisano ponad 100 typów immunologicznych wirusów (ryno- i orbitowirusy, wirusy RS, grypy i paragrypy, adenowirusy, koronawirusy), z których większość nie pozostawia po zakażeniu odporności. Wirusy trafiają do jam nosa przenoszone na powierzchni rąk, drogą kropelkową lub spływają wraz ze łzami, a następnie – wykorzystując transport śluzowo-rzęskowy – przesuwają się do części nosowej gardła, u dzieci w rejon migdałka gardłowego, gdzie rozwija się miejscowe zakażenie i uwalniają się mediatory reakcji zapalnej.9 Infekcje wirusowe bezpośrednio lub za pośrednictwem metabolitów procesu zapalnego uszkadzają na dłuższy czas transport śluzowo-rzęskowy, zwłaszcza na poziomie kompleksu ujściowo-przewodowego. Dzieje się tak wskutek zachodzenia różnych procesów, m.in. zwiększenia lepkości śluzu, ale najważniejszym czynnikiem sprawczym jest zmniejszenie liczby komórek rzęsatych, osiągające maksimum około tygodnia po infekcji (pozostaje około 5% komórek rzęsatych). W zachowanych komórkach sprawność ruchu rzęsek jest znacznie upośledzona. Wirusy grypy i adenowirusy dodatkowo uszkadzają nabłonek błony śluzowej jamy nosowej, podczas gdy rynowirusy i koronawirusy nie niszczą nabłonka. Objawy kliniczne infekcji wirusowej rozwijają się po 8-10 godzinach od wniknięcia wirusa i zwykle ustępują samoistnie u większości chorych w ciągu około 2 tygodni.
Zakażenie bakteryjne wikła tylko 0,5-2% wirusowych zakażeń zatok przynosowych, u małych dzieci odsetek ten zwiększa się do 5-10%. Ostre zapalenie zatok przynosowych powodowane jest w większości przypadków przez Streptococcus pneumoniae, Haemophiphilus influenzae i Moraxella catarrhalis, ostatnie głównie u dzieci.8, 10 Pozostałe drobnoustroje są odpowiedzialne za mniej niż 20% zakażeń bakteryjnych; należą do nich beztlenowce (głównie jako powikłanie po zabiegach stomatologicznych), Staphylocococcus aureus oraz paciorkowce inne niż pneumokoki (tab. 1).11
Tabela 1. Flora bakteryjna w ostrym zapaleniu zatok przynosowych u dorosłych i dzieci
|
Bakterie |
Dorośli (%) |
Dzieci (%) |
|
Streptococcus pneumoniae |
20-43 |
35-42 |
|
Haemophilus influenzae |
22-35 |
21-28 |
|
Moraxella catarrhalis |
2-10 |
21-28 |
|
Bakterie beztlenowe |
0-9 |
3-7 |
|
Streptococcus spp. |
3-9 |
3-7 |
|
Staphylococcus aureus |
0-8 |
0 |
|
Inne |
4 |
0 |
Obraz kliniczny
Początek choroby jest zwykle nagły, poprzedzony ostrym nieżytem błony śluzowej nosa lub zakażeniem wirusowym górnych dróg oddechowych. Choroba przebiega z ostro zaznaczonymi objawami – oprócz dolegliwości ze strony nosa i zatok przynosowych mogą występować objawy ogólne w postaci podwyższonej temperatury ciała, złego samopoczucia, rozbicia czy braku łaknienia.12 Bóle głowy mogą mieć różne nasilenie i jeżeli nie są związane z typowo zlokalizowaną reakcją zapalną ze strony chorej zatoki, mogą przybierać charakter bólów głowy bez wyraźnego umiejscowienia.
Wystąpienie objawów miejscowych oraz ich nasilenie wiążą się z obrzękiem błony śluzowej jam nosa i kompleksu ujściowo-przewodowego oraz blokadą ujść naturalnych zatok przynosowych. Chory uskarża się najczęściej na: upośledzenie drożności nosa, wyciek z nosa (śluzowy, śluzowo-ropny, ropny), spływanie wydzieliny po ścianie tylnej gardła, ból lub rozpieranie twarzy w okolicy zatoki objętej procesem zapalnym, ból zębów, osłabienie lub utratę powonienia.
W badaniu przedmiotowym laryngologicznym stwierdza się: obrzęk i zaczerwienienie błony śluzowej jam nosa, obrzęk skóry w okolicy nasady nosa oraz w okolicy powiek, wydzielinę śluzową, śluzowo-ropną lub ropną w jamach nosa, wydzielinę ropną wypływającą spod małżowiny nosowej środkowej po anemizacji błony śluzowej nosa, tkliwość policzka w badaniu palpacyjnym dołu nadkłowego (w zapaleniu zatoki szczękowej) lub pod wpływem ucisku górnej ściany oczodołu (w zapaleniu zatoki czołowej).13
Ostre zapalenie rozwija się z reguły w kilku zatokach równocześnie, co uwarunkowane jest bliskością ich naturalnych ujść. Na ogół zmiany zapalne występują w komórkach sitowych przednich, a następnie (w kolejności) w zatoce szczękowej, zatoce czołowej, komórkach sitowych tylnych, a najrzadziej w zatoce klinowej.12
Ból twarzy i uczucie rozpierania są najczęstszymi objawami, które skłaniają chorego, by zgłosił się do lekarza. W ostrym zapaleniu zatok ból najczęściej ma charakter ostry i kłujący, a jego umiejscowienie może wskazywać na prawdopodobne miejsce objęte procesem chorobowym. Ból lub ucisk w przyśrodkowym kącie oka, ból głowy wokół oczodołów lub w skroniach nasilający się w pozycji na wznak wskazuje na zapalenie komórek sitowych. Bolesność kości policzka po jednej stronie twarzy połączona z tkliwością palpacyjną ściany przedniej zatoki szczękowej, ból zębów lub w okolicy oczodołów, ból głowy w skroniach nasilający się przy uniesieniu głowy może świadczyć o zapaleniu zatoki szczękowej. Ciężki ból głowy zlokalizowany w okolicy czołowej, tkliwość przy ucisku górnej ściany oczodołu; ból nasilający się w pozycji na wznak może świadczyć o zapaleniu zatoki czołowej. Głęboko umiejscowiony ból występujący wieloogniskowo w różnych miejscach głowy lub w okolicy potylicznej promieniujący do okolicy czołowej, skroniowej, oczodołowej lub w kierunku szczytu czaszki nasilający się w pozycji na wznak, przy pochylaniu się do przodu lub przy próbie Valsalvy wskazuje na zapalenie zatoki klinowej.13,14
Diagnostyka
Rozpoznanie ostrego zapalenia zatok przynosowych można ustalić na podstawie wywiadu, badania przedmiotowego i – w wybranych przypadkach – diagnostyki obrazowej.
Dobrze zebrany wywiad, ze zwróceniem uwagi na przebyte infekcje kataralne nosa, rodzaj wydzieliny nosowej, jak również charakter i umiejscowienie bólów głowy, często może nasuwać podejrzenie ostrego zapalenia zatok przynosowych. Badanie przedmiotowe laryngologiczne, a zwłaszcza ocena jam nosa w rynoskopii przedniej lub w badaniu endoskopowym pozwala ocenić obrzęk błony śluzowej jam nosa oraz charakter wydzieliny wypływającej spod małżowiny nosowej środkowej.12 Rodzaj wydzieliny z nosa, a w szczególności jej ropny charakter nie stanowi kryterium różnicującego między zakażeniem wirusowym a bakteryjnym. Ponieważ zakażenie bakteryjne prawie zawsze poprzedza infekcja wirusowa, większe znaczenie ma ocena ewolucji zmian. Czas trwania objawów ostrego zapalenia zatok przynosowych powyżej 10 dni oraz pogorszenie stanu klinicznego po 5 dniach świadczy raczej o zakażeniu bakteryjnym.
Punkcja zatoki szczękowej
Wskazaniem do punkcji zatoki szczękowej jest silny ból w okolicy zajętej zatoki, brak poprawy w leczeniu przeciwbakteryjnym, powikłania oczne lub oczodołowe, ostre zapalenie zatok u osób z niedoborami odporności (konieczność pobrania materiału do badania bakteriologicznego).
W diagnostyce ostrego zapalenia jam nosa i zatok przynosowych nie zaleca się standardowo przeprowadzania badań mikrobiologicznych. Nie wykazano bowiem wpływu oceny mikrobiologicznej materiału uzyskanego z punkcji zatoki szczękowej czy wydzieliny pobranej spod małżowiny nosowej środkowej na skuteczność leczenia ostrego zapalenia zatok przynosowych.15
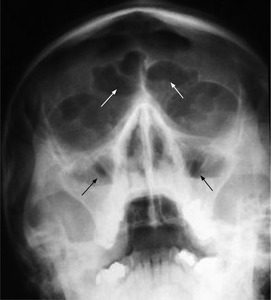
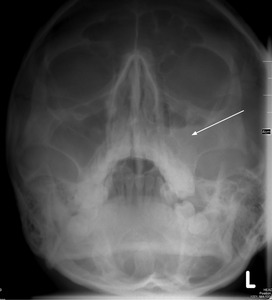
W diagnostyce ostrego zapalenia zatok przynosowych nie wykonuje się rutynowo badań obrazowych, zwłaszcza w przypadku niepowikłanego zapalenia zatok u chorego zgłaszającego się do lekarza pierwszego kontaktu. W dokumencie EPOS 2007 podkreślono, że dane z wyniku badania podmiotowego i przedmiotowego są o wiele bardziej przydatne niż informacje, które można uzyskać z oceny RTG zatok.6 Zdjęcia przeglądowe zatok przynosowych charakteryzują się bowiem bardzo małą czułością i swoistością w rozpoznawaniu ostrych zapaleń zatok przynosowych.5,16 Często uwidaczniają nieprawidłowości błony śluzowej zatok, co wskazuje na proces zapalny, ale nie na jego przyczynę (wirusową, bakteryjną czy alergiczną). Dotychczas przeglądowe radiogramy zatok wykonywano rutynowo w celu potwierdzenia lub wykluczenia zarówno ostrych, jak i przewlekłych stanów zapalnych zatok. Biorąc pod uwagę fakt, że proces zapalny toczy się zwykle jednocześnie w błonie śluzowej nosa i zatokach przynosowych, stwierdzenie w wywiadzie charakterystycznych dla zapalenia zatok objawów chorobowych, potwierdzonych w badaniu rynoskopowym lub endoskopowym jam nosa, jest wystarczającym warunkiem rozpoznania ostrego zapalenia zatok przynosowych.6,17 Radiogramy w projekcji potyliczno-bródkowej wg Watersa przydatne są praktycznie tylko w ocenie występowania bezpowietrzności lub poziomu płynu w zatoce szczękowej lub czołowej, jeśli w planach jest ewentualne wykonanie punkcji zatoki szczękowej (ryc. 2, 3).18