IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Sympozjum: choroby infekcyjne
Zachowawcze leczenie zapalenia wsierdzia
Elias Abrutyn, MD
Christopher H. Cabell, MD, MHS
Vance G. Fowler Jr, MD, MHS
Bruno Hoen, MD
José M. Miro, MD, PhD
Carlos A. Mestres, MD, PhD, FETCS
Daniel J. Sexton, MD
G. Ralph Corey, MD
W SKRÓCIE
Infekcyjne zapalenie wsierdzia (IZW) jest poważną, potencjalnie śmiertelną chorobą. Częstość jej występowania różni się w zależności od płci i czynników usposabiających. Paradoksalnie nie zmieniła tego lepsza opieka zdrowotna – częściowo ze względu na starzenie się populacji, a częściowo z powodu coraz częstszego wszczepiania sztucznych zastawek serca i innych urządzeń wewnątrzsercowych. Najważniejszymi aspektami leczenia infekcyjnego zapalenia wsierdzia są: wczesne rozpoznanie, identyfikacja mikroorganizmu i ocena jego lekowrażliwości oraz wczesne rozpoczęcie antybiotykoterapii. Co więcej, zasadnicze znaczenie zarówno dla rozpoznania, jak i oceny rokowania ma obrazowanie echokardiograficzne. Konieczna jest też wczesna ocena wskazań do leczenia chirurgicznego, a po rozpoczęciu leczenia – uważna ocena klinicznego przebiegu choroby w celu upewnienia się, że jest ono skuteczne. Dokładna obserwacja chorego umożliwia również szybkie wykrycie powikłań.
Wprowadzenie
Informacje na temat zapadalności na infekcyjne zapalenie wsierdzia (IZW) są ograniczone, ponieważ do oceny tej kwestii potrzebne są dokładne dane zebrane w dobrze zdefiniowanych populacjach. Hogevik i wsp.1 oszacowali, że zapadalność na IZW w Szwecji w latach 1984-88, po uwzględnieniu wieku i płci, wynosiła 5,9/100 tys. osobolat. Badacze z Filadelfii obliczyli łączną zapadalność w podobnym przedziale czasowym na 9,29/100 tys. osobolat, a po wykluczeniu przypadków związanych z dożylnym stosowaniem leków na 5,02/100 tys. osobolat.2 W 1991 r. naukowcy francuscy zbadali grupę stanowiącą prawie 25% całej populacji i stwierdzili, że nieskorygowana zapadalność wynosiła 2,24/100 tys. osobolat.3 W 1999 r. powtórzono to badanie i uzyskano podobny wynik: 3 przypadki na 100 tys. osobolat.4
Zapadalność na IZW zależy od wieku. Cytowani badacze francuscy 4 i inni stwierdzili, że zapadalność młodych osób jest mała, ale z wiekiem znacznie się zwiększa. Największą zapadalność, wynoszącą 14,5/100 tys. osobolat, stwierdzili wśród osób w wieku 70-80 lat. Również w Stanach Zjednoczonych zapadalność na IZW wśród osób w podeszłym wieku wydaje się duża. Jej związek z wiekiem wykazali badacze z Filadelfii.5 W innym badaniu łączna zapadalność wśród pacjentów objętych programem Medicare wynosiła w 1998 r. 20,4/100 tys. osobolat i była o 13,7% większa niż w podobnym badaniu przeprowadzonym w 1986 r.6
Zapadalność na IZW jest różna w zależności od płci i w dużym stopniu jest skorelowana z usposabiającymi czynnikami ryzyka. Zapalenie wsierdzia częściej występuje u mężczyzn niż u kobiet – w większości serii badań stwierdzono, że ponaddwukrotnie. Zapadalność na IZW wśród osób stosujących dożylnie leki jest znacznie większa niż w populacji ogólnej, a nawet większa niż u młodych dorosłych z reumatyczną chorobą serca. Również u pacjentów ze sztuczną zastawką serca oraz u pacjentów z wrodzonymi albo nabytymi strukturalnymi defektami zastawki aortalnej lub mitralnej zapadalność na IZW jest znacznie większa niż w populacji ogólnej. Na przykład zapalenie wsierdzia na sztucznej zastawce (PVE – prosthetic valve endocarditis) występuje u 1-4% pacjentów w ciągu pierwszego roku od wszczepienia protezy zastawki, a później z częstością ok. 1% rocznie. Często zapomina się, że IZW w wywiadzie wiąże się ze znacznym ryzykiem kolejnego epizodu.7
Zaskakujące może się wydawać, że w ciągu ostatnich 30 lat całkowita zapadalność na IZW się nie zmniejszyła, co tłumaczy się przeciwstawnymi trendami. Z jednej strony można by oczekiwać spadku zapadalności na IZW ze względu na znacznie rzadsze występowanie reumatycznej choroby serca w krajach uprzemysłowionych, postęp w stomatologii oraz większą dbałość o higienę jamy ustnej. Z drugiej jednak strony zapalenie wsierdzia obserwuje się u starszych pacjentów, u których występują – choć nie zawsze – takie czynniki ryzyka, jak niewydolność nerek, dożylne stosowanie leków, sztuczna zastawka serca lub inne urządzenie wewnątrzsercowe, np. defibrylator lub stymulator.4 Coraz częstsze stosowanie wszczepialnych urządzeń terapeutycznych jest przykładem, w jaki sposób rozwój medycyny może zwiększać ryzyko IZW.4 Wyniki wieloośrodkowego badania z udziałem pacjentów ze szpitalną bakteriemią, którym wcześniej wszczepiono sztuczną zastawkę serca, wskazują, że zakażenia wewnątrzszpitalne są istotną przyczyną IZW.8 PVE w następstwie bakteriemii stwierdzono u 18 (11%) spośród 171 pacjentów. Coraz więcej pacjentów jest też intensywnie leczonych w warunkach ambulatoryjnych. U wielu z nich występują takie same usposabiające czynniki ryzyka, jak u pacjentów hospitalizowanych. Zakażenia w tej populacji określa się mianem związanych z opieką zdrowotną (healthcare-associated endocarditis).9
Etiologia
Obecnie najczęstszą przyczyną IZW w wielu ośrodkach na całym świecie jest gronkowiec złocisty (Staphylococcus aureus), a nie paciorkowce.10 W niedawno opisanej prospektywnej, międzynarodowej kohorcie 1779 pacjentów z 16 krajów, u których rozpoznano jednoznacznie IZW zgodnie z kryteriami Duke, najczęstszym patogenem był S. aureus. Wiąże się to prawdopodobnie z coraz częstszym stosowaniem cewników wewnątrznaczyniowych oraz innych metod intensywnego leczenia,11 zwiększającą się częstością występowania przewlekłych chorób wymagających leczenia ambulatoryjnego, a także z dożylnym stosowaniem leków. W niektórych ośrodkach główną przyczyną IZW pozostają jednak paciorkowce zieleniące (Streptococcus viridans).12 Błąd w selekcji pacjentów (lub brak takiej selekcji) może wpływać na rozkład drobnoustrojów obserwowany w różnych badaniach.
We wspomnianym prospektywnym, wieloośrodkowym badaniu 83% przypadków IZW zostało wywołanych przez: S. aureus (32%), gronkowce koagulazoujemne (10,5%), paciorkowce zieleniące (18%), Streptococcus bovis (6,5%), enterokoki (11%) oraz inne paciorkowce (5%).10 Zapalenie wsierdzia z ujemnymi wynikami posiewów stanowiło 8% przypadków, a inne przyczyny, w tym pałeczki Gram-ujemne i bakterie z grupy HACEK, występowały rzadko, w sumie odpowiadając za kolejne 8% przypadków.12 Biorąc pod uwagę rozkład patogenów, skoncentrujemy się na leczeniu drobnoustrojów, które są szczególnie częste i wywołują 83% przypadków IZW.
Leczenie infekcyjnego zapalenia wsierdzia na naturalnej zastawce wywołanego przez S. aureus
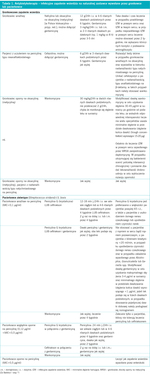
Tabela 1. Antybiotykoterapia – infekcyjne zapalenie wsierdzia na naturalnej zastawce wywołane przez gronkowce lub paciorkowce
American Heart Association (AHA) opublikowało niedawno zalecenia dotyczące schematów leczenia IZW (tab. 1).13 W przypadku IZW wywołanego przez S. aureus wrażliwy na metycylinę (MSSA) antybiotykiem z wyboru jest penicylina oporna na penicylinazę, np. nafcylina lub oksacylina [w Polsce klopkacylina – przyp. red.]. Stosowanie cefalosporyn pierwszej generacji, takich jak cefazolina, jest wskazane, jeżeli udokumentowano bądź podejrzewa się nadwrażliwość typu nienatychmiastowego na penicyliny lub kiedy penicyliny oporne na penicylinazę są niedostępne. Istnieją wątpliwości co do skuteczności cefazoliny wobec S. aureus, ale choć nie wiadomo, jakie znaczenie dla ogólnej praktyki klinicznej mają dane eksperymentalne14 oraz niepowodzenia w leczeniu, wielu, a może nawet większość, lekarzy stosuje ten lek w terapii poważnych zakażeń wywołanych przez S. aureus.15 IZW wywołane przez szczepy S. aureus wrażliwe na penicylinę jest dość rzadkie, a lekiem z wyboru w jego leczeniu jest penicylina krystaliczna (benzylopenicylina, penicylina G) w dużej dawce.16
Lekiem z wyboru u pacjentów z IZW wywołanym przez S. aureus oporny na metycylinę (MRSA), a także u pacjentów z IZW wywołanym przez MSSA, którzy wykazują nadwrażliwość typu natychmiastowego na antybiotyki b-laktamowe, jest wankomycyna.13,16 Pozostaje ona lekiem z wyboru, choć w niedawnych doniesieniach wykazano, że niektóre szczepy MRSA nie reagują na ten antybiotyk (nawet jeśli MIC, czyli minimalne stężenie hamujące, dla tych mikroorganizmów pozwala uznać je za wrażliwe na antybiotyk zgodnie ze standardowymi kryteriami).17,18 Kliniczne niepowodzenie leczenia wankomycyną wiązano z obecnością swoistego genu agr (accessory gene regulator) lub MIC wynoszącym co najmniej 1 µg/ml. Inne dane wskazują, że wankomycyna może być gorszym lekiem w terapii IZW wywołanego przez MSSA lub MRSA.17-19 Te wyniki są prawdopodobnie związane z powolnym działaniem bakteriobójczym leku oraz jego słabym przenikaniem do tkanek.
U pacjentów z IZW wywołanym przez MRSA oraz nasilonymi działaniami niepożądanymi po zastosowaniu wankomycyny można stosować nowe leki przeciwbakteryjne. Jednym z nich jest daptomycyna, lipopeptyd o szybkim działaniu bakteriobójczym, skuteczny w zwierzęcych modelach zapalenia wsierdzia wywołanego przez MRSA.20 Lek ten, początkowo zarejestrowany przez Food and Drug Administration (FDA) do leczenia zakażeń skóry i tkanek miękkich, niedawno dopuszczono do stosowania w przypadku bakteriemii S. aureus i IZW w obrębie prawego serca.
Leczenie daptomycyną w jednorazowej dawce 6 mg/kg/24h porównywano ze standardowymi metodami (wankomycyna lub półsyntetyczna penicylina w połączeniu z synergistycznie działającą gentamicyną) w terapii bakteriemii gronkowcowej (MSSA i MRSA) lub zapalenia wsierdzia wywołanego przez S. aureus.21 Grupa leczona daptomycyną liczyła 120 pacjentów, a grupa otrzymująca konwencjonalne leczenie – 115. Stwierdzono, że leczenie daptomycyną nie jest mniej skutecznie niż standardowa terapia, co oznacza różnicę nieprzekraczającą 20%. Badacze doszli do wniosku, że daptomycyna jest skuteczna u pacjentów z bakteriemią S. aureus i zapaleniem wsierdzia w obrębie prawego serca, zwłaszcza MRSA. Lek ten można również stosować u osób uczulonych na wankomycynę. Należy podkreślić, że w przypadku pacjentów otrzymujących wankomycynę lub daptomycynę, u których leczenie wydaje się nieskuteczne, należy ponownie przeprowadzić testy lekowrażliwości, aby sprawdzić, czy podczas terapii nie wzrosło MIC.
Doskonałym profilem farmakokinetycznym charakteryzuje się linezolid, ale jest to lek o działaniu bakteriostatycznym. Doświadczenie kliniczne w jego stosowaniu jest niewielkie, co uniemożliwia pełną ocenę opisywanych niepowodzeń terapii.22 Donoszono, że na linezolid są oporne S. aureus,23 S. epidermidis24 i enterokoki. W czasie długotrwałego podawania leku niekiedy występuje małopłytkowość, trzeba więc monitorować liczbę płytek, zwłaszcza jeżeli czas terapii przekracza 14 dni. Co więcej, długotrwałe leczenie może wiązać się z rozwojem nieodwracalnej neuropatii obwodowej.
Obiecującym lekiem, ze względu na dużą aktywność wobec bakterii Gram-dodatnich oraz długi czas półtrwania, wydaje się dalbawancyna, niezarejestrowany jeszcze antybiotyk z grupy glikopeptydów. Doświadczenie kliniczne w jej stosowaniu jest jednak nieduże.25 Nowym lekiem przeciwbakteryjnym jest też telawancyna, lipoglikopeptyd charakteryzujący się szybkim działaniem bakteriobójczym i wieloma mechanizmami działania. Jest ona skuteczna w zwierzęcych modelach zapalenia wsierdzia wywołanego przez MRSA oraz przez S. aureus o pośredniej wrażliwości na wankomycynę.26 Na razie jednak nie ma danych klinicznych dotyczących jej stosowania, nie została też jeszcze zarejestrowana. Innymi przydatnymi lekami mogą okazać się oritawancyna i ceftobiprol, nad którymi trwają badania.
Alternatywą dla wankomycyny może być kombinacja chinuprystyny i dalfoprystyny,28 która wykazuje aktywność bakteriobójczą przeciwko niektórym gronkowcom.27 Działania niepożądane – w tym bóle stawowe, hiperbilirubinemia oraz konieczność podawania do żyły centralnej – istotnie jednak ograniczają wykorzystanie tego leku.
Kwestionuje się natomiast słuszność podawania aminoglikozydów chorym na IZW na naturalnej zastawce wywołanym przez S. aureus. W wieloośrodkowym, prospektywnym badaniu klinicznym z randomizacją porównywano skuteczność samej nafcyliny oraz nafcyliny skojarzonej z gentamicyną u osób stosujących dożylnie leki z zapaleniem wsierdzia wywołanym przez S. aureus umiejscowionym głównie w lewym sercu.29 Leczenie skojarzone skracało czas utrzymywania się bakteriemii mniej więcej o jeden dzień, ale umieralność i częstość powikłań sercowych w obu grupach były podobne. Wśród pacjentów leczonych przez 2 tygodnie gentamicyną zgodnie z protokołem badania częściej obserwowano nefrotoksyczność. Nie ma więc danych potwierdzających, że uzupełniające leczenie gentamicyną prowadzone dłużej niż 3-5 dni przynosi korzyści kliniczne. Wyniki niedawno przeprowadzonej próby klinicznej wskazują, że nawet tak krótka ekspozycja na lek wiąże się ze zwiększeniem stężenia kreatyniny w surowicy.21 Zgodnie z zaleceniami uzupełniające leczenie gentamicyną w przypadku IZW na naturalnej zastawce wywołanego przez S. aureus nie jest konieczne.13