Leczenie HBeAg-ujemnego wirusowego zapalenia wątroby typu B
Chee-Kin Hui, MD, MRCP
George K. Lau, MD, FRCP
W SKRÓCIE
Przewlekłe wirusowe zapalenie wątroby typu B bez antygenu e (HBeAg – hepatitis B e antigen) występuje na późnym etapie naturalnej historii zakażenia wirusem zapalenia wątroby typu B. Charakteryzuje się postępującym uszkodzeniem wątroby wywoływanym wariantami wirusa przenoszącymi mutacje w przedrdzeniowym/rdzeniowym regionie promotorowym. Efektem tych mutacji jest ograniczenie lub całkowity zanik ekspresji HBeAg. Rokowanie w przewlekłym HBeAg-ujemnym zapaleniu wątroby jest niekorzystne, a samoistne remisje są zjawiskiem rzadkim. Ostatnie badania przeprowadzone w Europie, Azji i Stanach Zjednoczonych wskazują na wzrost częstości występowania przewlekłego HBeAg-ujemnego zapalenia wątroby, a zmniejszenie HBeAg-dodatniego. Jest to związane prawdopodobnie ze wzrostem świadomości istnienia tej odmiany zapalenia, zmniejszaniem się liczby nowych zakażeń HBV i wzrostem średniego wieku nosicieli. Parametry końcowej oceny terapii stosowanych w HBeAg-ujemnym przewlekłym zapaleniu wątroby są trudne do zdefiniowania. W większości badań wyznacznikiem skuteczności leczenia była supresja DNA HBV i normalizacja aktywności aminotransferazy alaninowej w surowicy. Lista leków zarejestrowanych w przewlekłym wirusowym zapaleniu wątroby typu B aktualnie zawiera sześć pozycji. Znajdują się na niej leki immunomodulacyjne (klasyczny interferon-α-2b i pegylowany interferon-α-2a) [w Polsce do leczenia przewlekłego WZW B zarejestrowany jest także klasyczny interferon α-2a i pegylowany interferon α-2b – przyp. red.] oraz analogi nukleozydowe/nukleotydowe (lamiwudyna, dipiwoksyl adefowiru, entekawir i telbiwudyna). Odsetek trwałych odpowiedzi na leczenie jest zazwyczaj niski z uwagi na duże prawdopodobieństwo nawrotu, w szczególności po leczeniu analogami nukleozydowymi/nukleotydowymi. Ponieważ nie wszyscy pacjenci dobrze tolerują leczenie interferonem lub nie u wszystkich jest ono skuteczne, alternatywą jest terapia podtrzymująca z zastosowaniem analogów nukleozydowych/nukleotydowych. Takie leczenie wiąże się jednak z ryzykiem wystąpienia oporności, a przewlekłe stosowanie tych leków budzi obawy związane z bezpieczeństwem.
Wprowadzenie
Zakażenie wirusem zapalenia wątroby typu B (HBV – hepatitis B virus) należy do najczęstszych infekcji wirusowych u ludzi. Na przewlekłe wirusowe zapalenie wątroby typu B (WZW B) choruje niemal 300 mln osób na całym świecie, co odpowiada 5% ogólnej populacji.1 Jest to szczególnie istotny problem zdrowotny w regionie Azji i Pacyfiku. Przykładowo w Chinach nosicielami wirusa jest 10% populacji. Szacuje się, że 25-40% pacjentów przewlekle zakażonych HBV umrze z przyczyn związanych z chorobą wątroby – z powodu marskości z pierwotnym rakiem wątroby (HCC – hepatocellular carcinoma) lub bez raka. Umieralność mężczyzn ocenia się na 50%, a kobiet na 15%.2 Naturalna historia przewlekłego WZW B u mieszkańców Chin dzieli się na kilka etapów. Pierwszym z nich jest aktywna replikacja wirusa, której towarzyszy jedynie minimalne uszkodzenie wątroby (faza immunotolerancji). Po niej następuje okres aktywnego klirensu immunologicznego z przewlekłym aktywnym zapaleniem wątroby. Ostatnim etapem jest faza niereplikacyjna, prowadząca do marskości, w tym powikłanej pierwotnym rakiem wątroby.3 U części pacjentów występuje jeszcze jedna faza charakteryzująca się wiremią i przewlekłym aktywnym zapaleniem wątroby przy nieobecności antygenu e HBV. Określana jest ona mianem HBeAg-ujemnego przewlekłego WZW B.4
Faza immunotolerancji
Faza immunotolerancji cechuje się brakiem objawów klinicznych. W wątrobie stwierdza się zwykle łagodne i nieswoiste nieprawidłowości histologiczne. Towarzyszy im często nieznaczne zwiększenie aktywności aminotransferazy alaninowej (ALT – alanine aminotransaminase) w surowicy.5 Tę odmianę patologii wątroby spotyka się również u młodych dorosłych bezobjawowych osób. Aktywność choroby jest w tej fazie mała, mimo czynnej replikacji HBV, której dowodem jest wysokie miano DNA HBV w surowicy i wysokie stężenie antygenu rdzeniowego wirusa B zapalenia wątroby (HBcAg – hepatitis B core antigen) w jądrach hepatocytów. Krótkoterminowe rokowanie w tym okresie choroby jest korzystne.6
Faza klirensu immunologicznego
Faza klirensu immunologicznego jest okresem przejściowym pomiędzy fazą tolerancji immunologicznej a fazą niereplikacyjną. Charakteryzuje się serokonwersją HBeAg w kierunku anty-HBeAg-dodatniego przewlekłego zapalenia wątroby. Wraz z pojawieniem się przeciwciał przeciwko antygenowi e HBV replikacja wirusa zazwyczaj wygasa, a choroba wątroby przechodzi w fazę nieaktywną. Niemniej jednak możliwa jest następowa reaktywacja replikacji HBV z ponownym pojawieniem się DNA HBV i HBeAg w surowicy oraz z pogłębieniem zmian w wątrobie. To zjawisko zostało dobrze udokumentowane u pacjentów z przewlekłym WZW B po przerwaniu leczenia immunosupresyjnego, ale opisywano również samoistną reaktywację zakażenia HBV.7,8
Samoistny zanik HBeAg w dwóch pierwszych dekadach życia jest rzadki. Jego częstość wzrasta wraz z wiekiem. Całkowite prawdopodobieństwo samoistnego, trwałego zaniku HBeAg po roku i 5 latach od zakażenia ocenia się na 2% i 12% u pacjentów poniżej 20 r.ż. oraz 8% i 32% u pacjentów w wieku 20-40 lat.9 Szacuje się, że rocznie do samoistnego trwałego zaniku HBeAg dochodzi u 2,8% chorych poniżej 20 r.ż.
W fazie przejściowej obserwuje się wzrost aktywności choroby. Od strony klinicznej u pacjenta z przewlekłym WZW B, który dotychczas nie miał objawów, mogą pojawiać się objawy i dolegliwości wskazujące na ostre zapalenie wątroby (np. zaostrzenie przewlekłego zakażenia HBV). Zaostrzenie ma zwykle samoograniczający się przebieg, choć u niewielkiego odsetka pacjentów dochodzi do dekompensacji czynności wątroby. Dotyczy to w szczególności osób z marskością. Zrazikowe zapalenie wątroby ulega aktywacji, a zmiany histologiczne przypominają ostre zapalenie narządu.10 Zrazikowe i ostre zapalenie wątroby mają różny obraz w barwieniu immunohistochemicznym. Przykładowo, antygen powierzchniowy wirusa B zapalenia wątroby (HBsAg) może występować w zapaleniu zrazikowym, ale nie w zapaleniu ostrym. Częstym zjawiskiem w zapaleniu zrazikowym jest ponadto obecność HBcAg w cytoplazmie.11
Faza integracji wirusa z genomem
W tej fazie wygasa czynna replikacja HBV. Wirus B jest często zintegrowany z genomem chromosomalnym gospodarza, a komórki wątrobowe zawierające genom HBV w sposób ciągły wytwarzają HBsAg.12 Z powodu braku czynnej replikacji HBV lub zaledwie minimalnej replikacji wirusa w wątrobie, czego dowodzi niskie miano DNA HBV w surowicy, hepatocyty unikają ataku komórek układu immunologicznego. Przebieg i rokowanie w przewlekłym WZW B prawdopodobnie zależą od ciężkości uszkodzenia wątroby przed ostatecznym wygaśnięciem replikacji HBV. Tym samym pacjenci, u których przejście z fazy replikacyjnej do niereplikacyjnej następuje wolno lub zmiennie (z nawrotami), stanowią grupę zwiększonego ryzyka rozwoju marskości i pierwotnego raka wątroby.13,14
Rodzaj i ciężkość zmian w wątrobie w okresie wygasania replikacji HBV odgrywają kluczową rolę w ocenie rokowania w przewlekłym WZW B. Jeśli nie nastąpiła przemiana marska, uprzednio aktywne zapalenie wątroby cofa się do stanu nieaktywnego, a struktura narządu pozostaje w dużej mierze nienaruszona. Z drugiej strony, jeśli do czasu serokonwersji HBeAg doszło do marskości, zmiany te nie wycofają się i będą postępować, choć wolno i zwykle bezobjawowo. U pacjentów z marskością i czynną replikacją HBV procesy prowadzące do marskości są aktywne. W takiej sytuacji rokowanie jest niekorzystne, a niewydolność wątroby i inne powikłania marskości mogą wystąpić względnie szybko. Znaczący odsetek pacjentów z przewlekłym WZW B zachoruje na pierwotnego raka wątroby. Dotyczy to w szczególności osób z marskością.15
HBeAg-ujemna faza replikacyjna
Niestety, u niektórych nieaktywnych nosicieli dochodzi do reaktywacji replikacji HBV. Reaktywacja następuje samoistnie lub jest następstwem immunosupresji.16 Charakterystyczną cechą tej fazy jest jej zmienny przebieg. W badaniu z udziałem 164 pacjentów z dodatnim wynikiem badań na obecność przeciwciał anty-HBe, których monitorowano co miesiąc przez średnio 21 miesięcy, u 64% obserwowano zmiany aktywności AlAT. U 44% osób z tej grupy aktywność AlAT była okresowo prawidłowa.17 Kilku badaczy podjęło próbę zdefiniowania progowego miana DNA HBV, na podstawie którego możliwe byłoby odróżnienie pacjentów z przewlekłym HBeAg-ujemnym WZW od nieaktywnych nosicieli. Ze względu na zmienny przebieg seryjne oznaczenia są jednak bardziej wiarygodne od pojedynczego testu.18
HBeAg-ujemna faza replikacyjna charakteryzuje się zwiększoną aktywnością AlAT w surowicy i mianem DNA HBV przekraczającym 104 kopii/ml, przy nieobecności HBeAg. Wynik badania na obecność przeciwciał anty-HBe może być zarówno dodatni, jak i ujemny.19 Zmianom tym towarzyszy pojawienie się mutanta przedrdzeniowego HBV. Główną mutacją jest zamiana G na A w obrębie nukleotydu 1896 w regionie przedrdzeniowym. Mutant ma zdolność do tworzenia cząstek wirusa, ale nie do wytwarzania HBeAg. W efekcie replikacja utrzymuje się pomimo nieobecności HBeAg w surowicy. Nie wiadomo, czy omawiana mutacja wpływa bezpośrednio na patogenność wirusa.
W tej fazie obraz histologiczny odpowiada agresywnej chorobie wątroby. Przewlekłe przetrwałe zapalenie wątroby jest zjawiskiem rzadkim. Z kolei ciężkie, przewlekłe, aktywne zapalenie wątroby z aktywnymi zmianami martwiczo-zapalnymi występuje w ponad 50% przypadków. Często obserwuje się hepatocyty przypominające matową szybę, obładowane cytoplazmatycznym HBeAg. Nierzadko zwraca uwagę nadmiar HBcAg, wskazujący na obfite wytwarzanie i retencję tego antygenu w cytoplazmie.20 Spotyka się również przypadki występowania HBcAg w obrębie błony komórkowej. Potwierdza to hipotezę, zgodnie z którą HBcAg jest celem ataku immunologicznego dokonywanego przez cytotoksyczne limfocyty T.21
W jednym z badań z udziałem 283 tajwańskich pacjentów obserwowanych średnio przez 8,6 roku po samoistnej serokonwersji HBeAg, u 67% osób stwierdzono trwałą remisję, u 4% doszło do ponownego pojawienia się HBeAg, a 24% miało HBeAg-ujemne przewlekłe WZW B. Marskość rozwinęła się u 8% osób z tej grupy, a pierwotny rak wątroby u 2%, przy czym ryzyko zarówno marskości, jak i raka było większe u osób z aktywnym zapaleniem wątroby po serokonwersji HBeAg.22
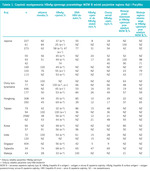
Tabela 1. Częstość występowania HBeAg-ujemnego przewlekłego WZW B wśród pacjentów regionu Azji i Pacyfiku
HBeAg-ujemne przewlekłe WZW B było pierwotnie opisywane w krajach basenu Morza Śródziemnego.4 Obecnie doniesienia na temat tej choroby pochodzą z całego świata (tab. 1).23 Geograficzne różnice w zapadalności na przewlekłe HBeAg-ujemne WZW B zależą od tego, jaki genotyp HBV dominuje na danym obszarze. Ostatnie badania z Europy, Azji i Stanów Zjednoczonych wskazują na wzrost częstości występowania przewlekłego HBeAg-ujemnego zapalenia wątroby, dokonujący się wraz ze zmniejszeniem częstości zapalenia HBeAg-dodatniego.23 Może to wynikać ze wzrostu świadomości istnienia omawianej formy zapalenia wątroby, ze spadku liczby nowych zakażeń HBV, jak również ze zwiększania się średniej wieku nosicieli. Co więcej, w badaniu z Tajwanu miano DNA HBV przekraczające 4 log korelowało z większym prawdopodobieństwem wystąpienia pierwotnego raka wątroby lub marskości. W badaniu tym 85% badanej grupy miało ujemny wynik testu na obecność HBeAg.24,25 Opisywane trendy w zapadalności, niezależnie od mechanizmów leżących u ich podłoża, mają istotny wpływ na metody terapeutyczne.