Neurologia
Prewencja wtórna udaru niedokrwiennego mózgu
dr n. med. Jan P. Bembenek
Udar mózgu jest główną przyczyną zgonów i niesprawności u dorosłych. Choroba stanowi poważny problem kliniczny. W ostatnich 20 latach dokonał się postęp w dziedzinie profilaktyki wtórnej udaru. Mimo to na świecie stale rośnie liczba nowych zachorowań. Ponowne udary prowadzą często do cięższego zespołu neurologicznego oraz zazwyczaj do niesamodzielności chorych. Zarówno znajomość metod profilaktyki, jak i ich prawidłowe zastosowanie zmniejsza ryzyko kolejnych udarów mózgu, co przyczynia się do zachowania samodzielności u chorych. W artykule dokonano przeglądu aktualnych wytycznych profilaktyki wtórnej udaru niedokrwiennego mózgu oraz przemijającego napadu niedokrwiennego.
Wprowadzenie
Udar mózgu to poważny problem medyczny i społeczny. Jest drugą przyczyną zgonów na świecie.1 Nawrotowe udary powodują bardziej nasilony deficyt neurologiczny niż pierwszy w życiu epizod tego zaburzenia, ponadto wiążą się z koniecznością dłuższej hospitalizacji i prowadzą często do inwalidztwa.2 Stąd wcześnie wdrożona i prawidłowo prowadzona profilaktyka udaru jest niezmiernie istotna. Średni roczny odsetek nawrotu udaru mózgu jest relatywnie niewielki (3-4%) i niższy niż w przeszłości, co wynika z postępu, jaki dokonał się w dziedzinie profilaktyki.3 Ryzyko ponownego wystąpienia udaru zależy od wielu czynników, takich jak: choroby współistniejące, liczba stwierdzanych czynników ryzyka u pacjenta, wiek, a także od przestrzegania zaleceń dotyczących profilaktyki wtórnej.3
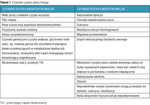
Zaleca się, aby strategię profilaktyki wtórnej po udarze ustalić i wdrożyć szybko, jeszcze przed wypisaniem chorego z oddziału udarowego.4 Liczne modyfikowalne i niemodyfikowalne czynniki ryzyka udaru przedstawiono w tabeli 1.
W artykule zaprezentowano wybrane aspekty profilaktyki wtórnej udaru z uwzględnieniem obowiązujących wytycznych. Ostatnia wersja wytycznych dotyczących leczenia i profilaktyki udaru Polskiego Towarzystwa Neurologicznego ukazała się w 2012 r.,5 a European Stroke Organization w 2008 r., z uzupełnieniem w 2009 r.,6 stąd też większość prezentowanych poniżej zaleceń będzie pochodziła z wytycznych amerykańskich (American Heart Association/American Stroke Association [AHA/ASA]) opublikowanych w 2014 r.7
Zastosowana klasyfikacja rekomendacji AHA/ASA w cytowanych w dalszej części artykułu wytycznych oznacza:
- klasa I: korzyść >>> ryzyko, procedura/leczenie powinno być wdrożone
- klasa IIa: korzyść >> ryzyko, dodatkowe badania są konieczne, wdrożenie procedury/leczenia jest rozsądne
- klasa IIb: korzyść ≥ ryzyko, konieczne dalsze badania, można rozważyć wdrożenie procedury/leczenia
- klasa III: brak korzyści lub szkoda
- poziom wiarygodności zaleceń A: dane pochodzą z wielu badań klinicznych przeprowadzonych z randomizacją lub metaanaliz
- poziom wiarygodności zaleceń B: dane pochodzą z pojedynczych badań klinicznych przeprowadzonych z randomizacją lub z badań bez randomizacji
- poziom wiarygodności zaleceń C: dane pochodzą z uzgodnień ekspertów, opisów przypadków lub doświadczeń klinicznych.
Leki przeciwpłytkowe
Stosowanie leków przeciwpłytkowych u chorych po udarze niedokrwiennym mózgu lub przemijającym napadzie niedokrwiennym (TIA – transient ischemic attack) jest jednym z najważniejszych elementów profilaktyki wtórnej.
Do zapobiegania incydentom naczyniowym u pacjentów z udarem mózgu lub TIA zatwierdzono 4 leki przeciwpłytkowe, tj.:
- kwas acetylosalicylowy w dawce od 75 do 325 mg/24 h
- dipirydamol w połączeniu z kwasem acetylosalicylowym w dawce 2 razy dziennie po 200 mg dipirydamolu w postaci o przedłużonym uwalnianiu i 25 mg kwasu acetylosalicylowego
- klopidogrel w dawce 75 mg/24 h
- tyklopidyna w dawce 2 razy 250 mg/24 h.
Leki te średnio zmniejszają ryzyko udaru, zawału serca lub zgonu o około 22%8 kosztem wzrostu ryzyka dużych krwotoków zewnątrzczaszkowych zaledwie o 0,1-0,3%.8,9 Istnieją jednak istotne różnice między tymi lekami, co ma bezpośredni wpływ na ich dobór. Niewątpliwie najtańszym lekiem przeciwpłytkowym stosowanym po udarze mózgu jest kwas acetylosalicylowy. W przypadku pacjentów nietolerujących go z powodu alergii lub działań niepożądanych ze strony przewodu pokarmowego dobrym wyborem jest klopidogrel. U chorych, którzy nie tolerują dipirydamolu z powodu bólu głowy, odpowiedni jest kwas acetylosalicylowy albo klopidogrel. Łączne stosowanie kwasu acetylosalicylowego i klopidogrelu może być odpowiednie dla pacjentów z ostrymi zespołami wieńcowymi10 lub niedawno implantowanymi stentami naczyniowymi.10,11
Od pewnego czasu badane są co najmniej 3 dodatkowe leki przeciwpłytkowe pod kątem ich skuteczności w zapobieganiu powtórnemu udarowi. Są to: triflusal, cylostazol i sarpogrelat.12-14 Żaden z nich nie jest jednak aktualnie zaaprobowany do rutynowego stosowania poza badaniami klinicznymi.
Amerykańskie wytyczne z 2018 r. zalecają:4