- włączenie kwasu acetylosalicylowego (50--325 mg) u chorych z udarem niedokrwiennym, niekwalifikujących się do leczenia trombolitycznego w ciągu 24 do 48 godzin od wystąpienia pierwszych objawów udaru. U chorych leczonych trombolitycznie kwas acetylosalicylowy należy włączyć po 24 godzinach od leczenia alteplazą. U chorych z łagodnym udarem leczenie przez 21 dni dwoma lekami przeciwpłytkowymi (kwas acetylosalicylowy i klopidogrel) rozpoczęte w ciągu 24 godzin od wystąpienia objawów może być kontynuowane do 90 dni
- stosowanie abcyksymabu, eptyfibatydu, tyrofibanu, tykagreloru nie jest zalecane w prewencji wtórnej w ostrej fazie udaru niedokrwiennego mózgu.
Należy zwrócić uwagę, że pojawiające się w wytycznych amerykańskich dawki kwasu acetylosalicylowego 50 mg i 325 mg nie są w Polsce dostępne i w tym przypadku należy zastąpić je dostępnymi (odpowiednio 75 mg i 150 mg) lub ich wielokrotnością. Przykładowo: u pacjentów z migotaniem przedsionków (AF – atrial fibrillation), którzy nie mogą przyjmować doustnych antykoagulantów, zaleca się stosowanie wyższych dawek kwasu acetylosalicylowego – do 325 mg/24 h (w polskich warunkach 300 mg z uwagi na niedostępność postaci zawierającej 325 mg substancji czynnej).
Doustne antykoagulanty
Według opublikowanych w 2018 r. wytycznych amerykańskich większość chorych z zatorowym udarem mózgu wskutek migotania przedsionków powinna otrzymać leczenie doustnymi antykoagulantami w ciągu 4-16 dni od początku objawów neurologicznych4 (wytyczne z 2014 r. podają, że u większości chorych z AF można włączyć doustne antykoagulanty w ciągu 14 dni, ale u pacjentów z dużym ryzykiem transformacji krwotocznej [duże ognisko niedokrwienne, transformacja krwotoczna udaru niedokrwiennego w badaniu obrazowym, źle kontrolowane nadciśnienie tętnicze, tendencja do krwawień] włączenie leków z tej grupy może być opóźnione do 14 dni7).
U chorych z udarem niedokrwiennym i rozwarstwieniem tętnicy szyjnej w odcinku zewnątrzczaszkowym lub tętnicy kręgowej stosowanie leków przeciwpłytkowych lub doustnych antykoagulantów przez 3 do 6 miesięcy może być uzasadnione.4
Migotanie przedsionków
Zastosowanie warfaryny w zapobieganiu udarom u chorych z migotaniem przedsionków wiąże się z 60-70% względnym zmniejszeniem ryzyka udaru i jest złotym standardem w profilaktyce pierwotnej i wtórnej udaru mózgu u pacjentów ze zdiagnozowanym utrwalonym lub napadowym migotaniem przedsionków.15 Relatywnie niedawno wprowadzono do praktyki klinicznej nowe doustne antykoagulanty (NOAC – new oral anticoagulants), zatwierdzone do profilaktyki zakrzepowo-zatorowej u pacjentów z niezastawkowym migotaniem przedsionków. Obecnie dostępne są cztery NOAC. Można je zaklasyfikować jako bezpośrednie inhibitory trombiny lub inhibitory czynnika krzepnięcia Xa. Są to: dabigatran, rywaroksaban, apiksaban i edoksaban. Chociaż ich względna łatwość użycia i brak potrzeby rutynowych kontroli międzynarodowego znormalizowanego czynnika protrombinowego (INR – international normalized ratio) sprawiły, że są coraz częściej wybierane jako leki pierwszego rzutu, wyzwania i dylematy dotyczące ich stosowania wynikają z braku rutynowych testów monitorujących terapię, niedostępnego antidotum (dostępne jednak dla dabigatranu – idarucyzumab) i wysokich ciągle jeszcze cen tych preparatów. Innym antidotum dla inhibitorów czynnika Xa jest andeksanet alfa, który uzyskał w 2018 r. rejestrację do stosowania w zagrażających życiu lub niepoddających się kontroli krwotokach związanych ze stosowaniem rywaroksabanu lub apiksabanu (na terenie USA od maja 2018 r., a wkrótce również w Europie).16
W dużych randomizowanych badaniach klinicznych bezpośrednie porównanie nowych doustnych antykoagulantów z warfaryną wykazało podobną skuteczność ocenianych leków w zapobieganiu występowaniu udarów niedokrwiennych przy względnie niższym ryzyku krwotoku wewnątrzczaszkowego w porównaniu z warfaryną.17-20
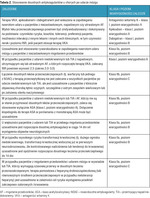
Wytyczne amerykańskie z 2014 r.7 dotyczące leczenia doustnymi antykoagulantami podsumowano w tabeli 2.
Nadciśnienie tętnicze
W 2001 roku opublikowano wyniki badania z peryndoprylem podawanym w prewencji nawrotów udaru mózgu (PROGRESS – Perindopril Protection Against Recurrent Stroke Study). Było to badanie przeprowadzone z randomizacją, podwójnie ślepą próbą i kontrolą placebo. Zastosowano w nim terapię hipotensyjną u 6105 pacjentów, którzy przebyli udar krwotoczny, niedokrwienny lub TIA. Pacjenci byli leczeni inhibitorem enzymu konwertującego angiotensynę – peryndoprylem, z dodatkiem leku moczopędnego – indapamidu – lub bez niego. Przyjmowanie peryndoprylu spowodowało średnie obniżenie ciśnienia tętniczego o 9/4 mmHg i bezwzględne zmniejszenie ryzyka wystąpienia nawrotu udaru o 4% (podobna redukcja u pacjentów z nadciśnieniem i bez niego).21 W badaniu Secondary Prevention of Small Subcortical Strokes (SPS3) dotyczącym wtórnej profilaktyki udarów z drobnymi ogniskami podkorowymi poza oceną wpływu podwójnej terapii przeciwpłytkowej porównano rolę ścisłej kontroli ciśnienia tętniczego ze standardową kontrolą (ciśnienie skurczowe <130 mmHg vs 130-149 mmHg) w odniesieniu do wyniku nawrotu udaru. Wykazano tendencję rzadszych nawrotów udaru w grupie z niższymi wartościami ciśnienia tętniczego.22
Wytyczne amerykańskie7 dotyczące rozpoznawania i leczenia nadciśnienia tętniczego przedstawiono w tabeli 3.
Dyslipidemia
Badanie Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) dostarczyło dowodów na korzyść terapii statyną u pacjentów z przebytym w ciągu ostatnich 6 miesięcy TIA lub udarem.23 Do badania włączono 4731 pacjentów z wyjściowym stężeniem cholesterolu LDL pomiędzy 100 a 190 mg/dl. W ciągu prawie 5 lat stosowania atorwastatyna zmniejszyła 5-letnie ryzyko nawrotu udaru z 13,1% do 11,2%. Chociaż u uczestników, którzy przyjmowali atorwastatynę, częściej występowały udary krwotoczne, nie stwierdzono większej śmiertelności w porównaniu z grupą stosującą placebo. Nie zaobserwowano również żadnej różnicy w skuteczności atorwastatyny niezależnie od etiologii udaru.24 W rezultacie statyny stały się podstawową terapią w redukcji stężenia lipidów po udarze lub TIA.
W tabeli 4 przedstawiono wytyczne leczenia zaburzeń gospodarki lipidowej.