Przebieg ostrego zapalenia trzustki i klasyfikacje prognostyczne
Ostre zapalenie trzustki przebiega w dwóch fazach:
- wczesnej, obejmującej pierwsze 1-2 tygodnie choroby
- późnej, rozpoczynającej się od 2 tygodnia.6
W pierwszej fazie dominują objawy niewydolności narządowej oraz objawy zespołu ogólnoustrojowej reakcji zapalnej (SIRS – systemic inflammatory response syndrome) (tab. 3), podczas gdy w fazie późnej występują powikłania miejscowe, w tym organizacja ognisk martwiczych i komplikacje septyczne.4 Z punktu widzenia ogólnego rokowania u pacjenta najistotniejsze są pierwsze 72 godziny postępowania, na czym skupiono się w dalszej części tego opracowania.
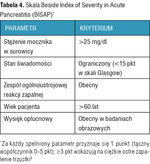
W prognozowaniu przebiegu ostrego zapalenia trzustki zastosowanie znajduje wiele skal. Większość z nich (skala Ransona, Glasgow, Apache II) odznacza się wysokim stopniem złożoności, stąd ich wykorzystanie w codziennej praktyce jest ograniczone. Nowsze skale są znacznie łatwiejsze w użyciu, a spośród nich wyróżnia się punktowa skala Beside Index of Severity in Acute Pancreatitis (BISAP) (tab. 4) stosowana przy przyjęciu chorego do szpitala. Na niekorzystne rokowanie wskazuje uzyskanie ≥3 punktów. W skali tej ujęte są wyniki badań rutynowo wykonywanych przy przyjęciu pacjenta do szpitala, takie jak: ocena morfologii krwi, stężenia mocznika czy RTG klatki piersiowej, co przemawia za jej użytecznością i prostotą. Oprócz tego istnieją pojedyncze parametry prognostyczne w ostrym zapaleniu trzustki obejmujące stężenie białka C-reaktywnego (CRP – C-reactive protein) i prokalcytoniny.
Postępowanie w ostrym zapaleniu trzustki
W terapii ostrego zapalenia trzustki nie dysponujemy żadnymi lekami. Najistotniejsze są kroki terapeutyczne podjęte w pierwszych 48-72 godzinach od przyjęcia pacjenta do szpitala, co warunkuje dalszy przebieg choroby i długość hospitalizacji.9
Rola płynoterapii
Podstawą leczenia jest resuscytacja płynowa zapobiegająca hipowolemii i hipoperfuzji narządów. Wykazano, że niedostateczne nawodnienie chorego zwiększa częstość powikłań i śmiertelność w ostrym zapaleniu trzustki.10 Płynoterapia powinna być monitorowana z wykorzystaniem parametrów pośrednio świadczących o perfuzji narządów, takich jak: czynność serca, ciśnienie tętnicze, ośrodkowe ciśnienie żylne, dobowa diureza, stężenie azotu mocznika (BUN – blood urea nitrogen), hematokryt.9 Zaleca się zastosowanie mleczanu Ringera w dawce 5-10 ml/kg/h, 250-500 ml/h w czasie pierwszych 12-24 godzin leczenia, co przekłada się na podaż 2500-4000 ml płynu w pierwszej dobie leczenia.6 Wybór mleczanu Ringera opiera się na jego działaniu obniżającym kwasicę w obrębie trzustki i redukcji aktywności trypsyny. W leczeniu nie zaleca się stosowania płynów koloidowych takich jak roztwór skrobii hydroksyetylowej (HES), które zwiększają ryzyko powikłań wielonarządowych.11 Całkowita objętość płynów powinna uwzględniać: wiek pacjenta, jego masę ciała, choroby współistniejące, i być dostosowana do wyżej wymienionych parametrów klinicznych i biochemicznych ocenianych co 6 godzin. Nadmierne nawadnianie jest niekorzystne, ponieważ przekłada się na wzrost ryzyka rozwoju sepsy i zwiększenie śmiertelności (zwłaszcza gdy docelowe stężenie hematokrytu wynosi <35%) oraz może prowadzić do powikłań oddechowych i powstania zespołu ciasnoty wewnątrzbrzusznej. Innym priorytetem jest leczenie bólu. Nie wskazano konkretnych analgetyków zalecanych w leczeniu bólu u chorych z ostrym zapaleniem trzustki, które miałyby przewagę nad innymi lekami.12
Rola antybiotykoterapii
W wielu prospektywnych pracach oraz metaanalizach oceniano wpływ profilaktycznej antybiotykoterapii na przebieg, częstość i charakter powikłań oraz na długość hospitalizacji.13,14 Nie wykazano w nich przewagi tego typu postępowania, w związku z tym w zaleceniach American Gastroenterological Association nie rekomenduje się stosowania profilaktycznej antybiotykoterapii w ostrym zapaleniu trzustki niezależnie od wyników uzyskanych w skalach służących do prognozowania przebiegu choroby, a więc zarówno w łagodnej, umiarkowanie ciężkiej, jak i ciężkiej postaci OZT.6 W tym kontekście należy wskazać na możliwość wystąpienia działania niepożądanego stosowanej antybiotykoterapii w postaci zwiększenia częstości zakażeń grzybiczych.15
Rola endoskopowej cholangiopankreatografii wstecznej w leczeniu żółciowopochodnego ostrego zapalenia trzustki
Wczesny zabieg endoskopowej cholangiopankreatografii wstecznej (ECPW, ERCP – endoscopic retrograde cholangiopancreatography), wykonywany w ciągu pierwszych 48 godzin trwania ostrego zapalenia trzustki, jest zalecany jedynie w przypadku współistnienia zapalenia dróg żółciowych lub przetrwałej upośledzonej drożności dróg żółciowych.16 Niektórzy autorzy rekomendują wykonywanie ECPW u pacjentów z ciężkim ostrym zapaleniem trzustki, u których dodatkowo stwierdza się pogorszenie wyników parametrów uszkodzenia komórek wątroby lub cholestazy. W innych przypadkach ECPW lub cholecystektomia zalecane są po ustąpieniu ostrego zapalenia trzustki o etiologii kamiczej, optymalnie jeszcze w trakcie hospitalizacji z powodu ostrego zapalenia trzustki.