IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Leczenie objawowe
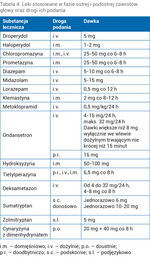
Z uwagi na uciążliwość zawrotów głowy kwestią zasadniczą jest zastosowanie leków szybko i skutecznie znoszących objawy, nawet przed ukończoną diagnostyką różnicową i wdrożeniem leczenia przyczynowego. Leczenie doraźne/objawowe ma na celu przede wszystkim zniesienie iluzji ruchu wirowego i oczopląsu, osłabienie współwystępujących objawów wegetatywnych, w tym zahamowanie reakcji wymiotnych oraz wyciszenie nadmiernych reakcji emocjonalnych (niepokoju, lęku, pobudzenia)3,9-11. Jest pierwszym etapem leczenia, kiedy to poszukiwanie przyczyn istniejących dolegliwości należy odłożyć w czasie z powodu nasilenia i uciążliwości ostrych objawów podrażnienia układu przedsionkowego. Niemniej najszybciej, jak to możliwe, i o ile pozwala na to stan pacjenta, należy rozpocząć diagnostykę w celu wdrożenia leczenia ukierunkowanego. Tym bardziej że wiele leków stosowanych doraźnie to leki hamujące funkcje układu przedsionkowego: z jednej strony znoszą ostre objawy i poczucie choroby, ale z drugiej hamują proces kompensacji przedsionkowej, korzystny w dalszym procesie zdrowienia. Leki objawowe należy zatem stosować tylko tak długo, jak to konieczne, monitorując stan pacjenta, a następnie stopniowo zmniejszać ich dawkę. Zastosowanie znajdują tu leki o działaniu supresyjnym na narząd przedsionkowy, przeciwwymiotne i uspokajające (tab. 3). Są to przede wszystkim leki o działaniu przeciwcholinolitycznym, przeciwhistaminowym i GABA-ergicznym. W niektórych przypadkach warto też podać leki przeciwbólowe.
Leczenie przyczynowe
W leczeniu zawrotów głowy duże znaczenie ma topodiagnostyka procesu patologicznego, ponieważ miejsce uszkodzenia wpływa na objawy towarzyszące. Specjalistyczna diagnostyka neurootologiczna, pozostająca w gestii głównie neurologów i audiologów, umożliwia poznanie etiologii i źródła procesu chorobowego. Lokalizacja zmian i ich charakter pozwalają na włączenie leczenia przyczynowego3,7. Stosowanie leków działających przyczynowo ma na celu ograniczyć stany zapalne, poprawić ukrwienie błędnika i mózgowia, ochronić komórki nerwowe i rzęsate przed skutkami niedotlenienia oraz zaprowadzić homeostazę metaboliczną. W zależności od przyczyny w leczeniu zawrotów głowy stosuje się leki z różnych grup:
- przeciwbakteryjne – stosowane w zapaleniach ucha wewnętrznego
- przeciwwirusowe – zlecane w zapaleniu neuronu przedsionkowego, półpaścu usznym (zespół Ramsaya Hunta)
- glikokortykosteroidy – wskazane w procesach autoimmunologicznych prowadzących do zapalenia ucha wewnętrznego w celu złagodzenia procesu zapalnego
- przeciwdepresyjne – stosowane w psychogennych zawrotach głowy o podłożu czynnościowym oraz jako leczenie wspomagające w migrenie przewlekłej
- regulujące układ sercowo-naczyniowy – leki przeciwnadciśnieniowe, antyarytmiczne, zapewniające prawidłową dystrybucję krwi i ukrwienie mózgowia
- naczyniowe – w patologii zawrotów głowy mają duże znaczenie, ponieważ zawroty naczyniowe są najpoważniejszą grupą, stanowią ok. 10% wszystkich zaburzeń tego rodzaju, a częstość ich występowania wzrasta z wiekiem z powodu narastającej miażdżycy naczyń mózgowych; leki poprawiające krążenie mózgowe: antagoniści kanałów wapniowych (cynaryzyna), winpocetyna, pochodne metyloksantyn (pentoksyfilina)8,11,12
- betahistyna – pochodna histaminy, silnie blokuje receptory H3, a słabo pobudza receptory H1; mechanizm jej działania nie jest do końca poznany. Skuteczność w leczeniu zawrotów głowy może wynikać ze zdolności do poprawy mikrokrążenia krwi w prążku naczyniowym ucha wewnętrznego. Prawdopodobnie następuje to wskutek relaksacji zwieraczy przedwłośniczkowych i obniżenia ciśnienia śródchłonki13. Lek wskazany jest przede wszystkim w przewlekłym leczeniu choroby Ménière’a, ponieważ osiąga swoją skuteczność po pewnym czasie stosowania – optymalne efekty terapeutyczne widoczne są dopiero po dłuższym okresie zażywania, po 2-3 miesiącach, dlatego zaleca się jego przewlekłe przyjmowanie13,14
- moczopędne – istotne w chorobie Ménière’a, ponieważ modyfikują stężenia elektrolitów i objętość płynów ustrojowych, w tym płynów błędnika (hydrochlorotiazyd, furosemid).
Leczenie cytoprotekcyjne
Leki z tej grupy stymulują tkankę mózgu i nasilają proces kompensacji przedsionkowej, znajdują zastosowanie w zawrotach głowy pochodzenia ośrodkowego i obwodowego. Wpływają również na przemiany energetyczne w komórkach ośrodkowego układu nerwowego – zwielokrotniają wykorzystanie tlenu i glukozy, ułatwiają syntezę związków wysokoenergetycznych, zwiększają rezerwę energetyczną i przyspieszają syntezę neuroprzekaźników. Dzięki temu wpływają na proces kompensacji przedsionkowej i adaptację układu przedsionkowego do nowych pochorobowych warunków funkcjonowania.
Wybrane aspekty kliniczne farmakoterapii zawrotów głowy
Wzmocniony i skuteczny efekt leczniczy w zawrotach głowy można uzyskać, stosując leki działające szybko i wielokierunkowo. Opcją terapeutyczną wartą polecenia jest połączenie cynaryzyny (20 mg) i dimenhydrynatu (40 mg). Z uwagi na podwójny mechanizm działania leków składowych dochodzi do ich synergizmu, co zwiększa skuteczność preparatu złożonego i pozwala na jego szerokie zastosowanie w zawrotach głowy różnego pochodzenia: w zapaleniu nerwu przedsionkowego, niewydolności kręgowo-podstawnej, chorobie Ménière’a, zawrotach otologicznych i mieszanych11,14-16.
Lek złożony znajduje zastosowanie zarówno w leczeniu objawowym, jak i przyczynowym11,14-16. Cynaryzyna działa głównie na poziomie błędnika. Jako antagonista kanałów wapniowych blokuje napływ jonów wapnia do:
- komórek rzęsatych w błędniku i hamuje pobudliwość obwodowego narządu przedsionkowego. W rezultacie dochodzi do hamowania pobudliwości obwodowego narządu przedsionkowego (tzw. odruchy błędnikowe), a w wyniku tego również do redukcji oczopląsu
- krwinek czerwonych, prowadząc do zmniejszenia lepkości krwi, co poprawia właściwości reologiczne krwi
- komórek mięśni gładkich błony mięśniowej naczyń krwionośnych, prowadząc do rozszerzenia światła naczyń i poprawy miejscowej perfuzji ucha wewnętrznego.
Cynaryzyna wykazuje też właściwości przeciwhistaminowe i cholinolityczne oraz działa przeciwwymiotnie i uspokajająco (dodatkowy element ośrodkowy). W swoim profilu działania spotyka się z drugą składową – dimenhydrynatem, który jednak działa silniej przeciwwymiotnie i uspokajająco. Dimenhydrynat należy do leków przeciwhistaminowych wykazujących właściwości przeciwcholinergiczne (tzw. przeciwhistaminowe środki antycholinergiczne). Jest wysoce selektywny dla receptora histaminowego H1, ale jego efekty nie ograniczają się do działania przeciwhistaminowego. Substancja wywiera również efekt blokujący, chociaż wyraźnie mniejszy, na receptory dopaminowe, serotoninowe i α-adrenergiczne (blokuje wychwyt zwrotny neurotransmiterów) oraz blokuje muskarynowe receptory cholinergiczne, ma nawet niewielkie działanie na receptory opioidowe. Poza tym wykazuje przede wszystkim działanie ośrodkowe:
- na ośrodek wymiotny w rdzeniu przedłużonym – powoduje zmniejszenie pobudliwości tego obszaru
- na odruchy błędnikowe – hamuje przewodzenie impulsów nerwowych wywoływanych ruchem w układzie przedsionkowym.
Lek wykazuje więc działanie wielokierunkowe: przeciwwymiotne, uspokajające, wazodylatacyjne, przeciwagregacyjne oraz nootropowe, regulując jednocześnie czynność części obwodowej i ośrodkowej układu przedsionkowego. Ponadto działa szybko, bo już po 3 dniach stosowania znacznie redukuje objawy i poprawia stan pacjenta16. Znosi zawroty głowy oraz redukuje towarzyszące nieprzyjemne objawy wegetatywne (nudności, wymioty, tachykardię, nadpotliwość), co przynosi ulgę pacjentowi i pozwala na przeprowadzenie dalszej koniecznej diagnostyki. Lek złożony, łączący cynaryzynę z dimenhydrynatem, może być więc stosowany jako terapia pierwszego rzutu w leczeniu ostrych zawrotów głowy bez nasilonych wymiotów w formie doustnej oraz później, już w fazie podostrej, do 4 tygodni11,15,16. Warto też zwrócić uwagę, że szeroko dyskutowany potencjał generowania objawów pozapiramidowych przez antagonistów kanału wapniowego jest niepomiernie mniejszy niż neuroleptyków, przy czym cynaryzyna ma znacznie mniejszy potencjał do wywoływania objawów pozapiramidowych w porównaniu z flunaryzyną17.
Droga podania leku
W ostrym okresie podrażnienia układu przedsionkowego warto zwrócić uwagę na drogę podawania leków. O ile to możliwe, należy wybierać drogę doustną, która jest najwygodniejsza i najbardziej naturalna. Takie postępowanie jest możliwe u pacjentów bez nadmiernych nudności i wymiotów w fazie ostrej i potem w podostrej. U chorych, u których występują nasilone nudności i wymioty, należy zastosować inną formę podania leków – pozajelitową. Konieczne jest bowiem wybranie sposobu podania leku pozwalającego ominąć proces wchłaniania. Droga parenteralna umożliwia szybsze wchłanianie i zadziałanie leku, a przede wszystkim przyjęcie dawki leku i przewidywalne wchłanianie w przypadku wymiotów. Najczęściej są to wstrzyknięcie dożylne z natychmiastowym początkiem działania (brak procesu wchłaniania) lub iniekcje domięśniowe. Z uwagi na szybkie i bardzo silne działanie oraz efekty niepożądane neuroleptyki należy stosować tylko w ostrej fazie i podawać w warunkach szpitalnych. Przy dwóch możliwych drogach podania, jak np. w przypadku benzodiazepin, warto pamiętać o właściwościach leku – benzodiazepiny lepiej stosować dożylnie niż domięśniowo z uwagi na kinetykę – są związkami lipofilnymi. Drogę doodbytniczą również można wybrać u chorych wymiotujących. Lek wchłania się przez błonę śluzową do żylnych splotów odbytniczych dolnego i środkowego, przechodzi do żyły czczej dolnej, omijając krążenie wątrobowe, co zapewnia przyjęcie substancji czynnej, a przy tym szybszy początek działania niż przy drodze doustnej.
Leki w postaci tabletek rozpadających się w jamie ustnej (stosowane podjęzykowo) dobrze się wchłaniają, ponieważ błona śluzowa tej okolicy ma niewielką powierzchnię, ale dobre ukrwienie. Taką formę podania mają niektóre tryptany, czyli leki przeciwbólowe stosowane w przebiegu migreny połączonej z zawrotami i wymiotami. Ponadto niektóre tryptany podaje się podskórnie poniżej skóry właściwej, a przenikają do krążenia przez ściany naczyń włosowatych. Ta forma podania jest łatwa technicznie do wykonania, dzięki czemu pacjent może samodzielnie stosować lek.
W czasie ograniczenia podaży doustnej przy nasilonych wymiotach zawsze należy zadbać o odpowiednie nawodnienie chorych i korektę zaburzeń elektrolitowych. Istotne jest zapewnienie właściwej diety: częste spożywanie posiłków lekkostrawnych o niewielkiej objętości i temperaturze pokojowej9,10.