Wiek
Zaawansowany wiek i łagodne zaburzenia otępienne nie są przeciwwskazaniem do wszczepienia soczewek wieloogniskowych. Mogą one poprawić funkcjonowanie takich osób i dać im większą samodzielność w wykonywaniu codziennych zadań.
W leczeniu zaćmy dziecięcej również coraz częściej są stosowane wewnątrzgałkowe soczewki wieloogniskowe. Problemem jest rosnąca wraz z wiekiem długość gałki ocznej, co utrudnia wybór właściwej mocy wszczepu. W prospektywnym badaniu z udziałem dzieci >5 roku życia z zaćmą obojga oczu wykazano brak różnic w czułości na kontrast i większą niezależność od okularów do bliży w grupie dzieci ze wszczepionymi soczewkami wieloogniskowymi w porównaniu z dziećmi z soczewkami jednoogniskowymi20.
Choroby oczu
Soczewki wieloogniskowe najlepsze efekty funkcjonalne dają w oczach pozbawionych wszelkich innych (poza zaćmą) schorzeń. Choroby siatkówki przebiegające z zajęciem plamki istotnie wpływają na jakość widzenia. Ciężkie choroby degeneracyjne, takie jak zwyrodnienie barwnikowe siatkówki czy choroba Stargardta są przeciwwskazaniem do stosowania soczewek wieloogniskowych, ale np. łagodna cukrzyca typu 2 bez zmian na dnie oka, z dobrze uregulowaną glikemią nie jest przeciwwskazaniem. W takich przypadkach niezbędna jest optyczna koherentna tomografia plamki, ponieważ niektóre wczesne zmiany, np. wczesna postać wysiękowa zwyrodnienia plamki, mogą nie być widoczne oftalmoskopowo.
Zaawansowana jaskra z ubytkami w polu widzenia i obniżeniem kontrastu jest przeciwwskazaniem do stosowania wszczepów wieloogniskowych ze względu na dodatkowe obniżenie kontrastu wywoływane przez soczewki wieloogniskowe. U osób z nadwzrocznością i starczowzrocznością, z wąskim kątem przesączania, nieco podwyższonym ciśnieniem wewnątrzgałkowym i brakiem uszkodzenia pola widzenia zastosowanie soczewki wieloogniskowej nie jest jednak przeciwwskazane. Również nadciśnienie oczne nie stanowi przeciwwskazania do wszczepienia soczewki wieloogniskowej.
Wysoka krótkowzroczność stwarza wiele problemów, takich jak trudności z precyzyjnym wyliczeniem mocy wszczepu, niestabilny aparat więzadełkowy, wzrost ryzyka odwarstwienia siatkówki po operacji soczewki, ryzyko zmian zwyrodnieniowych w tylnym biegunie oka (neowaskularyzacja naczyniówkowa w przebiegu wysokiej krótkowzroczności) z następowym ryzykiem krwotoku do plamki. Jeśli wyjściowo funkcja plamki pacjenta jest dobra, można rozważyć wszczepienie soczewki wieloogniskowej, informując go jednak o zwiększonym ryzyku i konieczności częstych kontroli okulistycznych.
W wysokiej nadwzroczności, podobnie jak w wysokiej krótkowzroczności, trudno dokładnie przewidzieć refrakcję pooperacyjną, gdyż są to oczy niemiarowe. Większą tolerancję na resztkową wadę refrakcji obserwuje się w soczewkach typu EDOF. Są to jednak soczewki, które nie oferują dobrej nieskorygowanej ostrości wzroku do bliży, co dla krótkowidza, przyzwyczajonego do bardzo wyraźnego widzenia z bliska, może być nie do zaakceptowania. Rozwiązaniem w takich przypadkach może być minimonowizja EDOF z ustawieniem docelowej refrakcji jednego oka na około −0,5 D.
Warto jednak zauważyć, że monowizja nie jest optymalnym rozwiązaniem dla optyki multifokalnej. Sumowanie obuoczne jest bardzo ważne dla dobrego widzenia z soczewkami wieloogniskowymi poprzez poprawę wrażliwości na kontrast. Przy braku anizometropii obuoczna czułość na kontrast jest o 42% większa niż przy jednoocznym widzeniu21. Niedowidzenie jednego oka, stan po operacji zeza w dzieciństwie, brak widzenia obuocznego i stereopsji mogą znacznie ograniczać jakość widzenia po wszczepieniu soczewek wieloogniskowych, dlatego zaleca się dużą ostrożność przy podejmowaniu decyzji o wszczepieniu takiej soczewki u osób z ograniczonym widzeniem obuocznym.
Przebyta korekcja laserowa wady wzroku
Coraz więcej osób po korekcji laserowej wad wzroku wchodzi w wiek, gdy wymagane jest usunięcie zaćmy. Są to osoby o dużych oczekiwaniach co do nieskorygowanej ostrości wzroku i niezależności od okularów. Korekcja laserowa zmienia relacje między przednią a tylną krzywizną rogówki, przez co dokładne wyliczenie mocy wszczepu wewnątrzgałkowego może być niemożliwe. Nowe wzory kalkulacji soczewek, możliwość rzeczywistego pomiaru tylnej krzywizny rogówki oraz metoda ray-tracing znacznie zwiększyły dokładność obliczeń i przebyta korekcja laserowa nie jest bezwzględnym przeciwwskazaniem do wszczepu wieloogniskowego. Ostrożność należy jednak zachować w oczach po korekcji dużych wad refrakcji, gdzie dochodzi do powstania optycznych aberracji rogówki wyższego rzędu. W takich przypadkach bezpieczniej zaproponować soczewkę jednoogniskową lub soczewkę EDOF22. Oczy po keratotomii radialnej wykazują na ogół nieregularny astygmatyzm i znaczne aberracje wyższego rzędu, a obliczenie właściwej mocy wszczepu wewnątrzgałkowego jest obarczone dużym błędem, dlatego w tych przypadkach soczewka wieloogniskowa jest na ogół przeciwwskazana.
Źrenica, kąt kappa i tilt
Wielkość źrenicy i jej prawidłowa reakcja na światło wpływają na jakość widzenia z soczewkami wieloogniskowymi. Średnica źrenicy <3 mm pogarsza czułość na kontrast w oczach ze wszczepionymi soczewkami dyfrakcyjnymi23. Zbyt mała źrenica w warunkach fotopowych (<2,99 mm) może być również przyczyną braku ekspozycji części z addycją do bliży w refrakcyjnych rotacyjnie asymetrycznych soczewkach wewnątrzgałkowych24. Z kolei szeroka źrenica mezopowa (>6 mm) zwiększa liczbę aberracji wyższego rzędu w układzie optycznym i powoduje zwiększenie percepcji dysfotopsji. Dlatego ani mało reaktywna, zbyt wąska źrenica w warunkach fotopowych, ani zbyt szeroka źrenica w warunkach mezopowych nie są korzystne dla dobrego funkcjonowania soczewek wieloogniskowych.
Kąt kappa (κ) to kąt zawarty między osią przebiegającą przez centrum źrenicy i osią widzenia. Choć powinien być wyrażony w stopniach, zwykle podaje się jego wartość jako odległość w mm, odpowiadającą odległości między centralnym punktem źrenicy i punktem wyznaczonym przez przecięcie osi widzenia z płaszczyzną źrenicy (chord μ). Kąt kappa >0,5 mm uznawany jest za przeciwwskazanie do wszczepienia soczewek wieloogniskowych25, ponieważ oś widzenia może pokrywać się wtedy z pierwszym pierścieniem dyfrakcyjnym, co skutkuje obniżeniem jakości widzenia i niezadowoleniem pacjenta (ryc. 2). Kąt kappa >0,4 mm zwiększa częstość występowania dysfotopsji typu halo i glare26. Ponieważ jednak środek źrenicy jest dynamiczny, gdyż zmienia się wraz z szerokością źrenicy i po operacji soczewki, za bardziej mierzalną wartość uznaje się kąt alfa, zawarty między osią widzenia a centrum geometrycznym rogówki.
Na centrację soczewki wewnątrzgałkowej wpływa wiele czynników, takich jak kształt obwódki rzęskowej, wielkość i położenie kapsuloreksji przedniej, materiał i kształt soczewki wewnątrzgałkowej. W oczach z większym kątem kappa korzystniejsza jest większa centralna strefa optyczna sztucznej soczewki dyfrakcyjnej27. Tolerancja kąta kappa jest również większa dla soczewek wieloogniskowych o budowie refrakcyjnej28.
Zastosowanie optycznej koherentnej tomografii typu swept-source wykazało, że zarówno naturalna, jak i sztuczna soczewka są odchylone ku przodowi (tzw. tilt) w części nosowej odpowiednio o średnio 3,6 i 4,9 stopnia29,30. W oczach o małej długości osiowej odchylenie sztucznej soczewki może sięgać nawet 10 stopni30. Odchylenie soczewki wieloogniskowej od osi optycznej >5 stopni wpływa istotnie na jakość widzenia poprzez obniżenie jakości obrazu siatkówkowego31. Pomiar odchylenia naturalnej soczewki pozwala przewidzieć stopień odchylenia sztucznej.
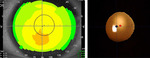
Rycina 2. Topografia przedoperacyjna oraz pooperacyjne zdjęcie soczewki dyfrakcyjnej prawidłowo scentrowanej na osi widzenia (czarny punkt). Środek źrenicy został oznaczony czerwonym punktem. Odległość między czarnym a czerwonym punktem określana jest jako kąt kappa (chord μ). Materiały własne autorki
Na scentrowanie i odchylenie sztucznej soczewki w stosunku do osi optycznej ma wpływ stan obwódki rzęskowej. Zarówno w wysokiej krótkowzroczności, jak i w zespole pseudoeksfoliacji dochodzi do osłabienia aparatu więzadełkowego i silnego włóknienia torebki soczewki. W późnym okresie pooperacyjnym może dojść do decentracji soczewki, co przy optyce wieloogniskowej indukuje aberracje wyższego rzędu (coma) i obniżenie jakości widzenia większe niż przy decentracji soczewki jednoogniskowej. Wykazano, że decentracja soczewki dyfrakcyjnej >0,75 mm powoduje istotne pogorszenie widzenia32. Zastosowanie pierścienia napinającego torebkę podczas operacji może zmniejszyć ryzyko decentracji, ale nie zapobiegnie występowaniu drżenia kompleksu torebka/pierścień/wszczep. Z tego powodu zespół pseudoeksfoliacji uważany jest za przeciwwskazanie do wszczepienia soczewek wieloogniskowych.
Zespół suchego oka
Zespół suchego oka jest niedocenianym, ważnym elementem wpływającym na jakość widzenia. Stabilny i gładki film łzowy stanowi pierwszą płaszczyznę załamania światła w układzie optycznym oka. Zaburzenia filmu łzowego wprowadzają dodatkowe aberracje, które dramatycznie obniżają jakość widzenia w oku ze wszczepioną soczewką wieloogniskową. Zespół suchego oka wpływa także na dokładność pomiarów keratometrii, które są kluczowe dla precyzyjnego obliczenia mocy soczewki wewnątrzgałkowej i korekcji astygmatyzmu rogówkowego. Wielu pacjentów kwalifikowanych do zabiegu cierpi na subkliniczny zespół suchego oka, który objawia się pod wpływem zabiegu (środki znieczulające, odkażające, ekspozycja na światło) oraz rutynowo stosowanych kropli w okresie pooperacyjnym. Dlatego American Society of Cataract and Refractive Surgery (ASCRS) zaleca, aby u każdego pacjenta przed operacją przeprowadzić diagnostykę zespołu suchego oka i w razie potrzeby wdrożyć odpowiednie leczenie tego schorzenia33. Proponowana przez ASCRS diagnostyka obejmuje kwestionariusz dotyczący objawów subiektywnych i testy kliniczne. Ocena brzegu powiek i stanu gruczołów Meiboma, barwienie rogówki fluoresceiną, czas przerwania filmu łzowego i test Schirmera to tanie badania, które można wykonać podczas wizyty kwalifikacyjnej. Wiele komercyjnie dostępnych urządzeń umożliwia ponadto wykonanie nieinwazyjnej oceny dynamiki filmu łzowego i meibografii, wysokości menisku łzowego, grubości warstwy lipidowej i innych parametrów służących do oceny filmu łzowego. Niemniej jednak zwykły topograf rogówkowy może pomóc w wykryciu subklinicznych zaburzeń filmu łzowego (ryc. 3). Odpowiednio ukierunkowane leczenie zespołu suchego oka (nawilżanie, leczenie zapalenia brzegu powiek) może poprawić stan powierzchni oka i umożliwić wszczepienie soczewki wieloogniskowej.