IV edycja Kongresu HPV już 12-13 czerwca! Poznaj najnowsze trendy w profilaktyce, diagnostyce i leczeniu raka szyjki macicy i innych schorzeń związanych z HPV | Sprawdź >
Profilaktyka przeciwgrzybicza to podawanie leków przeciwgrzybiczych u pacjentów ze stwierdzonymi czynnikami ryzyka. Terapia empiryczna (fever-driven approach) polega na podawaniu leków przeciwgrzybiczych u pacjentów z neutropenią z przetrwałą lub nawrotową gorączką, pomimo podaży szerokospektralnych antybiotyków. Leczenie wyprzedzające (diagnostic-driven approach) to podawanie leków przeciwgrzybiczych u pacjentów z neutropenią oraz specyficznym obrazem klinicznym (np. grzybicze zapalenie płuc) lub biologicznymi markerami inwazyjnej choroby grzybiczej (np. galaktomannan). Leczenie celowane jest podawaniem leków przeciwgrzybiczych u pacjentów z rozpoznaniem potwierdzonym inwazyjnej choroby grzybiczej.
Profilaktyka
Profilaktyka przeciwgrzybicza oznacza podawanie leków przeciwgrzybiczych u pacjentów z czynnikami ryzyka lub kolonizacją (tzw. profilaktyka pierwotna) lub u pacjentów w immunosupresji, u których w przeszłości wystąpiła IFD (tzw. profilaktyka wtórna). Najczęściej stosowanymi lekami w profilaktyce IFI w onkologii są: flukonazol (profilaktyka kandydozy), mykafungina (w przypadku kolonizacji szczepami Candida glabrata lub Candida krusei), worykonazol i pozakonazol (w przypadku ryzyka zakażenia grzybami pleśniowymi). Worykonazol nie ma aktywności przeciwko mukormykozom i dlatego podczas jego stosowania należy brać pod uwagę możliwość wystąpienia zakażeń z przełamania grzybami z grupy NAMF. W przypadku stosowania pozakonazolu ryzyko jest znacznie mniejsze. Niektóre ośrodki stosują także w profilaktyce itrakonazol, jednak często stwierdzamy złą tolerancję tego leku, a dodatkowo jego biodostępność jest ograniczona.
Terapia empiryczna
Terapia empiryczna to podawanie leków przeciwgrzybiczych u pacjentów z neutropenią z przetrwałą lub nawrotową gorączką, pomimo podaży szerokospektralnych antybiotyków. Ta strategia przeciwgrzybicza została wprowadzona w 1982 roku. Dzięki niej zmniejszyła się częstość inwazyjnych grzybic i związanej z nimi śmiertelności.
Wskazania rekomendowane do stosowania terapii empirycznej obejmują: ostre białaczki u dzieci, przeszczepianie komórek krwiotwórczych, zarówno alogenicznych, jak i autologicznych (allo- i auto-HSCT), stosowanie cyklosporyny, blokerów TNF-α, przeciwciał monoklonalnych (np. alemtuzumab), analogów puryn w ciągu poprzedzających 90 dni, wrodzone zaburzenia odporności, choroba przeszczep przeciwko gospodarzowi (GVHD), a także w przypadku braku możliwości diagnostycznych.
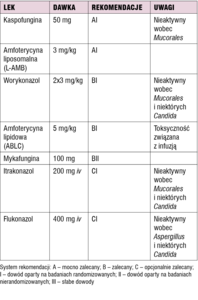
Wskazania do wdrożenia empirycznego leczenia przeciwgrzybiczego u chorych w neutropenii z przetrwałą gorączką pomimo leczenia przeciwbakteryjnego o szerokim spektrum są generalnie rekomendowane, chociaż dysponujemy umiarkowanymi dowodami, co jest związane z brakiem odpowiednich badań randomizowanych. Jest to rekomendacja BII (wg ECIL, European Conference on Infections in Leukemia), chociaż rekomendacje dla poszczególnych leków wykazują zróżnicowanie (tab. 3).[6]
Terapia empiryczna to postępowanie standardowe u chorych z gorączką neutropeniczną utrzymującą się pomimo leczenia przeciwbakteryjnego o szerokim spektrum. Nie wykazano jednak wyższości żadnego leku w kategoriach odpowiedzi na terapię, zwłaszcza ustąpienia gorączki; w metaanalizie wykazano jedynie lepszą przeżywalność pacjentów, u których stosowano kaspofunginę w terapii empirycznej.[7]
Rekomendacje do stosowania terapii empirycznej u dzieci
U dzieci z neutropenią z ostrymi białaczkami lub poddawanymi alogenicznej HSCT, terapia empiryczna (jeśli stosowana w strategii), powinna być rozpoczęta po 96 godzinach gorączki o nieustalonej etiologii (FUO, fever of unknown origin), która nie ustępuje mimo szerokospektralnej antybiotykoterapii (rekomendacja BII).[8] Kaspofungina (50 mg/m2/d., dzień – 1 dawka 70 mg/m2; maks. 70 mg) i liposomalna amfoterycyna B (L-AMB, 1-3 mg/kg/d.), które są zarejestrowane dla tego wskazania u dzieci, są rekomendowane w przeciwgrzybiczej terapii empirycznej u dzieci (tab. 4).
L-AMB jest zarejestrowana do terapii empirycznej w niektórych krajach w dawce 3 mg/kg/d., a w niektórych w dawce 1-3 mg/kg/d. Nie ma wystarczających danych, aby rekomendować specyficzny lek w terapii empirycznej u pacjentów otrzymujących profilaktykę aktywną wobec grzybów pleśniowych, ale uzasadniona wydaje się zmiana grupy leku przeciwgrzybiczego.
Przeciwgrzybicza terapia empiryczna powinna być kontynuowana do ustąpienia neutropenii.
Leczenie wyprzedzające
Leczenie wyprzedzające to podawanie leków przeciwgrzybiczych pacjentom z neutropenią oraz specyficznym obrazem klinicznym (np. grzybicze zapalenie płuc) lub biologicznymi markerami inwazyjnej choroby grzybiczej (np. galaktomannan).
Skuteczność leczenia wyprzedzającego mierzona przeżyciem pacjentów jest porównywalna z grupą chorych leczonych empirycznie, natomiast przy wyborze tej strategii leczenie przeciwgrzybicze jest rzadziej stosowane, a tym samym mniejsze są koszty leczenia przeciwgrzybiczego, mniejsza toksyczność terapii oraz wykrywanie zakażeń grzybiczych w przypadku braku gorączki. Ryzyko zakażeń grzybiczych jest jednak większe w przypadku neutropenii trwającej > 15 dni.
Wykazano, że stosowanie badania galaktomannanu w diagnostyce przyczynia się do wykrycia właściwie wszystkich przypadków inwazyjnej aspergilozy, w tym przypadków przebiegających bez gorączki. Jednocześnie stosowanie tej strategii diagnostyczno-terapeutycznej przyczyniło się do redukcji zużycia leków przeciwgrzybiczych o 78 proc.[9]