Minisympozjum – immunologia
Pierwotne niedobory odporności w praktyce lekarza podstawowej opieki zdrowotnej
Ewa Bernatowska,1 Małgorzata Pac,1 Barbara Pietrucha,1 Edyta Heropolitańska-Pliszka,1 Beata Wolska-Kuśnierz,1 Katarzyna Bernat-Sitarz,1 Małgorzata Skomska,1 Izabela Knyziak-Medrzycka,1 Nel Dąbrowska-Leonik,1 Teresa Jackowska,2 Aleksandra Lewandowicz-Uszyńska3
Słowa kluczowe
Pierwotny niedobór odporności, szczepienia
Wprowadzenie
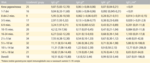
Pierwotne niedobory odporności (PNO) są rzadkimi wrodzonymi defektami układu immunologicznego, rozpoznawanymi średnio u 10 na 100 000 mieszkańców Europy. Jest to niejednorodna grupa zaburzeń chorobowych, od dość powszechnie występujących bezobjawowych niedoborów IgA (1 na 600) do rzadko i bardzo rzadko występujących chorób, np. zespół Chediaka-Higashiego (1 na 2 000 000 mieszkańców) (tab. 1). Rejestr PNO prowadzony jest przez Europejskie Towarzystwo Niedoborów Odporności (www.esid.org). W populacji dzieci zdrowych lekarz podstawowej opieki zdrowotnej (POZ), opierając się na wywiadzie chorobowym, występowaniu niezbyt ciężkich, chociaż uporczywych, zakażeń dróg oddechowych i badaniu przedmiotowym, z dużym prawdopodobieństwem może wykluczyć pierwotny niedobór odporności (www.immunologia.czd.pl). Istnieje jednak grupa objawów klinicznych, które powinny wzbudzić niepokój lekarza czy rodziców i skłonić do skierowania dziecka do poradni immunologii (tab. 2 i 3).1
W Polsce PNO rozpoznawane są zbyt rzadko, z częstością 1,3 na 10 000 mieszkańców, to prawie 10-krotnie mniej niż w Europie. W niniejszej pracy staramy się omówić najczęstsze objawy kliniczne PNO oraz nieprawidłowości w badaniach podstawowych, które mogą pomóc w podjęciu właściwych decyzji i w dalszej opiece nad dzieckiem.
Kiedy podejrzewać pierwotny niedobór odporności?
Głęboki defekt układu odporności predysponuje do występowania poważnych zakażeń bakteryjnych, wirusowych czy grzybiczych. U dzieci z głębokim PNO powszechnie występujące patogeny mogą spowodować ciężki przebieg zakażeń. Charakterystyczne są zakażenia patogenami oportunistycznymi, które u zdrowych dzieci mają charakter samoograniczający, natomiast u dzieci z PNO mogą mieć ciężki, trwający wiele miesięcy przebieg, który mimo intensywnego leczenia może zakończyć się zgonem. Zakażenia oportunistyczne mogą być spowodowane np. przez gronkowca, prątek szczepionkowy BCG, grzyby Aspergillus sp., Candida czy wirusy Epsteina-Barr, cytomegalii lub Herpes.
Zaburzenia układu odporności można podejrzewać wtedy, gdy u dziecka występują nawracające ropnie, stany zapalne jamy ustnej i dziąseł lub w przypadku wystąpienia gorączek o nieustalonej etiologii, powiększenia wątroby, śledziony (tab. 2 i 3).
Istnieje grupa objawów klinicznych, które wymagają szczególnej uwagi lekarza POZ, rodziców i opiekunów dziecka. Immunolodzy kliniczni we współpracy z Fundacją Jeffreya Modella opracowali listę 10 ostrzegawczych objawów pierwotnych niedoborów odporności, które kwalifikują dziecko do badań diagnostycznych (tab. 2). Wystąpienie dwóch lub więcej z tych objawów jest wskazaniem do wykonania badań podstawowych: morfologii krwi obwodowej z rozmazem oraz określenia stężenia głównych klas immunoglobulin IgG, IgA, IgM, gdyż połowa wszystkich PNO dotyczy najczęściej niedoboru immunoglobulin (tab. 4).
Jest jednak pewna grupa objawów klinicznych, niekoniecznie związanych z poważnymi zakażeniami, która może wskazywać na PNO (tab. 3). Niektóre z nich to powiększenie węzłów chłonnych, małopłytkowość, poważne zapalenie skóry oraz zmiany dysmorficzne.
Neutropenia w rozmazie krwi obwodowej – kiedy należy się niepokoić?
W rozmazie krwi obwodowej u niemowlęcia lub małego dziecka często obserwuje się niedobór lub nawet brak neutrofilów/granulocytów obojętnochłonnych (jedno- [pałki] i/lub wielojądrzastych [segmenty]). Ponownie wykonane badanie kontrolne również może wykazać u dziecka znaczny niedobór neutrofilów. Wyniki te nie muszą budzić niepokoju lekarza POZ, jeśli dziecko rozwija się prawidłowo i nie choruje. W tym momencie można pomyśleć o najczęstszej przyczynie niedoboru granulocytów – występującej u niemowląt/małych dzieci – neutropenii autoimmunizacyjnej (AIN) (tab. 5).2,3
Mała liczba neutrofilów może wynikać z obecności autoprzeciwciał, które niszczą je we krwi obwodowej. Przy ogólnym dobrym stanie niemowlęcia/małego dziecka, bez poważnych zakażeń, z dużym prawdopodobieństwem można rozpoznać AIN. Przyczyna powstawania przeciwciał przeciwgranulocytarnych nie jest jasna, czynnikiem inicjującym powstanie przeciwciał jest prawdopodobnie zakażenie wirusowe bądź bakteryjne (tab. 5).4-6 Często w wywiadzie u dzieci z AIN rodzice nie podają żadnych poważnych zakażeń, jednak wysoce prawdopodobne jest zjawisko mimikry antygenowej, polegające na błędnej identyfikacji komórek gospodarza jako obcych, potencjalnie zakażonych, i ich niszczeniu. Spowodowane jest to bardzo podobną budową antygenową. Znajomość prawidłowej liczby neutrofilów pozwala ocenić ich niedobór w różnych okresach rozwoju dziecka (tab. 6). U dzieci z AIN pozostających pod opieką lekarza POZ, bez żadnych objawów chorobowych, obserwuje się samoistną remisję ok. 8-30 m.ż.3 W AIN liczba neutrofilów waha się w granicach 0-1500/μl. Granulocyty są wytwarzane przez szpik, niedobór lub ich brak dotyczy krwi obwodowej, w której znajduje się tylko 2% z całej puli ustrojowej tych komórek. W razie zakażenia neutrofile obecne w tkankach migrują bardzo szybko do potencjalnych wrót zakażeń i sprawnie wykonują swoje funkcje żerne. Istotne jest, że podczas zakażenia obserwuje się ich znaczny wzrost w odpowiedzi na czynnik zakaźny. Zazwyczaj dzieci z AIN nie chorują, jednak podobnie jak u rówieśników występują u nich zakażenia górnych dróg oddechowych, zapalenia uszu czy oskrzeli. Inne objawy, które są charakterystyczne dla niedoborów neutrofilów czy ich zaburzonej funkcji, to: zapalenie węzłów chłonnych, ropnie skórne, zapalenie przyzębia, spojówek, gorączki nieznanego pochodzenia. Istnieje również ryzyko posocznicy oraz zapalenia mózgu, choć przypadki ich wystąpienia należą do rzadkości. Najczęstszymi patogenami powodującymi zakażenia są Gram-dodatnie gronkowce (Staphylococcus aureus, epidermidis), paciorkowce (Streptococcus pneumoniae, pyogenes, viridans), enterokoki (Enterococcus faecalis, faecium), a także Gram-ujemne pałeczki Escherichia coli, Pseudomonas aeruginosa i Klebsiella sp.oraz beztlenowce stanowiące florę jamy ustnej: Peptococci, Peptostreptococci, Bacteroides fragilis, Fusobacterium sp.