Temat numeru
Cukrzyca u dzieci – jak postępować, aby nie zaszkodzić pacjentowi?
lek. Karolina Wójcikiewicz
dr n. med. Agnieszka Brandt
prof. dr hab. n. med. Małgorzata Myśliwiec
Wprowadzenie
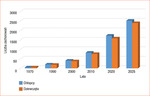
Cukrzyca jest chorobą przewlekłą mającą ogromny wpływ na rozwój, jakość życia i przyszłość chorujących dzieci. U dzieci najczęściej diagnozowana jest cukrzyca typu 1 o podłożu autoimmunologicznym. Liczba nowych zachorowań zarówno na świecie, jak i w Polsce z roku na rok wzrasta (ryc. 1). Dane epidemiologiczne wskazują na prawie 4-krotny wzrost liczby zachorowań w ciągu ostatnich 25 lat. Pacjent i jego rodzice często nie podejrzewają, że pojawiające się dolegliwości są objawem poważnej choroby, a każde opóźnienie w jej rozpoznaniu zwiększa ryzyko pojawienia się stanu zagrożenia życia.
Rodzaje cukrzycy u dzieci
Cukrzyca typu 1 ma podłoże autoimmunologiczne i cechuje się niedostatecznym wydzielaniem insuliny przy zachowanej prawidłowej insulinowrażliwości tkanek. Obecnie uważa się, że cukrzyca rozwija się u osób predysponowanych genetycznie z udziałem czynników środowiskowych. Badania genetyczne wskazują, że dziedziczenie skłonności do zachorowania na cukrzycę typu 1 jest wielogenowe. Obok cukrzycy typu 1 wyróżnia się także cukrzycę autoimmunologiczną o powolnym przebiegu niszczenia komórek β trzustki, tzw. typ LADA (latent autoimmune diabetes of adult). U dzieci poza cukrzycą o podłożu autoimmunologicznym rozpoznawana jest monogenowa odmiana choroby, najczęściej dziedziczona w sposób autosomalny dominujący (MODY – maturity onset diabetes of the young). W przypadku chorych na cukrzycę typu MODY często wystarczające jest leczenie dietą lub przyjmowanie leków doustnych.
U najmłodszych pacjentów, najczęściej w okresie niemowlęcym, może ujawnić się cukrzyca noworodkowa, spowodowana defektem podjednostki Kir 6.2 kanału potasowego w komórkach β, która w większości przypadków może być skutecznie leczona doustnie pochodnymi sulfonylomocznika.
W dobie rosnącej liczby dzieci z nadwagą i otyłych należy pamiętać także o cukrzycy typu 2. W populacji wieku rozwojowego wyróżnić można cukrzycę wtórną, rozwijającą się m.in. w przebiegu mukowiscydozy, endokrynopatii i steroidoterapii. W przypadku niektórych zespołów genetycznych istnieje większe ryzyko rozwoju cukrzycy (zespól Downa, zespół Klinefeltera, zespół Turnera, zespół Pradera-Williego, zespół Wolframa).
Rozpoznanie cukrzycy
Prawidłowe wartości glikemii na czczo u zdrowych osób powinny mieścić się w zakresie 70-99 mg/dl, a dwie godziny po posiłku do 140 mg/dl.
Doustny test obciążenia glukozą u dzieci polega na podaniu 1,75 g glukozy na kilogram masy ciała, maksymalnie 75 g. Wykonuje się go jedynie w przypadkach wątpliwych diagnostycznie.
Obecnie Polskie Towarzystwo Diabetologiczne w swoich zaleceniach z 2016 roku nie zaleca stosowania oznaczania stężenia hemoglobiny glikowanej (HbA1c) do diagnostyki cukrzycy, z uwagi na niejednolitą metodę oznaczania HbA1c w Polsce (tab. 1).
Do kryteriów rozpoznania stanu przedcukrzycowego należą:
- upośledzona tolerancja glukozy (IGT – impaired glucose tolerance) w doustnym teście obciążenia glukozą (OGTT); glikemia w drugiej godzinie testu w granicach 140-199 mg/dl
- nieprawidłowa glikemia na czczo (IFG – impaired fasting glucose) – w granicach 100-125 md/dl.
Stany przedcukrzycowe są stanami pośrednimi między prawidłowo funkcjonującą gospodarką węglowodanową a cukrzycą. IGT oraz IFG często są związane z zespołem metabolicznym, z towarzyszącą otyłością brzuszną, dyslipidemią oraz nadciśnieniem tętniczym.