Algorytm diagnostyczny PD przedstawiono na rycinie 2.
Klasyfikacja przedwczesnego dojrzewania
- Postaci progresywne PD – charakteryzują się postępującym przebiegiem, prowadzącym do przyspieszenia wzrastania i progresji wieku kostnego oraz zębowego. Jego konsekwencjami są wcześniejsze zakończenie wzrastania i niski wzrost ostateczny:
- prawdziwe: centralne, GnRH-zależne PD – stanowi 80% przypadków progresywnego PD
- rzekome: obwodowe, niekompletne, GnRH-niezależne PD – stanowi 20% przypadków progresywnego PD
- Łagodne warianty PD – stanowią 85% wszystkich postaci PD8:
- izolowany przedwczesny rozwój gruczołów piersiowych
- izolowany przedwczesny rozwój owłosienia płciowego (łonowego/pachowego)
- izolowana przedwczesna miesiączka.
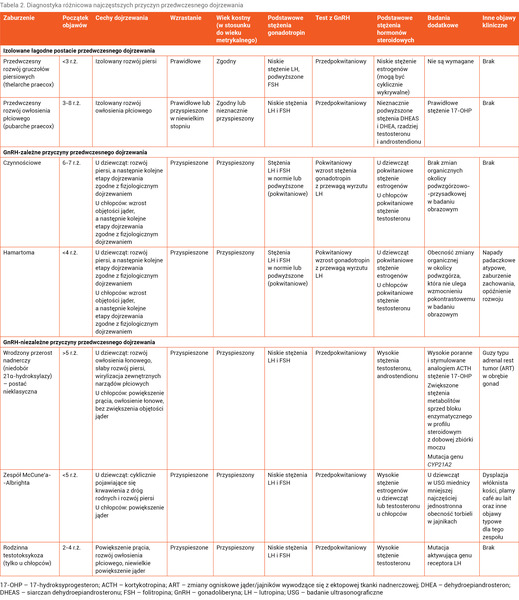
Choroby i zaburzenia, które należy wziąć pod uwagę w diagnostyce różnicowej przedwczesnego pokwitania, zestawiono w tabeli 2.
Prawdziwe (centralne) przedwczesne dojrzewanie
Prawdziwe, GnRH-zależne PD jest spowodowane przedwczesną aktywacją osi podwzgórzowo-przysadkowo-gonadalnej. W wyniku uaktywnienia pulsacyjnego wydzielania GnRH w podwzgórzu dochodzi do sekrecji gonadotropin z przedniego płata przysadki, a w efekcie do stymulacji gonad, jajników lub jąder. To prowadzi ostatecznie do produkcji odpowiednio estrogenów lub testosteronu. Ta postać pokwitania jest zawsze izoseksualna (rozwój cech płciowych jest zgodny z płcią dziecka), progresywna, a sekwencja pojawiania się kolejnych etapów dojrzewania zgodna z fizjologią, choć czasem może być szybsza niż w dojrzewaniu fizjologicznym. Występuje częściej u dziewcząt aniżeli u chłopców.
Ze względu na etiologię centralne PD dzieli się na:
- czynnościowe – najczęstsza postać ośrodkowego PD. Występuje u 75-80% dziewcząt i 25-50% chłopców z centralnym PD i zazwyczaj nie udaje się ustalić przyczyny zjawiska (postać idiopatyczna). U części pacjentów centralne PD może mieć podłoże genetyczne (np. aktywujące mutacje genów KISS1R i KISS1). W rodzinach, w których w kolejnych pokoleniach obserwuje się PD, stwierdzano m.in. mutacje w genach MKRN3 i DLK1. Występuje również w niektórych zespołach genetycznych, np. Temple, Silvera-Russella czy Williamsa-Beurena9. Czasem centralne PD może zapoczątkować zmiana warunków socjoekonomicznych, np. adopcja1-3
- strukturalne – spowodowane przyczynami organicznymi zlokalizowanymi w OUN, które powodują aktywację osi podwzgórze–przysadka–gonady. Przyczyny PD są podobne u obu płci, a czynnikami ryzyka jest młody wiek dziecka oraz płeć męska. Za najczęstszą przyczynę organiczną PD uważa się hamartoma podwzgórza1-4,6. Jest to wrodzona zmiana nienowotworowa będąca zaburzeniem rozwojowym, może ona zawierać komórki zdolne do syntezy GnRH i będące źródłem ektopowej produkcji hormonu. Ze względu na lokalizację zmiany objawom PD mogą towarzyszyć zaburzenia zachowania, opóźnienie rozwoju oraz atypowa postać padaczki objawiająca się przymusowymi napadami śmiechu1,10. PD może także wystąpić u dzieci z encefalopatią niedotlenieniowo-niedokrwienną, neurofibromatozą typu 1 oraz w przypadkach wad rozwojowych mózgu, takich jak: torbiele pajęczynówki, wodogłowie, dysplazja przegrodowo-oczna. Może również wynikać z wcześniejszego narażenia na promieniowanie jonizujące w przebiegu radioterapii nowotworów OUN1-4,6,7
- procesy wtórne do GnRH-niezależnego PD – podwyższone stężenie hormonów płciowych utrzymujące się przez dłuższy czas może powodować wcześniejsze pobudzenie neuronów podwzgórza do pulsacyjnego wydzielania GnRH. Dzieje się tak w źle wyrównanym hormonalnie wrodzonym przeroście nadnerczy (WPN). Nie obserwuje się wówczas objawów centralnego PD, gdyż wysokie stężenia androgenów hamują aktywność gonadotropową przysadki w mechanizmie ujemnego sprzężenia zwrotnego. Objawy dojrzewania pojawiają się w następstwie terapii choroby podstawowej, która skutkuje zmniejszeniem stężenia androgenów nadnerczowych i aktywacją neuronów wydzielających pulsacyjnie GnRH.
W badaniach hormonalnych obserwuje się podwyższone, pokwitaniowe stężenia gonadotropin oraz estradiolu u dziewcząt, a testosteronu u chłopców. W przypadku braku jednoznacznej odpowiedzi diagnostycznej w badaniach podstawowych (niskie stężenia gonadotropin przy przesłankach klinicznych centralnego PD) należy wykonać test stymulacyjny z analogiem GnRH. Typowa dla centralnego PD jest pokwitaniowa odpowiedź przysadki na stymulację, ze wzrostem stężenia gonadotropin z dominacją LH nad FSH (pokwitaniowy stymulowany stosunek stężeń: LH/FSH 0,6-1,0) i szczytowym stężeniem LH >5 j.m./l (w zależności od opracowania i laboratoryjnych metod oznaczania można znaleźć wartości 4,0-8,0 j.m./l)9. Wiek kostny jest przyspieszony.
W USG stwierdza się pokwitaniowy obraz narządów miednicy mniejszej:
- jajniki o objętości >2 ml, z obecnością pęcherzyków
- powiększenie trzonu macicy, którego wymiar zaczyna górować nad wymiarem szyjki
- obecność kilkumilimetrowego endometrium.
W celu wykluczenia patologii OUN jako przyczyny PD należy wykonać MR głowy i okolicy podwzgórzowo-przysadkowej. Obrazowanie jest wskazane u wszystkich chłopców z centralnym PD i u dziewcząt, u których pokwitanie rozpoczęło się przed 6 rokiem życia. Potrzeba obrazowania OUN u dziewcząt, u których pierwsze oznaki dojrzewania pojawiły się między 6 a 8 rokiem życia i u których nie stwierdza się objawów ze strony OUN, jest kontrowersyjna. Niemniej jednak ponieważ u 3% z nich rozpoznaje się patologię w obrębie OUN, wykonanie MR w tej grupie pacjentek również powinno być zalecane9.
W ramach leczenia centralnego PD, w celu zahamowania wydzielania gonadotropin, stosuje się analog GnRH o przedłużonym uwalnianiu, który poprzez stałą stymulację receptorów na powierzchni gonadotropów prowadzi do ich desensytyzacji (regulacja w dół receptorów dla GnRH) i zahamowania osi podwzgórze–przysadka–gonady. Obserwowanym następstwem terapii jest ograniczenie rozwoju cech płciowych z towarzyszącym spowolnieniem wzrastania do tempa przedpokwitaniowego. Leczenie ma na celu: poprawę prognozy wzrostu ostatecznego, synchronizację czasu dojrzewania z grupą rówieśniczą oraz zmniejszenie stresu związanego z dojrzewaniem i pierwszą miesiączką. Poprawa wzrostu ostatecznego zależy od wieku wystąpienia PD i rozpoczęcia terapii. Najlepsze efekty uzyskuje się u dziewcząt z PD zdiagnozowanym przed 6 rokiem życia. U dziewcząt leczonych po 8 roku życia nie obserwuje się poprawy wzrostu ostatecznego9. Skutki uboczne stosowania analogu GnRH są zazwyczaj łagodne i nie prowadzą do zaprzestania leczenia. Występują: bóle głowy, uderzenia gorąca, zmiany miejscowe w miejscu iniekcji. Po podaniu pierwszej dawki leku może się pojawić u dziewczynki jednorazowe krwawienie z dróg rodnych. Po zakończeniu terapii w krótkim czasie obserwuje się fizjologiczną progresję dojrzewania, a przebyte leczenie nie wiąże się z zaburzeniami płodności czy ze zmniejszeniem gęstości mineralnej kości9.
W Polsce leczenie GnRH-zależnego PD odbywa się w ramach programu lekowego finansowanego przez Narodowy Fundusz Zdrowia i polega na podawaniu domięśniowo preparatu analogu GnRH o przedłużonym uwalnianiu co 28 dni. Terapia trwa do czasu osiągnięcia przez dziecko wieku właściwego dla wystąpienia cech dojrzewania, zmniejszenia tempa wzrastania <4 cm/rok lub stwierdzenia wieku kostnego powyżej 13 lat11.
Rzekome (obwodowe) przedwczesne dojrzewanie
Ta postać PD nie wykazuje związku z wydzielaniem GnRH i gonadotropin (LH, FSH), a za progresję dojrzewania odpowiadają hormony płciowe pochodzące z nadnerczy, gonad lub źródeł egzogennych. W przeciwieństwie do postaci centralnej kolejność występowania cech pokwitania w obwodowym PD może być niezgodna z fizjologią, a dojrzewanie jest niekompletne. Przyczyna tej postaci PD zawsze ma charakter organiczny i wymaga wnikliwej diagnostyki1,2,8,10. Występuje częściej u chłopców aniżeli u dziewcząt.
W zależności od rodzaju hormonów działających na organizm dziecka obwodowe PD dzieli się na:
- izoseksualne – gdy objawy dojrzewania są zgodne z płcią dziecka:
- u dziewcząt jako efekt działania estrogenów obserwuje się wystąpienie pierwszej miesiączki przy nieadekwatnie wczesnym etapie rozwoju gruczołów piersiowych
- u chłopców pod wpływem androgenów następuje powiększenie prącia i rozwój owłosienia płciowego bez adekwatnego powiększenia objętości jąder
- heteroseksualne – gdy dochodzi do rozwoju objawów dojrzewania niezgodnych z płcią dziecka:
- u dziewcząt pod wpływem androgenów dochodzi do wirylizacji (powiększenie łechtaczki, męski typ sylwetki, hirsutyzm, niska barwa głosu, brak rozwoju piersi)
- u chłopców pod wpływem estrogenów dochodzi do feminizacji (ginekomastia, brak rozwoju prącia, małe jądra, wysoka tonacja głosu).